小児頭蓋内動静脈シャント疾患 (ガレン大静脈瘤,硬膜静脈洞奇形,乳幼児型硬膜動静脈瘻,脳動静脈瘻など)
動静脈シャント疾患とは動脈が毛細血管を介さずに静脈につながってしまった血管奇形です.詳しくは動静脈シャント疾患とはを参照して下さい.
小児の頭蓋内動静脈シャント疾患は成人と比べると非常に稀であるためより専門性が高く,その診断・治療は経験豊富な施設で受ける必要があります.ガレン大静脈瘤,硬膜静脈洞奇形,乳幼児型硬膜動静脈瘻,脳動静脈瘻,脳動静脈奇形が含まれ,病変の部位や血管構築などはそれぞれで異なっていますが,その症状は種類に関係なく発症する時期によってほぼ共通しています.例えばお母さんのお腹の中にいる時期から新生児期 (生後28日まで)までは動静脈シャントの血流が心臓に負担をかけて心不全を呈します.新生児期以降から2歳までの乳幼児期は動静脈シャントの血流が正常の脳静脈の流れを邪魔することで頭位拡大や水頭症などを呈し,乳幼児期以降は成人と同様に頭痛,けいれん,神経症状などで発症します.
以下にそれぞれの疾患について解説します.
ガレン大静脈瘤は脳の中心にあるガレン大静脈という部位にできた動静脈シャント疾患です.子供がお母さんのお腹の中にいる時期にできるため,動静脈シャントの血流量が多い場合には産まれる前から心不全を呈することもあります.また出産時はそれほど問題なくても,産まれてから数日の間に心不全が悪化することもあります.逆にシャント血流量がそれほど多くない場合には,乳幼児期までに頭位拡大や水頭症で発症します.
治療は血管内治療で,動脈側から動静脈シャント部を閉塞させます.新生児期に発症するガレン大静脈瘤は血管構築が複雑なタイプ (図1A)で,そのため複数回の治療を要します.それに比べて乳幼児期に発症するものは血管構築がシンプルなタイプ (図1B)が多いので,1-2回の治療で完全閉塞が期待できます.
図1A
図1B
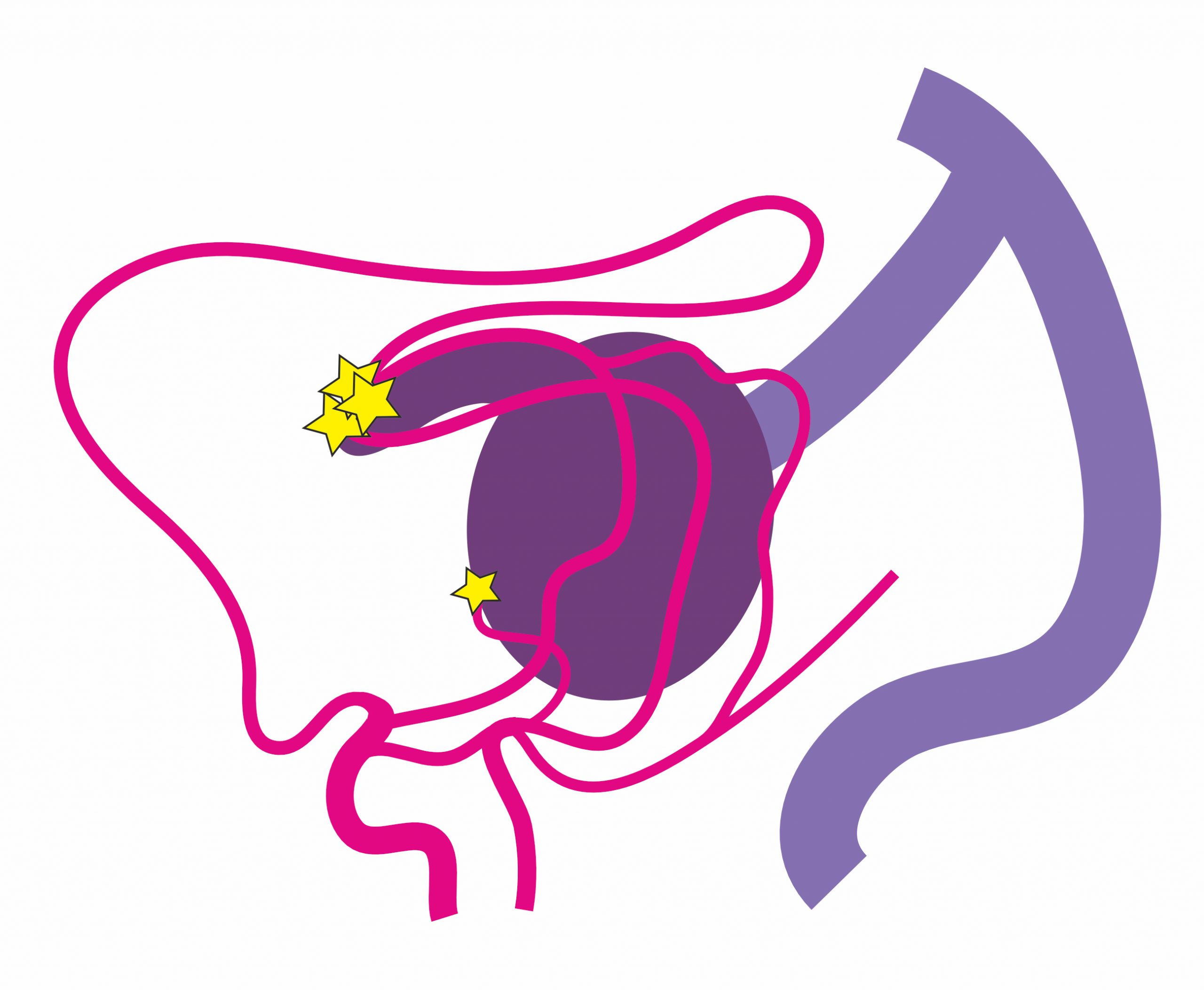
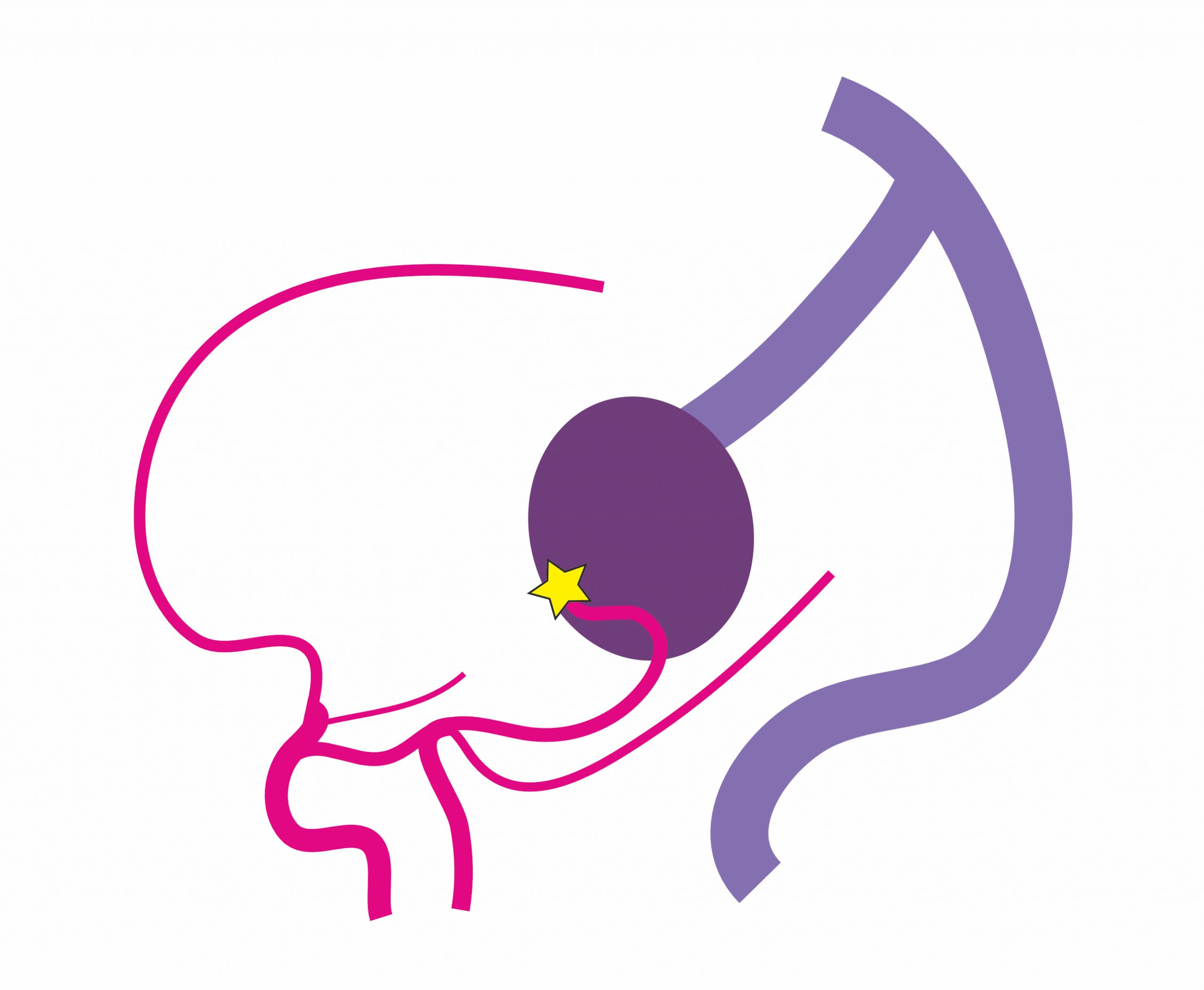
図1:ガレン大静脈瘤 (側面から見た図)
1A:血管構築が複雑なタイプ.多数の栄養動脈が静脈瘤の様々な箇所で動静脈シャントを形成している (☆).新生児期に心不全で発症することが多い.
1B:血管構築がシンプルなタイプ.動静脈シャント部 (☆)は1~数か所と少なく,乳幼児期に頭位拡大や水頭症で発症することが多い.
ガレン大静脈瘤は基礎疾患として毛細血管奇形-動静脈奇形を伴っていることがあり,これは遺伝性疾患であるため両親への問診・診察も必要となります.
硬膜静脈洞奇形は子供がお母さんのお腹の中にいる時期に,後頭部の硬膜静脈洞 (静脈洞交会,横静脈洞)が異常拡張して動静脈シャントが形成されたものです (図2A, B).多数の栄養動脈が異常拡張した硬膜静脈洞の壁の様々な部位で動静脈シャントを形成していることが多く認められます.ガレン大静脈瘤と同様に産まれる前から産まれてから数日の間は心不全を呈し,その後の乳幼児期では頭位拡大や水頭症で発症します.
治療は血管内治療で,1-数回の治療を要します.多くの場合で動脈側からの治療が中心で,状況に応じて静脈側からの治療も行います.
図2A
図2B
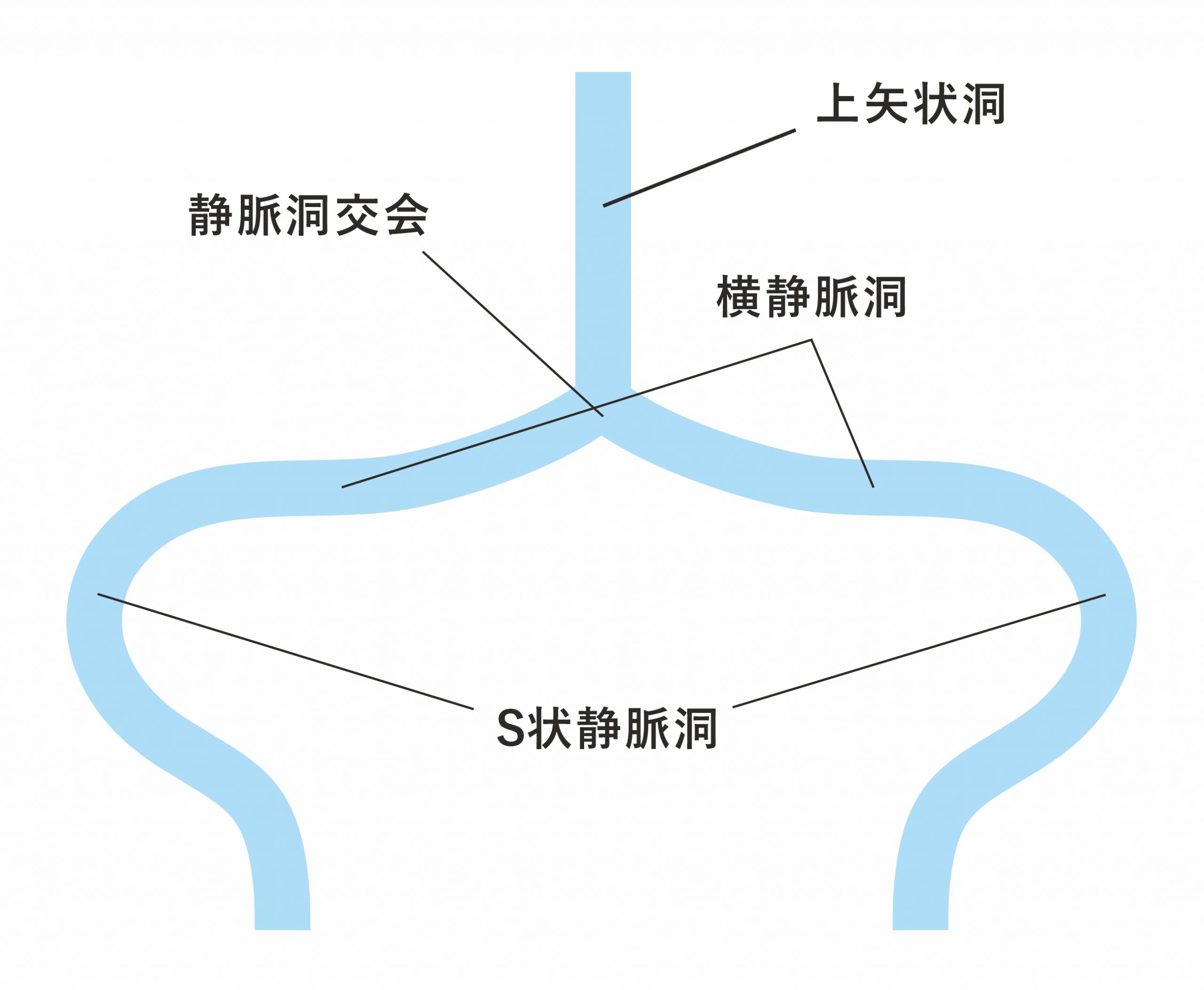
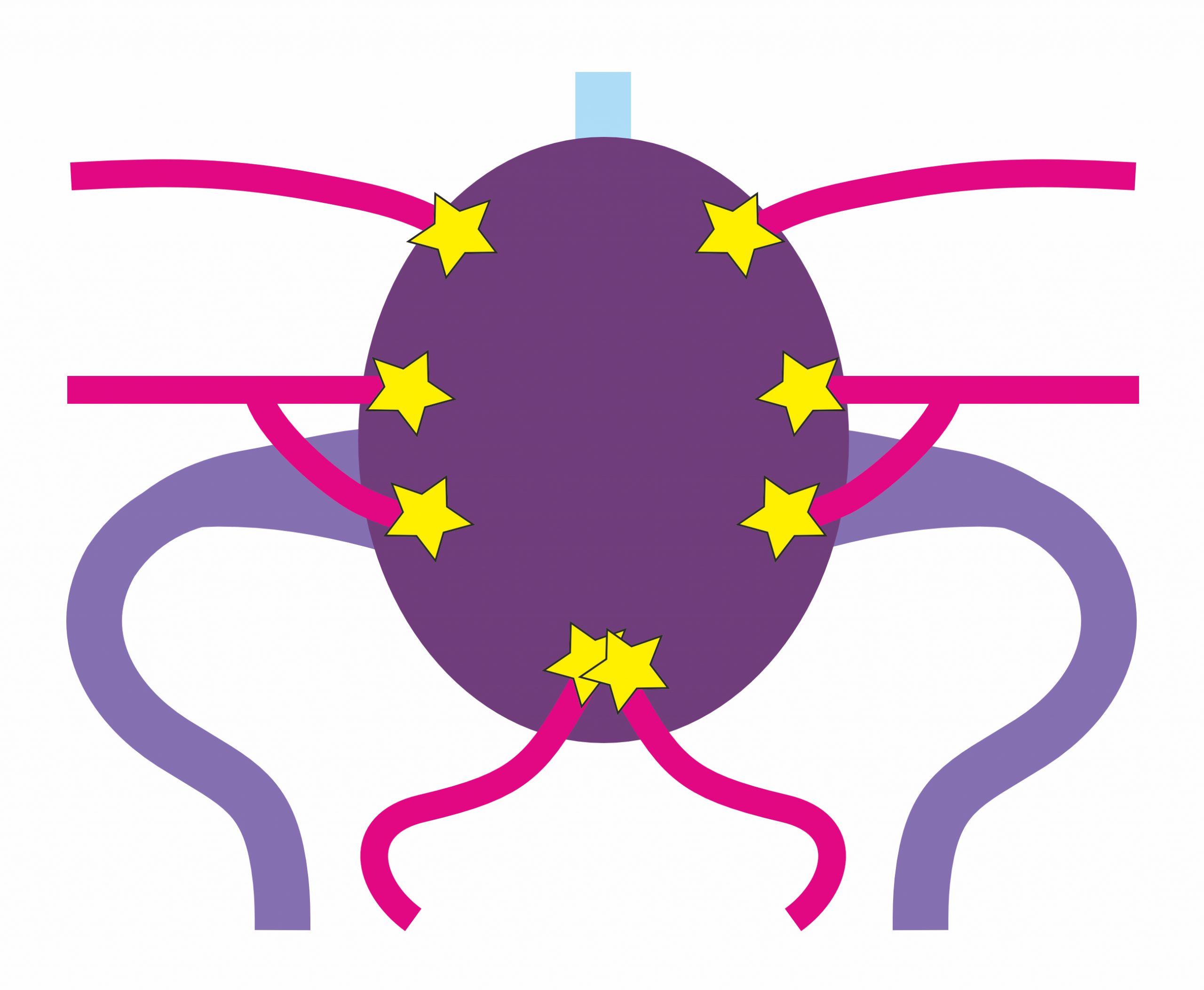
図2A:後頭部の正常の硬膜静脈洞 (正面から見た図)
後頭部の硬膜静脈洞は静脈洞交会,横静脈洞,S状静脈洞などがある.頭頂部からくる上矢状洞が後頭部正中の静脈洞交会で左右の横静脈洞に分かれる.左右の横静脈洞はそれぞれS状静脈洞となり,そこから頚部の静脈へつながる.
図2B:硬膜静脈洞奇形
多数の栄養動脈が異常拡張した硬膜静脈洞の壁に様々な部位で動静脈シャントを形成している (☆).
乳児型硬膜動静脈瘻は小児のどの年齢層でも認められますが,特に乳幼児期に多い硬膜動静脈瘻です.成人の硬膜動静脈瘻とは異なり多発性のことが多く,また経過で新たな硬膜動静脈瘻が形成されることがあることも特徴です.また病変周囲の硬膜静脈洞の閉塞を伴うことも多く,そのため動静脈シャントの異常血流が脳静脈へ逆流し,脳うっ血や脳出血を起こす危険性もあります.病態に関する詳細は成人の硬膜動静脈瘻もご参照ください.
治療は血管内治療で,動脈側と静脈側からを組み合わせて行います.血管内治療の方法は成人と大差ありませんが,成人の硬膜動静脈瘻とは異なり多発性であること,病変周囲の硬膜静脈洞の閉塞を伴うことが多いこと,また治療経過で新たな硬膜動静脈瘻が形成されることがあるなどから,治療の難易度は高く,ほとんどで複数回の治療を要します.
脳動静脈瘻は脳動静脈奇形よりも太い動脈と静脈のレベルで動静脈シャントが形成されており,動静脈シャント部の静脈が拡張して静脈瘤となっていることが多いのが特徴です (図4A).新生児期は複雑な血管構築を呈することが多く,年齢が高くなるほど栄養動脈が1本であるシンプルな血管構築のものが多くなります.新生児期を含めて小児のどの年齢層でも認められますが,年齢が高くなるほど出血発症が多くなります.
図4A
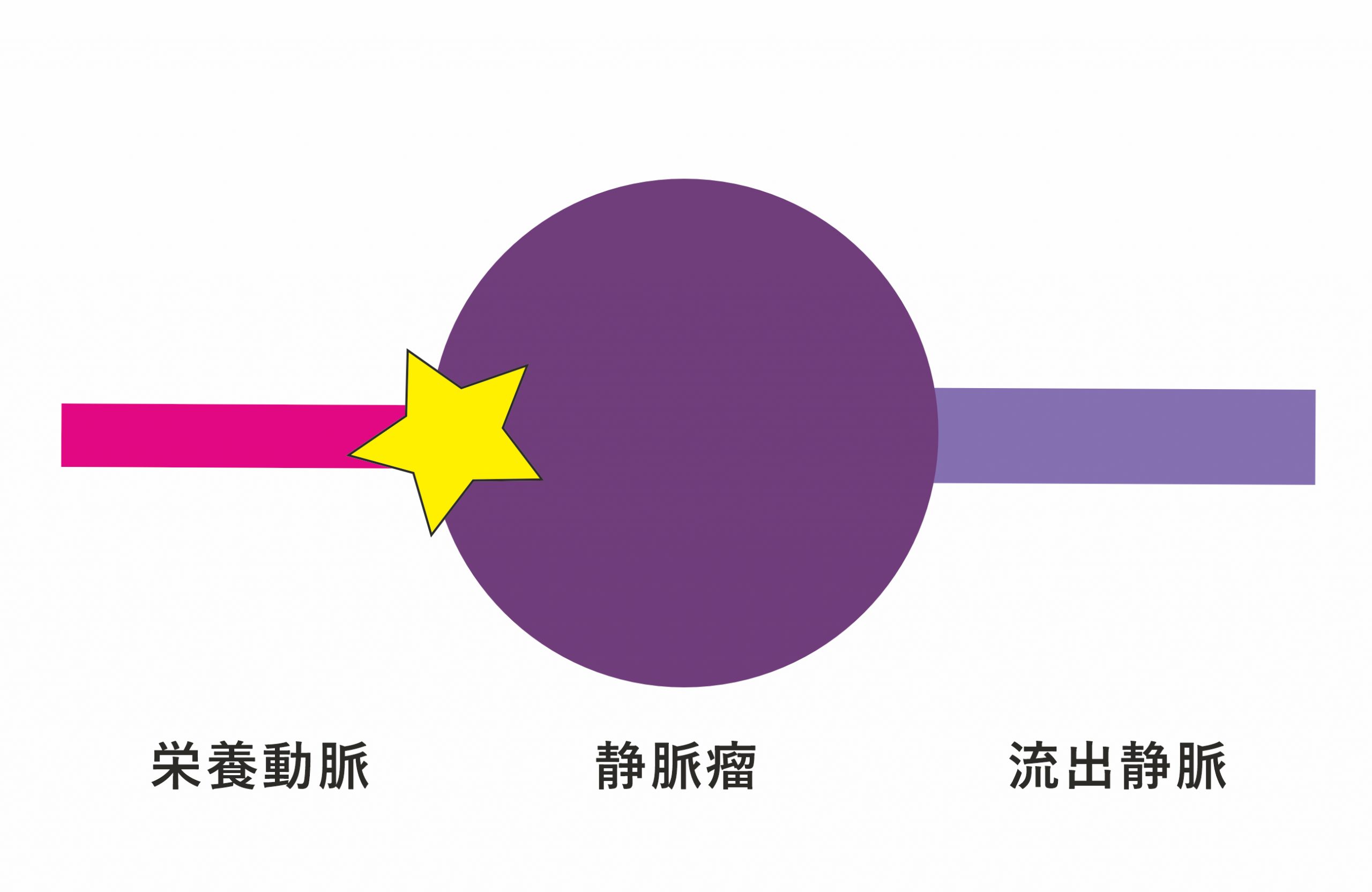
図4A:脳動静脈瘻
太い栄養動脈が流出静脈に直接つながっている.動静脈シャント部 (☆)の静脈は拡張して静脈瘤となっていることが多い.
治療は表在性のものは外科手術も可能ですが,血管内治療が第一選択で,動脈側から動静脈シャント部を閉塞させます.閉塞させるのに使うものは液体塞栓物質 (図4B)とプラチナコイル (図4C)とがありますが,病変の血管構築に応じて使い分けます.シンプルな血管構築の場合は1回の治療で完全閉塞が期待できますが,複雑なものでは複数回の治療を要します.
図4B
図4C
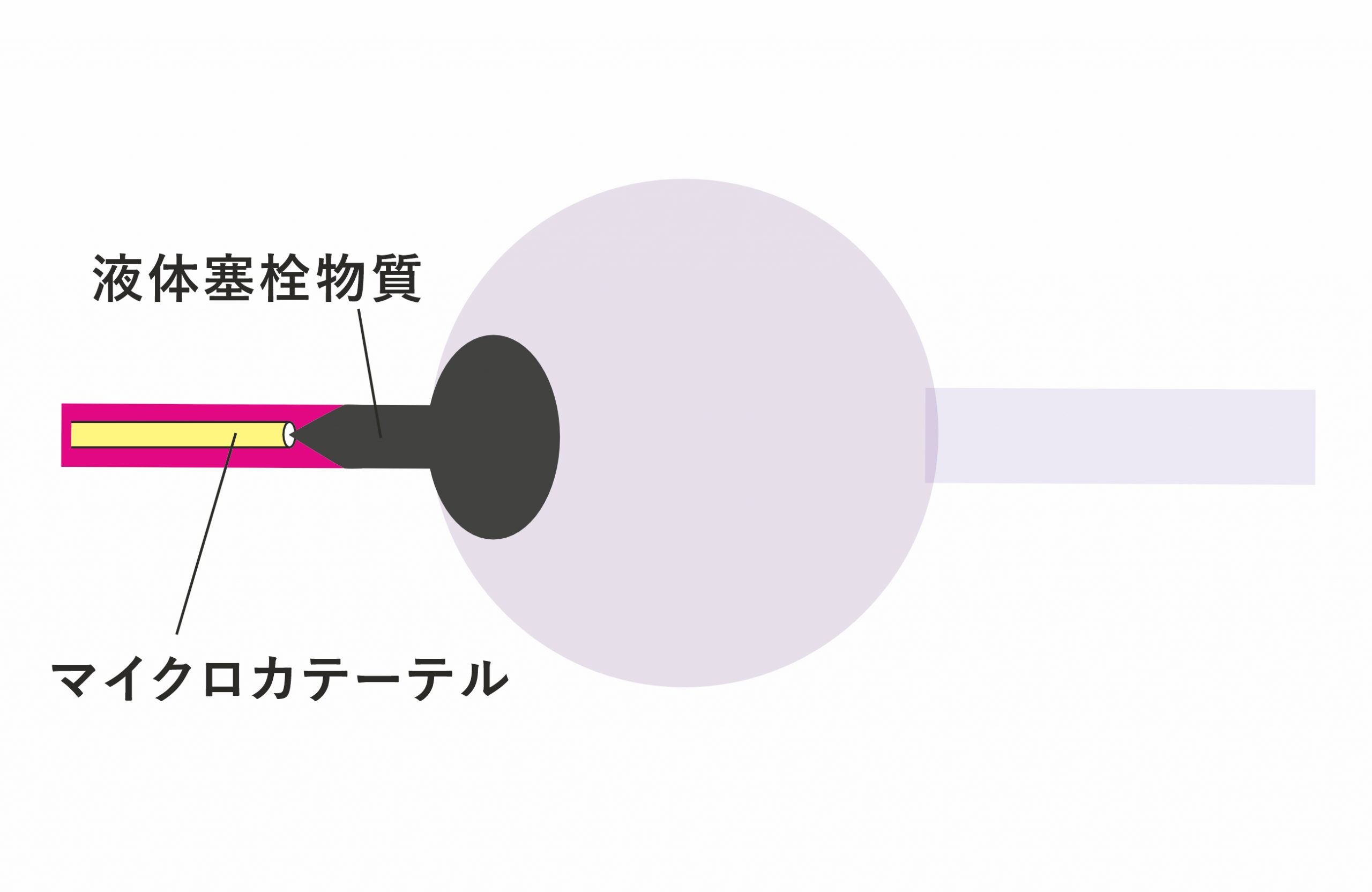
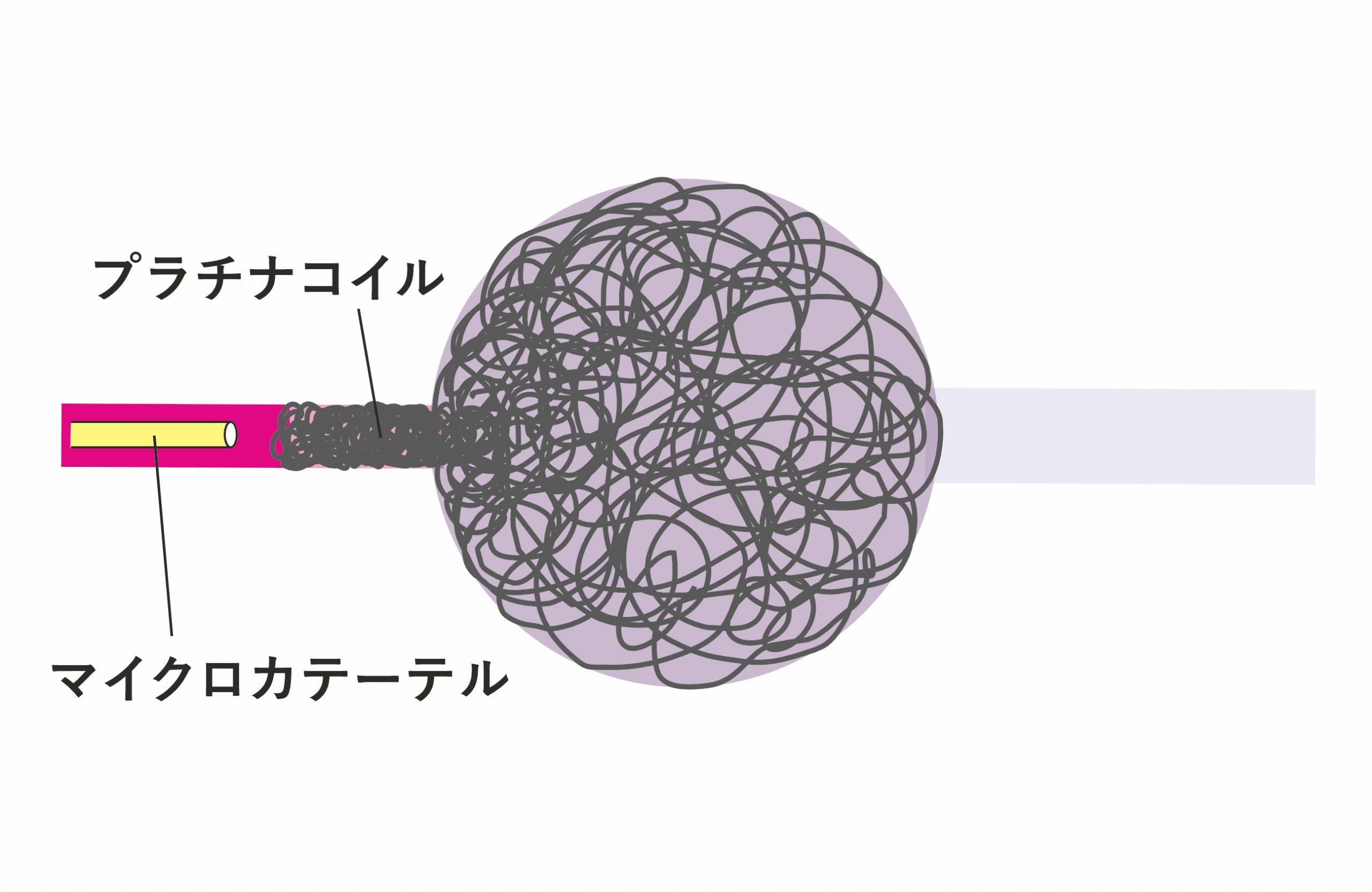
図4B:脳動静脈瘻に対する血管内治療 (液体塞栓物質を用いるもの)
太ももから細いカテーテル (マイクロカテーテル)をできる限り栄養動脈の奥 (動静脈シャント部の近く)まで誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する.
図4C:脳動静脈瘻に対する血管内治療 (プラチナコイルを用いるもの)
太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで進め,最終的に動静脈シャント部を超えて静脈瘤内まで誘導する.そこから栄養動脈にかけてプラチナコイルを留置する.
脳動静脈瘻は基礎疾患として遺伝性疾患であるオスラー病や毛細血管奇形-動静脈奇形を伴っていることがあるため,両親への問診・診察も必要となります.
脳動静脈奇形の多くは成人で発症し,小児の脳静脈奇形の割合は全体の20%以下です.小児でも新生児期や乳幼児期に発症することは稀で,ほとんどが3歳以降に発症します.成人よりも脳出血で発症することが多く,また病変 (ナイダス)が大きいことが多いのも特徴です.
治療に関しては成人と大きな違いはありませんので,成人の脳動静脈奇形を参照して下さい.
-
 脳神経外科覚醒下開頭頭蓋内腫瘍摘出術について覚醒下頭蓋内腫瘍摘出術 脳腫瘍の中には,脳そのものの中に発生するものがあります.このような腫瘍を摘出しようとする際には,脳に切開を加えたり,時には脳そのものを切除したりする必要が生じます.一方で,脳腫瘍の中には摘出度(どれぐらい腫瘍を摘出するか)がその後の再発しやすさに影響するものがあり,そのような場合にはできるだけ多くの腫瘍組織を摘出した方が良いということになります. このように,腫瘍を積極的に摘出することは,脳の機能を損傷するリスクを生じることと隣り合わせの状況となるので,脳の機能を温存しながらできるだけ積極的な腫瘍摘出を行うための方法として覚醒下頭蓋内腫瘍摘出術が発達してきました. この手術方法は,全身麻酔下に開頭を行い,腫瘍と周囲の脳組織が露出された後に麻酔を切って患者さんを覚醒状態とし,会話ができるような状況で,さまざまな高次脳機能検査,運動機能の評価をしながら腫瘍を摘出することにより,手術による神経症状の悪化を回避する治療方法です.当院では,覚醒下手術に習熟したチーム(脳神経外科,麻酔科,手術室看護師,言語聴覚士,理学療法士,臨床検査技師)により患者さんをしっかりとサポートします.積極的な腫瘍の摘出を行いながら,患者さんの神経症状(失語の有無、麻痺の有無)をその場で詳しく観察・評価し,同時に神経生理モニタリングでも神経機能をチェックし、良好な腫瘍の摘出を可能にしております. 覚醒下で手術を行っている際,患者さんの痛み,吐き気,暑さ寒さなどの負担が大きくなっていないかどうかを手術室看護師がチェックします.それぞれの患者さんに無理のない覚醒下手術を受けていただけるよう,それぞれの方にあわせた手術計画を事前に検討しています. 覚醒下頭蓋内腫瘍摘出術の流れ 実際の手術の流れを説明します. 左前頭葉の運動性言語野に発生した神経膠腫に対して言語機能を温存することを目的とした覚醒下手術を行う場合です. 術前 術前準備として,術前の患者さんの神経機能を言語聴覚士が評価します。失語症があるのかどうか含めて高次脳機能の検査を行います. 次に機能MRI(fMRI)を用いて脳の機能を画像化します.この方の場合には腫瘍の後方に言語機能が存在しているのではないかと思われました. 次に患者さんと手術の打ち合わせをします.手術中はどのような体勢でいるのか,実際にどのような事をして,失語症の有無を評価するのか(しりとりや、カードの物品呼称など),痛みや吐き気を感じたときにはどのようにすればよいか,などについて,詳しく説明を聞いて頂きます.手術室看護師は,自分が好きな音楽のCDなど持ち込んでもらったり,部屋の温度はどれくらいが良さそうか,腰や背中にクッションを入れておいた方がいいかどうか,などの聞き取りをさせて頂きます. 手術当日 手術当日,手術室に入室し,麻酔がかかる前に頭部の向きや身体の姿勢について,確認をとっておきます(図1). 次に静脈麻酔を用いて麻酔がかかった状態とし,口から人工呼吸のための器具を入れて全身麻酔の状態とします. 皮膚切開部分を消毒し,十分に局所麻酔を行い覚醒時に痛みを感じないように準備します. 全身麻酔の状態で手術を開始,皮膚や頭蓋骨を展開し,病変部が露出された状態にします. 次に麻酔の薬を中止し,患者さんを覚醒状態にします (図2). 麻酔科医師が痛みや吐き気などがないかどうかの確認をとり,患者さんの状態が安定しているかどうか評価します. 脳外科医師が,病変部の周囲の脳に対して電気刺激を加え,失語症状などがどの部位で生じるのかを言語聴覚士が判断していきます (図3). この患者さんでは,腫瘍の直上およびごく近い周囲の電気刺激では言語症状が認められず,腫瘍の後方の部分で失語症が生じることが分かりました. この結果をうけて,腫瘍を全摘出することが可能であると判断し,患者さんの神経症状を評価しながら,最終的には腫瘍を全摘出することができました (図4, 5). 術後 術後,言語機能は温存されました.一過性の記憶障害を認めましたが,徐々に改善しました.患者さんは術後2週間で自宅退院され現在は職場復帰をされています. 術前後のMRIで,言語野に存在していた腫瘍が全摘出されたことが確認されました (図6). この患者さんの,術後のヒアリングですが,「手術前,覚醒下手術に対する不安はありました,事前に手術の流れの説明は受けていましたが,やはり実感がわかないというか,想像ができないので心配でした.手術当日は,一回麻酔で寝た後に徐々に意識が戻ってきて,ああ手術なんだなと分かりました.痛みは思ったほど感じなかったです.たまに咳が出たり,口が渇いたりしましたが,リハビリの先生の指示もよく聞こえたので,自分なりに,指示通り手足を動かしたり会話をしたり,概ね問題なくできました.途中で一度頭がいたくなって,そのことを看護師さんに伝えました.痛み止めを注射してもらって楽になったと思います.手術そのもので,辛いことはなかったと思います.術後のリハビリもスムーズでしたのでよかったと思います.ただ仕事に戻ったときは,人の名前を思い出せなかったりということがあって,しばらく少し苦労しました.」 大阪市立総合医療センターでは... 大阪市立総合医療センターでは,覚醒下手術を安全・確実に受けて頂くため,脳神経外科,麻酔科,手術室看護師,言語聴覚士,作業療法士,臨床工学技士など様々な部門が協力し,患者さんを術前,術中,術後と一貫してしっかりとサポートする体制をとっています. 当院で治療を希望される方は,地域医療連携室から診察予約をとって頂き,担当医からの説明を受けていただけます. ※写真はすべて患者さんの許諾を得て使用しています.詳しく見る
脳神経外科覚醒下開頭頭蓋内腫瘍摘出術について覚醒下頭蓋内腫瘍摘出術 脳腫瘍の中には,脳そのものの中に発生するものがあります.このような腫瘍を摘出しようとする際には,脳に切開を加えたり,時には脳そのものを切除したりする必要が生じます.一方で,脳腫瘍の中には摘出度(どれぐらい腫瘍を摘出するか)がその後の再発しやすさに影響するものがあり,そのような場合にはできるだけ多くの腫瘍組織を摘出した方が良いということになります. このように,腫瘍を積極的に摘出することは,脳の機能を損傷するリスクを生じることと隣り合わせの状況となるので,脳の機能を温存しながらできるだけ積極的な腫瘍摘出を行うための方法として覚醒下頭蓋内腫瘍摘出術が発達してきました. この手術方法は,全身麻酔下に開頭を行い,腫瘍と周囲の脳組織が露出された後に麻酔を切って患者さんを覚醒状態とし,会話ができるような状況で,さまざまな高次脳機能検査,運動機能の評価をしながら腫瘍を摘出することにより,手術による神経症状の悪化を回避する治療方法です.当院では,覚醒下手術に習熟したチーム(脳神経外科,麻酔科,手術室看護師,言語聴覚士,理学療法士,臨床検査技師)により患者さんをしっかりとサポートします.積極的な腫瘍の摘出を行いながら,患者さんの神経症状(失語の有無、麻痺の有無)をその場で詳しく観察・評価し,同時に神経生理モニタリングでも神経機能をチェックし、良好な腫瘍の摘出を可能にしております. 覚醒下で手術を行っている際,患者さんの痛み,吐き気,暑さ寒さなどの負担が大きくなっていないかどうかを手術室看護師がチェックします.それぞれの患者さんに無理のない覚醒下手術を受けていただけるよう,それぞれの方にあわせた手術計画を事前に検討しています. 覚醒下頭蓋内腫瘍摘出術の流れ 実際の手術の流れを説明します. 左前頭葉の運動性言語野に発生した神経膠腫に対して言語機能を温存することを目的とした覚醒下手術を行う場合です. 術前 術前準備として,術前の患者さんの神経機能を言語聴覚士が評価します。失語症があるのかどうか含めて高次脳機能の検査を行います. 次に機能MRI(fMRI)を用いて脳の機能を画像化します.この方の場合には腫瘍の後方に言語機能が存在しているのではないかと思われました. 次に患者さんと手術の打ち合わせをします.手術中はどのような体勢でいるのか,実際にどのような事をして,失語症の有無を評価するのか(しりとりや、カードの物品呼称など),痛みや吐き気を感じたときにはどのようにすればよいか,などについて,詳しく説明を聞いて頂きます.手術室看護師は,自分が好きな音楽のCDなど持ち込んでもらったり,部屋の温度はどれくらいが良さそうか,腰や背中にクッションを入れておいた方がいいかどうか,などの聞き取りをさせて頂きます. 手術当日 手術当日,手術室に入室し,麻酔がかかる前に頭部の向きや身体の姿勢について,確認をとっておきます(図1). 次に静脈麻酔を用いて麻酔がかかった状態とし,口から人工呼吸のための器具を入れて全身麻酔の状態とします. 皮膚切開部分を消毒し,十分に局所麻酔を行い覚醒時に痛みを感じないように準備します. 全身麻酔の状態で手術を開始,皮膚や頭蓋骨を展開し,病変部が露出された状態にします. 次に麻酔の薬を中止し,患者さんを覚醒状態にします (図2). 麻酔科医師が痛みや吐き気などがないかどうかの確認をとり,患者さんの状態が安定しているかどうか評価します. 脳外科医師が,病変部の周囲の脳に対して電気刺激を加え,失語症状などがどの部位で生じるのかを言語聴覚士が判断していきます (図3). この患者さんでは,腫瘍の直上およびごく近い周囲の電気刺激では言語症状が認められず,腫瘍の後方の部分で失語症が生じることが分かりました. この結果をうけて,腫瘍を全摘出することが可能であると判断し,患者さんの神経症状を評価しながら,最終的には腫瘍を全摘出することができました (図4, 5). 術後 術後,言語機能は温存されました.一過性の記憶障害を認めましたが,徐々に改善しました.患者さんは術後2週間で自宅退院され現在は職場復帰をされています. 術前後のMRIで,言語野に存在していた腫瘍が全摘出されたことが確認されました (図6). この患者さんの,術後のヒアリングですが,「手術前,覚醒下手術に対する不安はありました,事前に手術の流れの説明は受けていましたが,やはり実感がわかないというか,想像ができないので心配でした.手術当日は,一回麻酔で寝た後に徐々に意識が戻ってきて,ああ手術なんだなと分かりました.痛みは思ったほど感じなかったです.たまに咳が出たり,口が渇いたりしましたが,リハビリの先生の指示もよく聞こえたので,自分なりに,指示通り手足を動かしたり会話をしたり,概ね問題なくできました.途中で一度頭がいたくなって,そのことを看護師さんに伝えました.痛み止めを注射してもらって楽になったと思います.手術そのもので,辛いことはなかったと思います.術後のリハビリもスムーズでしたのでよかったと思います.ただ仕事に戻ったときは,人の名前を思い出せなかったりということがあって,しばらく少し苦労しました.」 大阪市立総合医療センターでは... 大阪市立総合医療センターでは,覚醒下手術を安全・確実に受けて頂くため,脳神経外科,麻酔科,手術室看護師,言語聴覚士,作業療法士,臨床工学技士など様々な部門が協力し,患者さんを術前,術中,術後と一貫してしっかりとサポートする体制をとっています. 当院で治療を希望される方は,地域医療連携室から診察予約をとって頂き,担当医からの説明を受けていただけます. ※写真はすべて患者さんの許諾を得て使用しています.詳しく見る -
 脳神経外科オスラー病 (遺伝性出血性毛細血管拡張症)遺伝性出血性毛細血管拡張症は1900年前後に米国の医師であるオスラー先生,英国のウェーバー先生,仏国のランデゥ先生によって詳細な報告が行われ,オスラー・ウェーバー・ランデゥ病または単にオスラー病とも呼ばれます.全身の様々な臓器に毛細血管拡張病変や動静脈奇形,動静脈瘻といった血管奇形が生じ,特に鼻粘膜の毛細血管拡張病変からの鼻出血が最大の特徴である遺伝性疾患です.遺伝性 (常染色体顕性遺伝)なので父親または母親がオスラー病の場合は,その子供は50%の確率でオスラー病となります. 鼻出血はオスラー病患者さんの90%以上で認められ,出血の頻度や程度は個人差があります.出血した際にはまず鼻翼 (小鼻)を圧迫する圧迫止血を試みますが,止血シートなどを使用しても止まらない場合には耳鼻科的な処置が必要となることもあります.耳鼻科での鼻粘膜焼灼術はある程度有効な治療法ですが,安易な繰り返しは鼻中隔穿孔 (左右の鼻腔がつながってしまう)を起こして圧迫止血がより困難になります.したがってオスラー病患者さんの鼻の診察は,緊急時を除いて,オスラー病に理解のある耳鼻科によって行われるのが理想です.鼻出血の頻度や程度がひどいと,慢性的な鉄欠乏性貧血となることがあります.貧血はそれ自体も問題ですが,オスラー病では貧血は肺動静脈瘻による脳梗塞や脳膿瘍のリスクも高めてしまうので,鉄剤の内服や場合によって輸血をお勧めします.鼻出血に対する決定的な治療法はありませんが,普段から鼻粘膜の保湿を心掛けることで頻度が少なくなることもあります. 皮膚や粘膜の毛細血管拡張病変もオスラー病の特徴です (図1A, B).赤い点状の病変のことが多く,時に数mm大の膨らみとなっていることもあります.指先や舌,口唇が好発部位で,稀に出血を認めることもあります.皮膚や粘膜の毛細血管拡張病変は年齢が上がるにつれて認めるようになるため,子供さんにはまだ出現していないことがあります. 図1A 図1B 図1:毛細血管拡張病変 (A:指先,B:舌) オスラー病の毛細血管拡張病変は指先や舌,口唇が好発部位で,赤い斑点状をしている.圧迫すると一時的に色は薄くなる. 上述の鼻出血 (鼻粘膜の毛細血管拡張病変)や皮膚や粘膜の毛細血管拡張病変よりも頻度はやや下がりますが,オスラー病では内臓の血管奇形を認めることがあります.脳,肺,肝臓,消化管が好発部位で,血管奇形の種類は脳,肺,肝臓は動静脈シャント疾患,消化管は毛細血管拡張病変です. 消化管の血管奇形は消化管 (食道,胃,十二指腸,小腸,大腸)の粘膜の毛細血管拡張病変です.胃や小腸の粘膜が好発部位で,オスラー病患者さんの50%以上で認められます.消化管粘膜の毛細血管拡張病変は40~50歳代に出血で発症することが多く,鼻出血と同様に鉄欠乏性貧血の原因となります.治療に関しても鼻出血と同様に決定的な治療法はなく,基本的には貧血の対する治療や刺激の強い飲食物を避けることで出血を予防するといった形になります. 脳の血管奇形は脳動脈奇形や脳動静脈瘻などで,オスラー病患者さんの10~20%に認められます.逆に脳動静脈瘻の患者さんでは,その20~30%に基礎疾患としてオスラー病が認められ,子供さんに限ると約70%でオスラー病に伴ったものになります.オスラー病に合併する脳動静脈奇形は多発性 (病変が2カ所以上)で,ナイダスが3cm以下のものが多く,また年間出血率は約1%とオスラー病でない患者さんの脳動静脈奇形よりも破裂率が若干低いことが特徴として挙げられます.症状や治療に関してはオスラー病患者さんもオスラー病でない患者さんも同じですので,詳しくは脳動静脈奇形,脳動静脈瘻を参照してください. 肺の血管奇形は肺動静脈瘻で,オスラー病患者さんの30~50%に認められます.肺動静脈瘻の症状や治療に関してはオスラー病患者さんもオスラー病でない患者さんも同じですので,詳しくは肺動静脈瘻を参照してください. 肝臓の血管奇形はオスラー病患者さんの50~70%に認められます.肝臓は動脈と静脈以外にも門脈という血管があり,したがって動静脈シャント (動静脈奇形)以外に動脈-門脈シャント,門脈-静脈シャントといった血管奇形が生じます.症状が出現することは稀ですが,シャント血流が非常に多い場合には門脈圧亢進症や胆管壊死などが生じることがあります.また本来は肝臓で処理されるアンモニアが脳へ流れ込んで意識障害を起こす肝性脳症や大量のシャント血流が心臓に流れ込んで心不全を起こすこともあります.現時点では肝臓の血管奇形に対する有効な治療法は肝移植しかなく,したがって症状が出現した場合にはその症状に対する内科的治療(対症療法)を行います. オスラー病の頻度は8,000~10,000人に1人といわれ,原因遺伝子としてENG (エンドグリン), ACVRL1 (アルクワン). SMAD4 (スマッドフォー)の3つが知られています.ENG変異によるオスラー病では脳,肺の血管奇形を合併することが多く,一方,ACVRL1変異では肝臓の血管奇形の合併が多くなります.またSMAD4は大腸などに多発性のポリープを合併するオスラー病になります.遺伝子検査は病態の把握や家族のスクリーニングに役立ちますが,オスラー病の診断は特に16歳以上では臨床症状からキュラソーの診断基準 (表)を用いて行います. 表:キュラソーの診断基準 上記の項目のうち,3つ以上あるとオスラー病と診断され,2つでオスラー病疑い,1つだけではオスラー病の可能性は低いとなる このようにオスラー病は全身の様々な臓器の症状が出現するため,複数の診療科での診療が必要となります.当院では脳神経外科が中心となって診療を行っており,必要に応じて当科から該当科への紹介をしています.詳しく見る
脳神経外科オスラー病 (遺伝性出血性毛細血管拡張症)遺伝性出血性毛細血管拡張症は1900年前後に米国の医師であるオスラー先生,英国のウェーバー先生,仏国のランデゥ先生によって詳細な報告が行われ,オスラー・ウェーバー・ランデゥ病または単にオスラー病とも呼ばれます.全身の様々な臓器に毛細血管拡張病変や動静脈奇形,動静脈瘻といった血管奇形が生じ,特に鼻粘膜の毛細血管拡張病変からの鼻出血が最大の特徴である遺伝性疾患です.遺伝性 (常染色体顕性遺伝)なので父親または母親がオスラー病の場合は,その子供は50%の確率でオスラー病となります. 鼻出血はオスラー病患者さんの90%以上で認められ,出血の頻度や程度は個人差があります.出血した際にはまず鼻翼 (小鼻)を圧迫する圧迫止血を試みますが,止血シートなどを使用しても止まらない場合には耳鼻科的な処置が必要となることもあります.耳鼻科での鼻粘膜焼灼術はある程度有効な治療法ですが,安易な繰り返しは鼻中隔穿孔 (左右の鼻腔がつながってしまう)を起こして圧迫止血がより困難になります.したがってオスラー病患者さんの鼻の診察は,緊急時を除いて,オスラー病に理解のある耳鼻科によって行われるのが理想です.鼻出血の頻度や程度がひどいと,慢性的な鉄欠乏性貧血となることがあります.貧血はそれ自体も問題ですが,オスラー病では貧血は肺動静脈瘻による脳梗塞や脳膿瘍のリスクも高めてしまうので,鉄剤の内服や場合によって輸血をお勧めします.鼻出血に対する決定的な治療法はありませんが,普段から鼻粘膜の保湿を心掛けることで頻度が少なくなることもあります. 皮膚や粘膜の毛細血管拡張病変もオスラー病の特徴です (図1A, B).赤い点状の病変のことが多く,時に数mm大の膨らみとなっていることもあります.指先や舌,口唇が好発部位で,稀に出血を認めることもあります.皮膚や粘膜の毛細血管拡張病変は年齢が上がるにつれて認めるようになるため,子供さんにはまだ出現していないことがあります. 図1A 図1B 図1:毛細血管拡張病変 (A:指先,B:舌) オスラー病の毛細血管拡張病変は指先や舌,口唇が好発部位で,赤い斑点状をしている.圧迫すると一時的に色は薄くなる. 上述の鼻出血 (鼻粘膜の毛細血管拡張病変)や皮膚や粘膜の毛細血管拡張病変よりも頻度はやや下がりますが,オスラー病では内臓の血管奇形を認めることがあります.脳,肺,肝臓,消化管が好発部位で,血管奇形の種類は脳,肺,肝臓は動静脈シャント疾患,消化管は毛細血管拡張病変です. 消化管の血管奇形は消化管 (食道,胃,十二指腸,小腸,大腸)の粘膜の毛細血管拡張病変です.胃や小腸の粘膜が好発部位で,オスラー病患者さんの50%以上で認められます.消化管粘膜の毛細血管拡張病変は40~50歳代に出血で発症することが多く,鼻出血と同様に鉄欠乏性貧血の原因となります.治療に関しても鼻出血と同様に決定的な治療法はなく,基本的には貧血の対する治療や刺激の強い飲食物を避けることで出血を予防するといった形になります. 脳の血管奇形は脳動脈奇形や脳動静脈瘻などで,オスラー病患者さんの10~20%に認められます.逆に脳動静脈瘻の患者さんでは,その20~30%に基礎疾患としてオスラー病が認められ,子供さんに限ると約70%でオスラー病に伴ったものになります.オスラー病に合併する脳動静脈奇形は多発性 (病変が2カ所以上)で,ナイダスが3cm以下のものが多く,また年間出血率は約1%とオスラー病でない患者さんの脳動静脈奇形よりも破裂率が若干低いことが特徴として挙げられます.症状や治療に関してはオスラー病患者さんもオスラー病でない患者さんも同じですので,詳しくは脳動静脈奇形,脳動静脈瘻を参照してください. 肺の血管奇形は肺動静脈瘻で,オスラー病患者さんの30~50%に認められます.肺動静脈瘻の症状や治療に関してはオスラー病患者さんもオスラー病でない患者さんも同じですので,詳しくは肺動静脈瘻を参照してください. 肝臓の血管奇形はオスラー病患者さんの50~70%に認められます.肝臓は動脈と静脈以外にも門脈という血管があり,したがって動静脈シャント (動静脈奇形)以外に動脈-門脈シャント,門脈-静脈シャントといった血管奇形が生じます.症状が出現することは稀ですが,シャント血流が非常に多い場合には門脈圧亢進症や胆管壊死などが生じることがあります.また本来は肝臓で処理されるアンモニアが脳へ流れ込んで意識障害を起こす肝性脳症や大量のシャント血流が心臓に流れ込んで心不全を起こすこともあります.現時点では肝臓の血管奇形に対する有効な治療法は肝移植しかなく,したがって症状が出現した場合にはその症状に対する内科的治療(対症療法)を行います. オスラー病の頻度は8,000~10,000人に1人といわれ,原因遺伝子としてENG (エンドグリン), ACVRL1 (アルクワン). SMAD4 (スマッドフォー)の3つが知られています.ENG変異によるオスラー病では脳,肺の血管奇形を合併することが多く,一方,ACVRL1変異では肝臓の血管奇形の合併が多くなります.またSMAD4は大腸などに多発性のポリープを合併するオスラー病になります.遺伝子検査は病態の把握や家族のスクリーニングに役立ちますが,オスラー病の診断は特に16歳以上では臨床症状からキュラソーの診断基準 (表)を用いて行います. 表:キュラソーの診断基準 上記の項目のうち,3つ以上あるとオスラー病と診断され,2つでオスラー病疑い,1つだけではオスラー病の可能性は低いとなる このようにオスラー病は全身の様々な臓器の症状が出現するため,複数の診療科での診療が必要となります.当院では脳神経外科が中心となって診療を行っており,必要に応じて当科から該当科への紹介をしています.詳しく見る -
 形成外科脳神経外科毛細血管奇形毛細血管奇形は皮膚や粘膜などの様々な部位に発生し,毛細血管の拡張による境界明瞭な色素斑です.必ずしも出生時から認められるわけではなく,成長に伴って明瞭となる場合もあります.治療の目的はほぼ整容面で,レーザー治療が第一選択となります. 毛細血管奇形が全身の様々な部位に認められる場合 (多発性)には,毛細血管奇形-動静脈奇形の可能性があるため,専門医 (当院では脳神経外科)での診察が必要です.詳しくは毛細血管奇形-動静脈奇形を参照してください.また広範囲に認める場合にも単なる毛細血管奇形ではなく,他の脈管奇形の合併 (混合型脈管奇形)や骨格異常などを合併 (関連症候群)している可能性があります.詳しく見る
形成外科脳神経外科毛細血管奇形毛細血管奇形は皮膚や粘膜などの様々な部位に発生し,毛細血管の拡張による境界明瞭な色素斑です.必ずしも出生時から認められるわけではなく,成長に伴って明瞭となる場合もあります.治療の目的はほぼ整容面で,レーザー治療が第一選択となります. 毛細血管奇形が全身の様々な部位に認められる場合 (多発性)には,毛細血管奇形-動静脈奇形の可能性があるため,専門医 (当院では脳神経外科)での診察が必要です.詳しくは毛細血管奇形-動静脈奇形を参照してください.また広範囲に認める場合にも単なる毛細血管奇形ではなく,他の脈管奇形の合併 (混合型脈管奇形)や骨格異常などを合併 (関連症候群)している可能性があります.詳しく見る