オスラー病 (遺伝性出血性毛細血管拡張症)
遺伝性出血性毛細血管拡張症は1900年前後に米国の医師であるオスラー先生,英国のウェーバー先生,仏国のランデゥ先生によって詳細な報告が行われ,オスラー・ウェーバー・ランデゥ病または単にオスラー病とも呼ばれます.全身の様々な臓器に毛細血管拡張病変や動静脈奇形,動静脈瘻といった血管奇形が生じ,特に鼻粘膜の毛細血管拡張病変からの鼻出血が最大の特徴である遺伝性疾患です.遺伝性 (常染色体顕性遺伝)なので父親または母親がオスラー病の場合は,その子供は50%の確率でオスラー病となります.
鼻出血はオスラー病患者さんの90%以上で認められ,出血の頻度や程度は個人差があります.出血した際にはまず鼻翼 (小鼻)を圧迫する圧迫止血を試みますが,止血シートなどを使用しても止まらない場合には耳鼻科的な処置が必要となることもあります.鼻出血の頻度や程度がひどいと,慢性的な鉄欠乏性貧血となることがあります.貧血はそれ自体も問題ですが,オスラー病では貧血は肺動静脈瘻による脳梗塞や脳膿瘍のリスクも高めてしまうので,鉄剤の内服や場合によって輸血をお勧めします.鼻出血に対する決定的な治療法はありませんが,普段から鼻粘膜の保湿を心掛けることで頻度が少なくなることもあります.
皮膚や粘膜の毛細血管拡張病変もオスラー病の特徴です (図1A, B).赤い点状の病変のことが多く,時に数mm大の膨らみとなっていることもあります.指先や舌,口唇が好発部位で,稀に出血を認めることもあります.皮膚や粘膜の毛細血管拡張病変は年齢が上がるにつれて認めるようになるため,子供さんにはまだ出現していないことがあります.
図1A
図1B
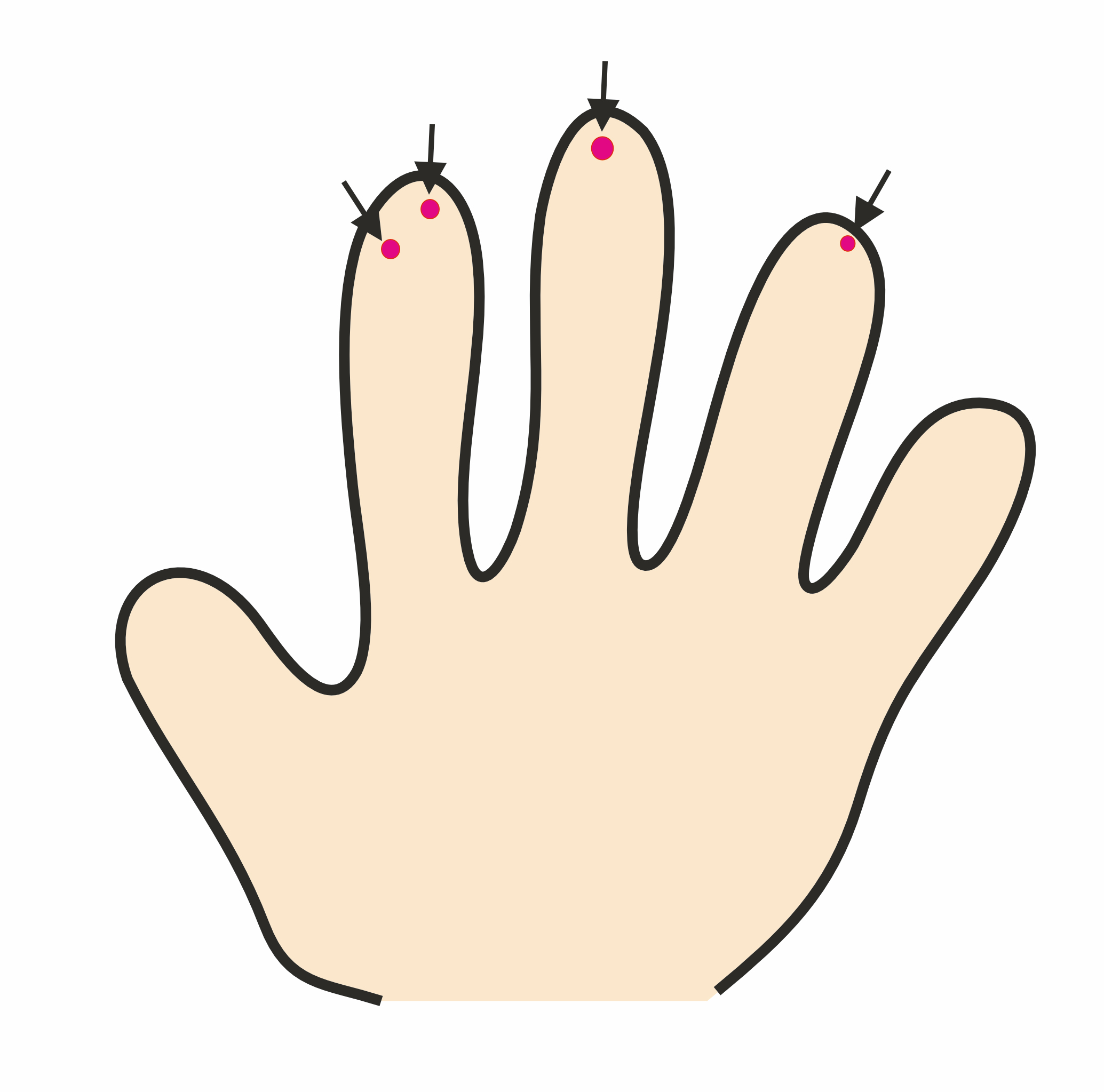
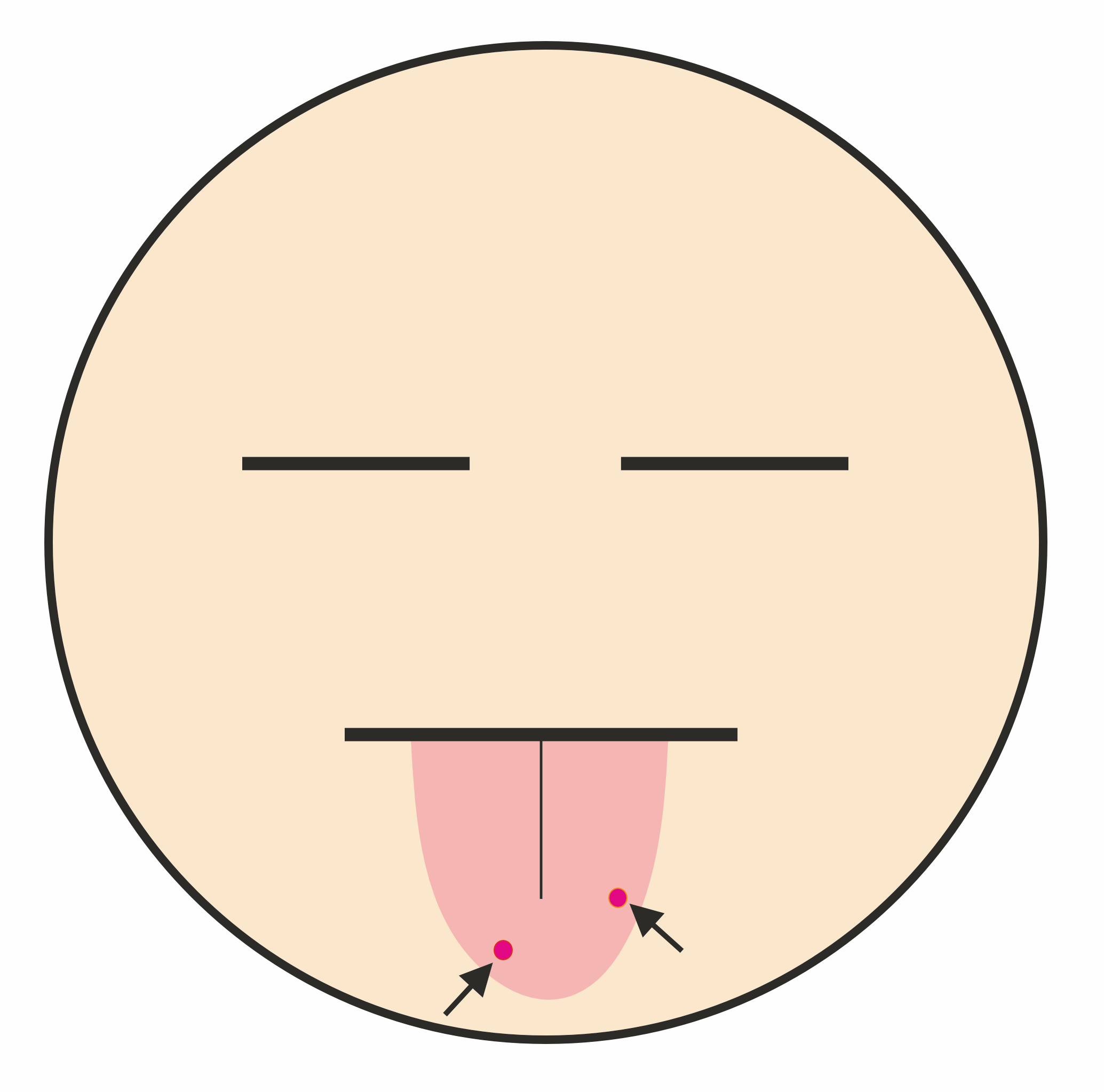
図1:毛細血管拡張病変 (A:指先,B:舌)
オスラー病の毛細血管拡張病変は指先や舌,口唇が好発部位で,赤い斑点状をしている.圧迫すると一時的に色は薄くなる.
上述の鼻出血 (鼻粘膜の毛細血管拡張病変)や皮膚や粘膜の毛細血管拡張病変よりも頻度はやや下がりますが,オスラー病では内臓の血管奇形を認めることがあります.脳,肺,肝臓,消化管が好発部位で,血管奇形の種類は脳,肺,肝臓は動静脈シャント疾患,消化管は毛細血管拡張病変です.
消化管の血管奇形は消化管 (食道,胃,十二指腸,小腸,大腸)の粘膜の毛細血管拡張病変です.胃や小腸の粘膜が好発部位で,オスラー病患者さんの50%以上で認められます.消化管粘膜の毛細血管拡張病変は40~50歳代に出血で発症することが多く,鼻出血と同様に鉄欠乏性貧血の原因となります.治療に関しても鼻出血と同様に決定的な治療法はなく,基本的には貧血の対する治療や刺激の強い飲食物を避けることで出血を予防するといった形になります.
肺の血管奇形は肺動静脈瘻で,オスラー病患者さんの30~50%に認められます.肺動静脈瘻の症状や治療に関してはオスラー病患者さんもオスラー病でない患者さんも同じですので,詳しくは肺動静脈瘻を参照してください.
肝臓の血管奇形はオスラー病患者さんの50~70%に認められます.肝臓は動脈と静脈以外にも門脈という血管があり,したがって動静脈シャント (動静脈奇形)以外に動脈-門脈シャント,門脈-静脈シャントといった血管奇形が生じます.症状が出現することは稀ですが,シャント血流が非常に多い場合には門脈圧亢進症や胆管壊死などが生じることがあります.また本来は肝臓で処理されるアンモニアが脳へ流れ込んで意識障害を起こす肝性脳症や大量のシャント血流が心臓に流れ込んで心不全を起こすこともあります.現時点では肝臓の血管奇形に対する有効な治療法は肝移植しかなく,したがって症状が出現した場合にはその症状に対する内科的治療(対症療法)を行います.
オスラー病の頻度は8,000~10,000人に1人といわれ,原因遺伝子としてENG (エンドグリン), ACVRL1 (アルクワン). SMAD4 (スマッドフォー)の3つが知られています.ENG変異によるオスラー病では脳,肺の血管奇形を合併することが多く,一方,ACVRL1変異では肝臓の血管奇形の合併が多くなります.またSMAD4は大腸などに多発性のポリープを合併するオスラー病になります.遺伝子検査は病態の把握や家族のスクリーニングに役立ちますが,オスラー病の診断は特に16歳以上では臨床症状からキュラソーの診断基準 (表)を用いて行います.

表:キュラソーの診断基準
上記の項目のうち,3つ以上あるとオスラー病と診断され,2つでオスラー病疑い,1つだけではオスラー病の可能性は低いとなる
このようにオスラー病は全身の様々な臓器の症状が出現するため,複数の診療科での診療が必要となります.当院では脳神経外科が中心となって診療を行っており,必要に応じて当科から該当科への紹介をしています.
-
 形成外科脳神経外科毛細血管奇形毛細血管奇形は皮膚や粘膜などの様々な部位に発生し,毛細血管の拡張による境界明瞭な色素斑です.必ずしも出生時から認められるわけではなく,成長に伴って明瞭となる場合もあります.治療の目的はほぼ整容面で,レーザー治療が第一選択となります. 毛細血管奇形が全身の様々な部位に認められる場合 (多発性)には,毛細血管奇形-動静脈奇形の可能性があるため,専門医 (当院では脳神経外科)での診察が必要です.詳しくは毛細血管奇形-動静脈奇形を参照してください.また広範囲に認める場合にも単なる毛細血管奇形ではなく,他の脈管奇形の合併 (混合型脈管奇形)や骨格異常などを合併 (関連症候群)している可能性があります.詳しく見る
形成外科脳神経外科毛細血管奇形毛細血管奇形は皮膚や粘膜などの様々な部位に発生し,毛細血管の拡張による境界明瞭な色素斑です.必ずしも出生時から認められるわけではなく,成長に伴って明瞭となる場合もあります.治療の目的はほぼ整容面で,レーザー治療が第一選択となります. 毛細血管奇形が全身の様々な部位に認められる場合 (多発性)には,毛細血管奇形-動静脈奇形の可能性があるため,専門医 (当院では脳神経外科)での診察が必要です.詳しくは毛細血管奇形-動静脈奇形を参照してください.また広範囲に認める場合にも単なる毛細血管奇形ではなく,他の脈管奇形の合併 (混合型脈管奇形)や骨格異常などを合併 (関連症候群)している可能性があります.詳しく見る -
 形成外科脳神経外科静脈奇形静脈奇形は静脈レベルの脈管奇形で,脈管奇形の中で最も多く認められます.病変部には静脈がブドウの房状に認められ,その静脈壁の筋肉は弱いため異常に拡張してしまいます.発生部位は頭頚部と四肢がそれぞれ約40%,体幹部が約20%となります.ほとんどは単発性 (孤発性)で患者さん個人レベルのものとなりますが,多発性の場合は遺伝性,すなわち子供さんへ遺伝する可能性も考慮しなくてはいけません.病変が皮膚の表面の近くにある場合には外観上,静脈の色調 (青~紫色)を呈し,姿勢によって病変部の腫脹が確認できます (図1A, B).頭頚部では啼泣時などでも病変部の腫脹を認めます.腫脹しても内部の血流は静脈なので触ると軟らかく (それほど固くはなく),また拍動は認めません.一方,病変が皮膚の表面から深い場合には表皮の色調変化や腫脹を認めないこともあります. 図1A 図1B 図1:頬部の静脈奇形 1A:病変が皮膚の表面から近くにあれば,外観上も静脈の色調を認めている.病変が皮膚の表面から深いものは表皮の色調変化は認めない. 1B:顔を傾けて病変を下にすると病変内の静脈がうっ滞して,腫脹が増悪する. 症状は疼痛や腫脹した際の不快感や見た目の問題となりますが,目の奥 (眼窩内)やのど (咽頭部)にできた病変は,視力や呼吸に影響を及ぼすこともあります.また病変内の血流がうっ滞して血液が固まる (血栓化)ことで,急激に腫脹し,強い痛みを認めることもあります.四肢や体幹部で広範囲の静脈奇形を認める場合は体の中の血液を固める因子が病変内で消費されて病変内で凝固異常をきたしていることがあり,そのような患者さんでは外傷や妊娠などによって全身の凝固異常に移行して重症化することがあるため注意が必要です.典型的には出生時から2歳までの乳幼児期までに皮下の膨らみとして気づかれることが多いですが,皮膚の表面から深い病変では学童期以降に疼痛をきっかけに見つかることもあります. 治療には内科的治療,硬化療法,外科手術があります.内科的治療が第一選択で,静脈奇形に対する分子標的薬,疼痛に対する鎮痛薬,血栓化予防のための血をサラサラにする薬 (抗血栓薬)などがあり,部位によっては弾性ストッキングを用いた圧迫療法を選択することもあります.特に分子標的薬によってこれまで硬化療法が必要であった病変に対しても,内科的に治療が可能になってきています.硬化療法は内科的治療の次に考慮され,病変部に直接針を刺し,血管を閉塞させる薬 (硬化剤)を注入します (図2).外科手術は美容的・機能的問題もあり選択されることは少なく,病変が小範囲で限局している場合に限られます.限局した病変に対する外科手術を除いて,病変が完全に消失することはありません.したがって普段の生活の中で静脈奇形によって困ることが少なくなるように,内科的治療や硬化療法を行っていきます. 図2 図2:静脈奇形に対する硬化療法 エコーで病変を確認しながら,皮膚の表面から針を刺す. 針先が病変内にあるのを確認した後に,硬化剤を注入する.詳しく見る
形成外科脳神経外科静脈奇形静脈奇形は静脈レベルの脈管奇形で,脈管奇形の中で最も多く認められます.病変部には静脈がブドウの房状に認められ,その静脈壁の筋肉は弱いため異常に拡張してしまいます.発生部位は頭頚部と四肢がそれぞれ約40%,体幹部が約20%となります.ほとんどは単発性 (孤発性)で患者さん個人レベルのものとなりますが,多発性の場合は遺伝性,すなわち子供さんへ遺伝する可能性も考慮しなくてはいけません.病変が皮膚の表面の近くにある場合には外観上,静脈の色調 (青~紫色)を呈し,姿勢によって病変部の腫脹が確認できます (図1A, B).頭頚部では啼泣時などでも病変部の腫脹を認めます.腫脹しても内部の血流は静脈なので触ると軟らかく (それほど固くはなく),また拍動は認めません.一方,病変が皮膚の表面から深い場合には表皮の色調変化や腫脹を認めないこともあります. 図1A 図1B 図1:頬部の静脈奇形 1A:病変が皮膚の表面から近くにあれば,外観上も静脈の色調を認めている.病変が皮膚の表面から深いものは表皮の色調変化は認めない. 1B:顔を傾けて病変を下にすると病変内の静脈がうっ滞して,腫脹が増悪する. 症状は疼痛や腫脹した際の不快感や見た目の問題となりますが,目の奥 (眼窩内)やのど (咽頭部)にできた病変は,視力や呼吸に影響を及ぼすこともあります.また病変内の血流がうっ滞して血液が固まる (血栓化)ことで,急激に腫脹し,強い痛みを認めることもあります.四肢や体幹部で広範囲の静脈奇形を認める場合は体の中の血液を固める因子が病変内で消費されて病変内で凝固異常をきたしていることがあり,そのような患者さんでは外傷や妊娠などによって全身の凝固異常に移行して重症化することがあるため注意が必要です.典型的には出生時から2歳までの乳幼児期までに皮下の膨らみとして気づかれることが多いですが,皮膚の表面から深い病変では学童期以降に疼痛をきっかけに見つかることもあります. 治療には内科的治療,硬化療法,外科手術があります.内科的治療が第一選択で,静脈奇形に対する分子標的薬,疼痛に対する鎮痛薬,血栓化予防のための血をサラサラにする薬 (抗血栓薬)などがあり,部位によっては弾性ストッキングを用いた圧迫療法を選択することもあります.特に分子標的薬によってこれまで硬化療法が必要であった病変に対しても,内科的に治療が可能になってきています.硬化療法は内科的治療の次に考慮され,病変部に直接針を刺し,血管を閉塞させる薬 (硬化剤)を注入します (図2).外科手術は美容的・機能的問題もあり選択されることは少なく,病変が小範囲で限局している場合に限られます.限局した病変に対する外科手術を除いて,病変が完全に消失することはありません.したがって普段の生活の中で静脈奇形によって困ることが少なくなるように,内科的治療や硬化療法を行っていきます. 図2 図2:静脈奇形に対する硬化療法 エコーで病変を確認しながら,皮膚の表面から針を刺す. 針先が病変内にあるのを確認した後に,硬化剤を注入する.詳しく見る -
 脳神経外科開頭頭蓋内腫瘍摘出手術 | 脳神経外科開頭頭蓋内腫瘍摘出術の適応 ほぼ全ての脳腫瘍に対して適応があります(髄膜腫,神経鞘腫,神経膠腫,頭蓋咽頭腫,転移性脳腫瘍など). 腫瘍により何らかの神経症状を認める場合,腫瘍が大きく,脳や神経組織に対する圧迫が強いと判断される場合,経過観察中に腫瘍が増大している場合などには,より積極的な手術治療の適応と考えられます. 一方で,脳悪性リンパ腫や胚細胞腫瘍といった疾患に対しては,摘出術よりも放射線治療・化学療法の効果が高いので,摘出術ではなく別の治療方法を検討します. 手術のリスク 腫瘍の局在,大きさ,血管や神経との関係性,全身状態などにより手術のリスクが発生します.開頭頭蓋内腫瘍摘出術は,一般的に3−5%の手術リスクと考えられていますが,当科では最新の医療機器(手術用顕微鏡,術中ナビゲーションシステム,術中神経生理学的モニタリングシステム、術中迅速病理診断,ハイビジョン内視鏡など)を完備し,専門性の高いスタッフからなるチーム医療を行うことにより手術リスクを極めて低い水準に保っています. 最近2年間の当科で施行した開頭頭蓋内腫瘍摘出術に関連した手術合併症の状況は,以下のとおりでした.この結果は個々の患者さんの手術リスクの確率としてあてはまるわけではありませんが,全体として高い安全性が示されていると判断します. 開頭頭蓋内腫瘍摘出術に関連した手術合併症 周術期死亡 0% 重度の神経症状悪化 0% 一過性の神経症状悪化(意図しなかったもの) 2% 全身併発症の悪化 1% 麻酔方法、手術時間 通常は全身麻酔下で手術を行います.手術時間は5時間から10時間程度で,腫瘍の部位,大きさ,性状,周囲構造物との関係,および患者さんの状態により手術時間がかわります. 手術および治療に関わる費用 手術および入院に関わる自己負担費用は手術内容や疾患の状況によって大きく変わります.診断がある程度確定した時点で事前に費用の概算を調べることが出来ます (医療相談窓口).大きな手術等で医療費が高額になる場合には高額療養費制度の適応になり,医療費の負担を減らすことが出来ます. 頭髪の処置について 開頭腫瘍摘出術では,頭部の切開部位に応じて部分的に頭髪を剃毛する事があります.早期の社会復帰を目標とする場合は最小限の剃毛で極力目立たないように考慮を行います.一方で,病状によっては全頭部を剃毛する場合もあります.術前の手術説明時に最終的な打ち合わせを行います. 手術の流れ 術前は2〜3日前からの入院です.麻酔科による術前診察を受けて頂き,問診と全身状態の確認,歯牙のチェックなどを行います. 手術当日,8時45分に手術室に入室となります. 手術台に仰向けになって頂き,点滴による麻酔導入で意識のない状態になります. この後,気管内挿管を行い,全身麻酔の状態とし,頭部の固定,手術部位の消毒をおこなって手術を開始します. 病変の露出に必要な部位に対して皮膚切開をおこない,頭部の筋肉および頭蓋骨を開いて開頭します. 腫瘍の露出を行い,周囲組織との剥離を行いながら摘出します. 摘出が終了したら脳を覆う膜(硬膜)を閉じて,外した頭蓋骨の固定を行い,筋肉および皮膚を縫合して手術を終了します. 全身麻酔を終了して意識を回復させ,頭部CTを施行してICUに入室します. 手術の経過をご家族に説明し,ICUで面会して頂きます. 術後の一般的な経過 通常は,手術翌日に一般病棟に移動します. 座ったり,飲水の練習を行います.可能であれば食事を開始します.開頭腫瘍摘出術は他の部位の手術と比較して痛みは少ないですが,手術直後は手術部位などの疼痛に対して痛み止めが良く効きますので,痛みがあれば積極的に痛み止めを使用します. 状態が落ち着いていれば歩いたり,トイレに行ったりするようになります. 手術から3〜5日めで,病棟内歩行,シャワー浴などを徐々に行います.必要があればリハビリテーションも行います.リハビリテーションの内容は病状に応じて様々ですが,理学療法,言語療法,作業療法などに分けられます. 血液検査やMRIなどの画像検査を必要に応じて行い,腫瘍の摘出度の確認をします.手術部位の観察、消毒を適宜行い,約1週間で抜糸します. 追加治療をしない場合の術後経過としては,おおよそ平均して10日間ぐらいの入院です. 退院後の生活 退院後,散髪やパーマ,毛染めなどは約1ヶ月後から可能です. 復職や復学,旅行,スポーツ,車の運転などの時期については主治医にご相談ください.詳しく見る
脳神経外科開頭頭蓋内腫瘍摘出手術 | 脳神経外科開頭頭蓋内腫瘍摘出術の適応 ほぼ全ての脳腫瘍に対して適応があります(髄膜腫,神経鞘腫,神経膠腫,頭蓋咽頭腫,転移性脳腫瘍など). 腫瘍により何らかの神経症状を認める場合,腫瘍が大きく,脳や神経組織に対する圧迫が強いと判断される場合,経過観察中に腫瘍が増大している場合などには,より積極的な手術治療の適応と考えられます. 一方で,脳悪性リンパ腫や胚細胞腫瘍といった疾患に対しては,摘出術よりも放射線治療・化学療法の効果が高いので,摘出術ではなく別の治療方法を検討します. 手術のリスク 腫瘍の局在,大きさ,血管や神経との関係性,全身状態などにより手術のリスクが発生します.開頭頭蓋内腫瘍摘出術は,一般的に3−5%の手術リスクと考えられていますが,当科では最新の医療機器(手術用顕微鏡,術中ナビゲーションシステム,術中神経生理学的モニタリングシステム、術中迅速病理診断,ハイビジョン内視鏡など)を完備し,専門性の高いスタッフからなるチーム医療を行うことにより手術リスクを極めて低い水準に保っています. 最近2年間の当科で施行した開頭頭蓋内腫瘍摘出術に関連した手術合併症の状況は,以下のとおりでした.この結果は個々の患者さんの手術リスクの確率としてあてはまるわけではありませんが,全体として高い安全性が示されていると判断します. 開頭頭蓋内腫瘍摘出術に関連した手術合併症 周術期死亡 0% 重度の神経症状悪化 0% 一過性の神経症状悪化(意図しなかったもの) 2% 全身併発症の悪化 1% 麻酔方法、手術時間 通常は全身麻酔下で手術を行います.手術時間は5時間から10時間程度で,腫瘍の部位,大きさ,性状,周囲構造物との関係,および患者さんの状態により手術時間がかわります. 手術および治療に関わる費用 手術および入院に関わる自己負担費用は手術内容や疾患の状況によって大きく変わります.診断がある程度確定した時点で事前に費用の概算を調べることが出来ます (医療相談窓口).大きな手術等で医療費が高額になる場合には高額療養費制度の適応になり,医療費の負担を減らすことが出来ます. 頭髪の処置について 開頭腫瘍摘出術では,頭部の切開部位に応じて部分的に頭髪を剃毛する事があります.早期の社会復帰を目標とする場合は最小限の剃毛で極力目立たないように考慮を行います.一方で,病状によっては全頭部を剃毛する場合もあります.術前の手術説明時に最終的な打ち合わせを行います. 手術の流れ 術前は2〜3日前からの入院です.麻酔科による術前診察を受けて頂き,問診と全身状態の確認,歯牙のチェックなどを行います. 手術当日,8時45分に手術室に入室となります. 手術台に仰向けになって頂き,点滴による麻酔導入で意識のない状態になります. この後,気管内挿管を行い,全身麻酔の状態とし,頭部の固定,手術部位の消毒をおこなって手術を開始します. 病変の露出に必要な部位に対して皮膚切開をおこない,頭部の筋肉および頭蓋骨を開いて開頭します. 腫瘍の露出を行い,周囲組織との剥離を行いながら摘出します. 摘出が終了したら脳を覆う膜(硬膜)を閉じて,外した頭蓋骨の固定を行い,筋肉および皮膚を縫合して手術を終了します. 全身麻酔を終了して意識を回復させ,頭部CTを施行してICUに入室します. 手術の経過をご家族に説明し,ICUで面会して頂きます. 術後の一般的な経過 通常は,手術翌日に一般病棟に移動します. 座ったり,飲水の練習を行います.可能であれば食事を開始します.開頭腫瘍摘出術は他の部位の手術と比較して痛みは少ないですが,手術直後は手術部位などの疼痛に対して痛み止めが良く効きますので,痛みがあれば積極的に痛み止めを使用します. 状態が落ち着いていれば歩いたり,トイレに行ったりするようになります. 手術から3〜5日めで,病棟内歩行,シャワー浴などを徐々に行います.必要があればリハビリテーションも行います.リハビリテーションの内容は病状に応じて様々ですが,理学療法,言語療法,作業療法などに分けられます. 血液検査やMRIなどの画像検査を必要に応じて行い,腫瘍の摘出度の確認をします.手術部位の観察、消毒を適宜行い,約1週間で抜糸します. 追加治療をしない場合の術後経過としては,おおよそ平均して10日間ぐらいの入院です. 退院後の生活 退院後,散髪やパーマ,毛染めなどは約1ヶ月後から可能です. 復職や復学,旅行,スポーツ,車の運転などの時期については主治医にご相談ください.詳しく見る