顔面けいれん
顔面けいれんの診断は、症状の特徴や、広がりかたなどを詳細に調べることが重要です。また、瞬きなどの刺激で誘発されます。 顔面けいれんが疑われる場合は、MRIを用いた画像診断を行います。MRIでは顔面神経の根本付近(REZ:root exit zone)に対する脳血管の圧迫の有無を調べます。また、同時に顔面神経周囲に脳腫瘍や血管病変などの異常がないか、脳内に異常がないかなどを調べます。当院では3テスラの高解像度MRIを用いて詳細な画像診断を行っています。
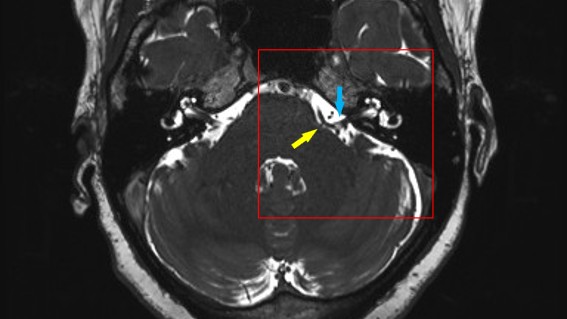
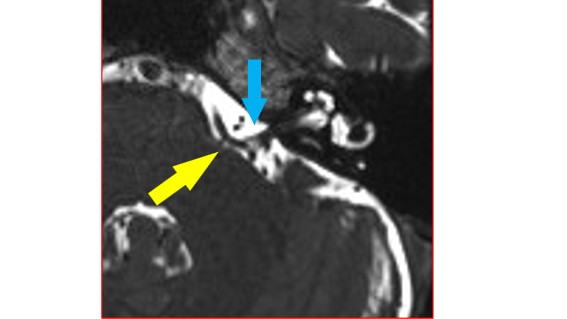
脳幹から顔面神経が分岐している部位の非常に細かなMRIの撮影になります。左側の顔面けいれんの方のMRIで赤く囲った部位を拡大すると左顔面神経(青矢印)の根本(REZ:黄矢印)に黒く抜けた血管(前下小脳動脈)が当たっています。
開頭による神経血管減圧術を行います。上記症状を認め、MRIで顔面神経に対して血管の圧迫が確認され、全身状態が開頭手術に対して大きな問題がない場合には、有効性が高く安全な治療であると考えられます。
■当院で行っている顔面けいれんに対する神経血管減圧術
- 当科の方針として、「安全かつ低侵襲に」行うようにしています。
皮膚切開は6-8cm程度とし、2-2.5cmの小開頭で行っています。 - この手術は難聴をきたすことがあり、聴力のモニタリング(術中神経生理学的モニタリング(ABR:聴性脳幹反応))は必須になります。当院ではその他、術中ナビゲーション、神経内視鏡、術中ICG蛍光造影などの機器も使用し、より安全にかつ確実な治療を行います。
- 手術時間は約3時間で、約1週間程度の入院期間です。(術後症状(痛みなど)を評価し、早期退院を目指します。)
- 手術を受けた場合、1週間後の症状緩和は90%以上で認められ、概ね70%の患者さんでは症状の消失を認めます。3年後では症状消失は87%程度となり、時間経過とともに治療効果が上昇します。
- 神経血管減圧術の合併症としては、顔の麻痺(0.4%)、難聴(0.6%)、めまい0.2%、脳梗塞・出血(0.2%)、めまい(0.2%)、と報告されており、そのほか、脳脊髄液漏出(再手術が必要なことがあります)、脳梗塞,出血,感染などのリスクがあります。
実際の手術の流れです.
- 入院は手術前日になります。食事は前日夜まで、水分摂取は当日朝6時までになります。(検査が必要な場合は2日前に入院していただくこともあります。)
- 手術当日は午前8時半ごろに手術室に向かいます。(8時過ぎから家族の面会も可能です)
- 手術室に入り、全身麻酔を行い、その後各種モニタリングの設定を行っていきます。実際の手術開始時間は10時半ごろになります。
手術は側臥位、もしくは仰臥位(仰向け)にて行います。
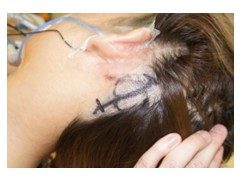
実際の左片側顔面けいれんの創部
ナビゲーションシステムを使用し、個々の症例の血管走行を確認し、適した開頭範囲を決定し、術後もできるだけ傷が目立たないように毛髪浅内の小さな皮膚切開で行うようにしています。(黒の直線が皮膚を切開する線です。丸は開頭範囲を想定しています)
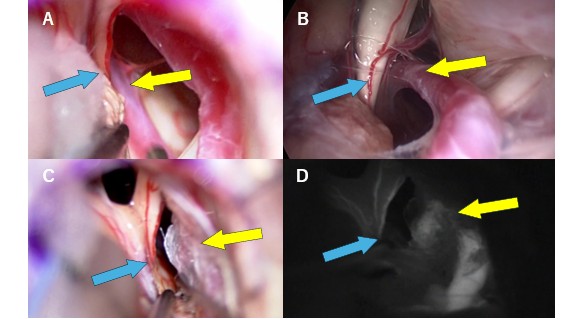
右片側顔面けいれんの手術 顕微鏡,内視鏡所見
A:顕微鏡下に圧迫部位を確認。顔面神経(青矢印)の根本で血管(前下小脳動脈:黄矢印)
B:神経内視鏡を挿入し、圧迫部位を確認。
C:圧迫している血管を外側によけ、医療用の綿(PTFE:ポリテトラフルオロエチレン)にて外側の錐体骨面に貼り付け、フィブリン糊にて固定を行います。
D:蛍光造影剤を用いて術中に圧迫血管や周囲の血管の血流が障害されていないことを確認します。
手術中には術中モニタリングとして
聴性脳幹反応(ABR)モニタリング:イヤホンを装着、脳幹の反応を確認し、聴力低下が起こっていないか確認します
異常筋反応(AMR)モニタリング:顔面けいれんに伴う異常な反応を術中に確認し、圧迫血管をよけることでこの反応が消失しているか確認し、責任血管が十分によけられたか確認します。
手術後、麻酔は覚まし,神経症状の異常がないことを確認し,手術室を退室します。そのまま、頭部CT検査を行い、術後出血などの問題がないか確認します。 手術後当日はICU(集中治療室)にて管理を行います。集中治療専門の医師と連携し、術後経過を見ていきます。 手術翌日に一般病棟に戻ります。食事も翌日から再開します。 術後の検査を行い、1週間後に皮膚を固定しているスキンステープラを外します。 約8-10日の入院となります。(早期退院を希望される場合は外来にてスキンステープラを外します。5-6日での退院も可能です)
-
 脳神経外科ガンマナイフ治療 | 脳神経外科<完全予約制>ガンマナイフ治療について ガンマナイフは,スウェーデンのカロリンスカ大学の脳神経外科医であるレクセル教授により開発され,1968年より臨床応用が始められた頭蓋内疾患専用の定位的放射線治療装置です.定位というのは位置を定めるという意味であり,治療標的に対してピンポイントの照射を行うことをいいます.これにより様々な頭蓋内疾患の高い制御効果が得られます.開頭手術のような切開を加える必要はありませんので,体には極めて負担が少なく,短期間での入院による治療が可能です. ガンマナイフ治療の原理 ガンマナイフユニットの中には192個のコバルト(Co60)線源が半球状に配置されており,各々からガンマ線が中心の1点に向けて集中照射するように配置されています(図1).そのため標的病変に対して短時間で高線量の照射が可能となる一方,周囲組織に対する影響は最小限となっています.非常にシャープな線量分布であり,他の定位放射線治療装置に比較すると,周辺組織への被曝は極めて少ない特徴があります(図2). 図1.照射のイメージ 図2. ガンマナイフの線量計画(聴神経腫瘍) 最新型レクセルガンマナイフlcon(アイコン)の特徴 図3.レクセルガンマナイフ アイコン 2020年7月,従来のガンマナイフパーフェクションから最新型であるIcon(アイコン)による治療がスタートしました.この装置にはコーンビームCTと照射中の患者さんの動きをリアルタイムにモニタリングするシステム(HDMM)が備わっています.これらを用いることにより従来からの頭部をフレームで固定する治療(単回照射)に加えて,マスクで固定する分割照射(複数回照射)も可能となりました.分割照射の利点として,大きな病変やリスクの高い部位にある病変の治療をより安全かつ効果的に行うことができます.治療の適応範囲が広がることにより、より多くの患者様のニーズに応えることができるようになりました. ガンマナイフ治療の適応 ガンマナイフ治療の対象となるのは,基本的には大きさが3cmまでの脳疾患です.主な適応疾患は,転移性脳腫瘍,聴神経腫瘍,髄膜腫,下垂体腺腫,脳動静脈奇形などです.脳腫瘍の治療後は約90%の症例で腫瘍を大きくしない効果(消失、縮小、不変を含む)があります.また最近では三叉神経痛にも良好な効果が得られており,2015年に保険適応として認められるとともに治療症例数が増加しています. ガンマナイフアイコンではマスク固定を用いた分割照射(複数回照射)による治療が容易に可能です.疾患にもよりますが,3cmを超えるような大きな病変にも効果的で安全な治療を行うことができます. 各疾患について 転移性脳腫瘍 最も多い治療疾患が転移性脳腫瘍です.適応は直径3cmまでの大きさの腫瘍で,治療後の腫瘍制御効果(少なくとも腫瘍を大きくさせない)は約90%です.神経症状のある場合もその改善が期待できます.病変の数が多発性にあっても1日で治療が可能であり,以前に全脳照射等の放射線治療を受けられた方にも治療は可能です.治療が1日で終わるので,必要であれば速やかに全身化学療法など次の治療へ移っていただくこともできます.大きな病変に対しては、分割照射(複数回照射)による治療をお勧めする場合があります. 右前頭葉の転移性脳腫瘍症例 治療時 6ヶ月後 6ヶ月後に腫瘍は消失しました. 転移性脳腫瘍(15カ所の腫瘍)の線量計画 多発性の病変にも治療が可能です. 聴神経腫瘍 片側の難聴で発症することの多い疾患です.大きな腫瘍で水頭症を合併しているような場合は開頭手術が適応となります.ガンマナイフ治療の適応として,大きさは2.5cm以下であり,かつ小脳失調症状や顔面のしびれ等の脳圧迫症状がないことが条件となります.治療から5~10年後の腫瘍局所制御率は約90%です.特徴としては約6割の症例で治療後3カ月~2年半の間に一時的に腫瘍が膨化してやや増大します.その後徐々に縮小していきます.合併症として顔面神経麻痺の発生する確率は非常に低く,当院では約700例の治療後一過性に軽度の症状が出現した患者さんが2人おられるのみでした.治療時に有効聴力のある患者さんの6割は5年後にも有効聴力が保たれています.また手術加療が必要な大きな聴神経腫瘍に対しましても,機能温存を考えて腫瘍摘出を行い,その後ガンマナイフ治療を行うことで,神経機能を温存した治療が可能です. 左側聴神経腫瘍症例 治療時 2年後 9年後 9年後腫瘍は著明に縮小しています. 髄膜腫 最も頻度の高い良性脳腫瘍で脳を包む膜から発生します.頭蓋内のあらゆる部位に発生しますが,脳の表面に近いものや大きなものは基本的に開頭手術による治療となります.ガンマナイフ治療の適応としては,脳の深部に存在し手術の危険性が高いものや径3cmまでの大きさで脳圧迫症状のないことが条件となります.手術による摘出術後に残存した病変も治療の対象です.治療後5-10年の腫瘍制御率は約90%です. 頭蓋底に存在し視路に近接する髄膜腫の場合,分割照射(複数回照射)による治療により,安全かつ効果的な治療を行うことができます. 髄膜腫の症例 治療時 10年後 摘出術が困難な右海綿静脈洞部の髄膜腫です.治療10年後縮小した状態が続いています. 下垂体腺腫(非機能性)の症例 摘出術前 ガンマナイフ時線量計画 治療8年後 44歳女性.視力視野障害で発症した非機能性下垂体腺腫を経鼻的手術で摘出しました.術後左海綿静脈同部に残存した腫瘍を含めてガンマナイフ治療を施行.治療8年後腫瘍は消失しています. 脳動静脈奇形 典型的には若年者に頭蓋内出血あるいは症候性てんかんなどで発症する疾患です.未治療の状態では年間に約2%の確率で出血すると言われており,出血した場合神経症状を後遺したり最悪の場合生命に危険が及ぶこともあります.治療の目的は異常な血管網を閉塞させて,結果として出血を予防することです.閉塞までは少し時間がかかり,治療から3年後の閉塞率は奇形の大きさにもよりますが,60-90%程度です.完全な閉塞が確認されればほぼ出血の危険性はなくなりますが,少しでも残った場合は出血の危険性は残ります.もし病変が残存した場合は再度治療を行い閉塞に導くことも可能です. 脳動静脈奇形症例 ガンマナイフ治療時 2年後 治療2年後に脳動静脈奇形は閉塞しました. 三叉神経痛(特発性) 顔面片側の強い痛み(電撃痛と呼ばれます)が特徴的で,原因は頭蓋内の血管が三叉神経のある部分で接触していることにより起こります.開頭術により接触している血管を神経から離す手術(微小血管減圧術)により高い確率で治癒が期待できます.ただ患者さんの中にはご高齢の方あるいは全身状態が良くなく全身麻酔による手術が困難な方もおられ,このような方が治療の良い適応となります.手術のように治療後すぐに痛みがなくなるわけではありませんが,治療2カ月後の痛みの緩和率は約80%です.2015年に保険収載されてから患者さんの数は増加してきています. 三叉神経痛に対する線量計画 右側脳槽部三叉神経に対してガンマナイフ治療を施行しています. ガンマナイフ治療の合併症について 病変の種類,大きさや部位によって異なりますが,治療数週~数か月後に病変周囲の脳浮腫が生じて神経症状の悪化をきたすことがあります.極めてまれですが,放射線壊死という病態に進行し外科的な治療が必要になる場合もあります. 病変が脳の表面にありかつ大きい場合には,近傍の皮膚にも放射線が当たるため,その部分に脱毛が生じることがあります. 治療実績(1994年1月~2023年12月、計8230症例) 治療の流れ 頭部をマスクで固定する方法とフレームによる固定方法があります. 1.マスク固定(主に分割照射) 照射回数に応じた入院(または通院)治療 ①MRI、CTスキャンなどを撮影し,病変部位の決定後,最も有効で周囲神経組織に障害 を与えない線量計画を行います(外来あるいは入院日). ②マスクを作成し装着します. ③ガンマナイフユニットに一体化されたコーンビームCTを照射前に撮影し,線量計画の画像と合成することにより,正確な治療の位置を設定します. ④線量計画に従って自動的に病変に照射します. マーカーや赤外線カメラにより高い治療精度を維持しながら照射します. 2.フレーム固定(単回照射) 基本的に3日間の入院治療 ①局所麻酔下に頭部にフレームを固定します. ②線量計画のためにMRI,CT,脳血管撮影(脳動静脈奇形のみ)などの検査を行います. ③専用のコンピューターを用いて病変に対して最も有効で周囲神経組織に障害を与えない線量計画を行います. ④線量計画に従って自動的に病変に照射します.実際の治療時間は病変の大きさや性状,個数により異なりますが,約15分から3時間程度です. 治療後は紹介元の病院で3~6カ月毎のMRI撮影を行い,経過観察していただきます.詳しく見る
脳神経外科ガンマナイフ治療 | 脳神経外科<完全予約制>ガンマナイフ治療について ガンマナイフは,スウェーデンのカロリンスカ大学の脳神経外科医であるレクセル教授により開発され,1968年より臨床応用が始められた頭蓋内疾患専用の定位的放射線治療装置です.定位というのは位置を定めるという意味であり,治療標的に対してピンポイントの照射を行うことをいいます.これにより様々な頭蓋内疾患の高い制御効果が得られます.開頭手術のような切開を加える必要はありませんので,体には極めて負担が少なく,短期間での入院による治療が可能です. ガンマナイフ治療の原理 ガンマナイフユニットの中には192個のコバルト(Co60)線源が半球状に配置されており,各々からガンマ線が中心の1点に向けて集中照射するように配置されています(図1).そのため標的病変に対して短時間で高線量の照射が可能となる一方,周囲組織に対する影響は最小限となっています.非常にシャープな線量分布であり,他の定位放射線治療装置に比較すると,周辺組織への被曝は極めて少ない特徴があります(図2). 図1.照射のイメージ 図2. ガンマナイフの線量計画(聴神経腫瘍) 最新型レクセルガンマナイフlcon(アイコン)の特徴 図3.レクセルガンマナイフ アイコン 2020年7月,従来のガンマナイフパーフェクションから最新型であるIcon(アイコン)による治療がスタートしました.この装置にはコーンビームCTと照射中の患者さんの動きをリアルタイムにモニタリングするシステム(HDMM)が備わっています.これらを用いることにより従来からの頭部をフレームで固定する治療(単回照射)に加えて,マスクで固定する分割照射(複数回照射)も可能となりました.分割照射の利点として,大きな病変やリスクの高い部位にある病変の治療をより安全かつ効果的に行うことができます.治療の適応範囲が広がることにより、より多くの患者様のニーズに応えることができるようになりました. ガンマナイフ治療の適応 ガンマナイフ治療の対象となるのは,基本的には大きさが3cmまでの脳疾患です.主な適応疾患は,転移性脳腫瘍,聴神経腫瘍,髄膜腫,下垂体腺腫,脳動静脈奇形などです.脳腫瘍の治療後は約90%の症例で腫瘍を大きくしない効果(消失、縮小、不変を含む)があります.また最近では三叉神経痛にも良好な効果が得られており,2015年に保険適応として認められるとともに治療症例数が増加しています. ガンマナイフアイコンではマスク固定を用いた分割照射(複数回照射)による治療が容易に可能です.疾患にもよりますが,3cmを超えるような大きな病変にも効果的で安全な治療を行うことができます. 各疾患について 転移性脳腫瘍 最も多い治療疾患が転移性脳腫瘍です.適応は直径3cmまでの大きさの腫瘍で,治療後の腫瘍制御効果(少なくとも腫瘍を大きくさせない)は約90%です.神経症状のある場合もその改善が期待できます.病変の数が多発性にあっても1日で治療が可能であり,以前に全脳照射等の放射線治療を受けられた方にも治療は可能です.治療が1日で終わるので,必要であれば速やかに全身化学療法など次の治療へ移っていただくこともできます.大きな病変に対しては、分割照射(複数回照射)による治療をお勧めする場合があります. 右前頭葉の転移性脳腫瘍症例 治療時 6ヶ月後 6ヶ月後に腫瘍は消失しました. 転移性脳腫瘍(15カ所の腫瘍)の線量計画 多発性の病変にも治療が可能です. 聴神経腫瘍 片側の難聴で発症することの多い疾患です.大きな腫瘍で水頭症を合併しているような場合は開頭手術が適応となります.ガンマナイフ治療の適応として,大きさは2.5cm以下であり,かつ小脳失調症状や顔面のしびれ等の脳圧迫症状がないことが条件となります.治療から5~10年後の腫瘍局所制御率は約90%です.特徴としては約6割の症例で治療後3カ月~2年半の間に一時的に腫瘍が膨化してやや増大します.その後徐々に縮小していきます.合併症として顔面神経麻痺の発生する確率は非常に低く,当院では約700例の治療後一過性に軽度の症状が出現した患者さんが2人おられるのみでした.治療時に有効聴力のある患者さんの6割は5年後にも有効聴力が保たれています.また手術加療が必要な大きな聴神経腫瘍に対しましても,機能温存を考えて腫瘍摘出を行い,その後ガンマナイフ治療を行うことで,神経機能を温存した治療が可能です. 左側聴神経腫瘍症例 治療時 2年後 9年後 9年後腫瘍は著明に縮小しています. 髄膜腫 最も頻度の高い良性脳腫瘍で脳を包む膜から発生します.頭蓋内のあらゆる部位に発生しますが,脳の表面に近いものや大きなものは基本的に開頭手術による治療となります.ガンマナイフ治療の適応としては,脳の深部に存在し手術の危険性が高いものや径3cmまでの大きさで脳圧迫症状のないことが条件となります.手術による摘出術後に残存した病変も治療の対象です.治療後5-10年の腫瘍制御率は約90%です. 頭蓋底に存在し視路に近接する髄膜腫の場合,分割照射(複数回照射)による治療により,安全かつ効果的な治療を行うことができます. 髄膜腫の症例 治療時 10年後 摘出術が困難な右海綿静脈洞部の髄膜腫です.治療10年後縮小した状態が続いています. 下垂体腺腫(非機能性)の症例 摘出術前 ガンマナイフ時線量計画 治療8年後 44歳女性.視力視野障害で発症した非機能性下垂体腺腫を経鼻的手術で摘出しました.術後左海綿静脈同部に残存した腫瘍を含めてガンマナイフ治療を施行.治療8年後腫瘍は消失しています. 脳動静脈奇形 典型的には若年者に頭蓋内出血あるいは症候性てんかんなどで発症する疾患です.未治療の状態では年間に約2%の確率で出血すると言われており,出血した場合神経症状を後遺したり最悪の場合生命に危険が及ぶこともあります.治療の目的は異常な血管網を閉塞させて,結果として出血を予防することです.閉塞までは少し時間がかかり,治療から3年後の閉塞率は奇形の大きさにもよりますが,60-90%程度です.完全な閉塞が確認されればほぼ出血の危険性はなくなりますが,少しでも残った場合は出血の危険性は残ります.もし病変が残存した場合は再度治療を行い閉塞に導くことも可能です. 脳動静脈奇形症例 ガンマナイフ治療時 2年後 治療2年後に脳動静脈奇形は閉塞しました. 三叉神経痛(特発性) 顔面片側の強い痛み(電撃痛と呼ばれます)が特徴的で,原因は頭蓋内の血管が三叉神経のある部分で接触していることにより起こります.開頭術により接触している血管を神経から離す手術(微小血管減圧術)により高い確率で治癒が期待できます.ただ患者さんの中にはご高齢の方あるいは全身状態が良くなく全身麻酔による手術が困難な方もおられ,このような方が治療の良い適応となります.手術のように治療後すぐに痛みがなくなるわけではありませんが,治療2カ月後の痛みの緩和率は約80%です.2015年に保険収載されてから患者さんの数は増加してきています. 三叉神経痛に対する線量計画 右側脳槽部三叉神経に対してガンマナイフ治療を施行しています. ガンマナイフ治療の合併症について 病変の種類,大きさや部位によって異なりますが,治療数週~数か月後に病変周囲の脳浮腫が生じて神経症状の悪化をきたすことがあります.極めてまれですが,放射線壊死という病態に進行し外科的な治療が必要になる場合もあります. 病変が脳の表面にありかつ大きい場合には,近傍の皮膚にも放射線が当たるため,その部分に脱毛が生じることがあります. 治療実績(1994年1月~2023年12月、計8230症例) 治療の流れ 頭部をマスクで固定する方法とフレームによる固定方法があります. 1.マスク固定(主に分割照射) 照射回数に応じた入院(または通院)治療 ①MRI、CTスキャンなどを撮影し,病変部位の決定後,最も有効で周囲神経組織に障害 を与えない線量計画を行います(外来あるいは入院日). ②マスクを作成し装着します. ③ガンマナイフユニットに一体化されたコーンビームCTを照射前に撮影し,線量計画の画像と合成することにより,正確な治療の位置を設定します. ④線量計画に従って自動的に病変に照射します. マーカーや赤外線カメラにより高い治療精度を維持しながら照射します. 2.フレーム固定(単回照射) 基本的に3日間の入院治療 ①局所麻酔下に頭部にフレームを固定します. ②線量計画のためにMRI,CT,脳血管撮影(脳動静脈奇形のみ)などの検査を行います. ③専用のコンピューターを用いて病変に対して最も有効で周囲神経組織に障害を与えない線量計画を行います. ④線量計画に従って自動的に病変に照射します.実際の治療時間は病変の大きさや性状,個数により異なりますが,約15分から3時間程度です. 治療後は紹介元の病院で3~6カ月毎のMRI撮影を行い,経過観察していただきます.詳しく見る -
 脳神経外科三叉神経痛に対する集学的治療1.三叉神経痛の症状 3.三叉神経痛の診断 2.三叉神経痛の原因 4.三叉神経痛の治療 ① 薬物治療 ② 手術治療 ③ ガンマナイフ治療 1.三叉神経痛の症状 三叉神経痛とは、顔の片側で、電気ショックのような短い激しい痛み(電撃痛)を生ずる病気です。 男性よりも女性にやや多く、人口10万人あたり4〜13人に認められます。痛みを生じるのは頬や下あご、口の中であることが多く、額のあたりに生じることもあります。 痛みの特徴は、突然刺すような短い痛み(数秒〜2分以内)が起こり、すぐにおさまることが繰り返されます。 この発作には引き金となる部位があり、かるく触れると痛みの発作が誘発されます。食事での咀嚼、話をする、歯を磨く、冷たい空気を吸う、微笑む、ひげを剃る、顔を洗う、などの動作で痛みが起こります。 病気が長期にわたる場合には発作の間に持続的な鈍痛を感じる場合もあります。 痛みが口腔内に生じる場合には、虫歯が原因であるように診断されることがあり、頬に生じた場合には蓄膿が原因であるように診断される場合があります。 2.三叉神経痛の原因 三叉神経は顔面の感覚と咀嚼筋の感覚・運動を司っています。三叉神経痛のほとんどは三叉神経の根元付近に対して血管(動脈または静脈)のループが圧迫をすることで起こります。神経動脈の圧迫された三叉神経は脱髄(神経の鞘の変性)を来し、異常な神経活動を発生することで激しい痛みを生じると考えられています。このため、軽い刺激で激しい発作が引き起こされると説明されます。 また、圧迫がない場合も、くも膜(脳の周囲にある、非常に薄い膜)によって、三叉神経が引っ張られる(牽引)ことによっても症状が起こることが報告されています。 3.三叉神経痛の診断 三叉神経痛の診断は、痛みの特徴や、痛い部位、痛みの生じかたを詳細に調べることが最も重要です。カルバマゼピンなどの薬物治療に対して痛みが改善する、ということも診断上有用です。 三叉神経痛が疑われる場合、MRIを用いた画像診断を行います。MRIでは、三叉神経に対する脳血管の圧迫の有無、三叉神経の牽引の有無を調べます。また同時に三叉神経の周囲に脳腫瘍や血管奇形等の異常がないかと、脳の中に多発性硬化症や脳梗塞などの異常がないかどうかを調べます。 当院では3テスラの高解像度MRIを用いて詳細な画像診断を行っています。 4.三叉神経痛の治療 治療の基本は薬物療法になります。まず、薬物療法を開始し、症状のコントロールが可能か判断します。薬物療法にても症状が悪化する場合や、副作用が強くコントロール困難な場合などの際には、手術治療、ガンマナイフ治療を検討します。 ①薬物治療 カルバマゼピン(テグレトール)による薬物療法は三叉神経痛のほとんどの患者で第一選択となる初期治療です。過去の報告では、58〜100%の患者さんで完全もしくはほぼ完全な疼痛コントロールが確認されています。吐き気、めまい、電解質異常、全身の湿疹などの強い副作用が出ることがあるので、注意する必要があります。 カルバマゼピンの副作用のため服用できない場合や、効果が不十分な場合は、ガバペンチン(ガバペン)やプレガバリン(リリカ)等の薬剤を考慮します。 ②手術治療 手術治療は薬物療法の効果が十分でない三叉神経痛に対して考慮されます。開頭による神経血管減圧術で治療を行います。 痛みの性状が上記のような三叉神経痛の特徴を有し、MRIで三叉神経に対して責任血管の圧迫があることが確認され、全身状態が開頭手術に対して大きな問題のない場合には、有効性が高く安全な治療であると考えられます。圧迫のない症例に対しても、典型的な症状であれば、治療を検討することもあります。 ■当院で行っている三叉神経痛に対する神経血管減圧術 当科の方針として「安全かつ低侵襲に」行うようにしています。皮膚切開は6cm程度とし、2.5cmの小開頭で行っています。 この手術は難聴をきたすことがあり、聴力のモニタリング(術中神経生理学的モニタリング(ABR:聴性脳幹反応))は必須になります。当院ではその他、術中ナビゲーション、神経内視鏡、術中ICG蛍光造影などの機器も使用し、より安全にかつ確実な治療を行います。 手術時間は約3時間で、約1週間程度の入院期間です。(術後症状(痛みなど)を評価し、早期退院を目指します。) 手術を受けた場合、1週間後の症状緩和は90%以上で認められ、概ね80%の患者さんでは症状の消失を認めます。3年後でも症状消失は80%程度といわれています。 神経血管減圧術の合併症としては、顔面のしびれ(1.9%)、難聴(1.3%)、複視(1.3%)と報告されており、そのほか、脳脊髄液漏出(再手術が必要なことがあります)、脳梗塞、出血、感染などのリスクがあります。 実際の手術の流れです 1.入院は手術前日になります。食事は前日まで、水分摂取は当日の朝6時までになります。(検査が必要な場合は前々日に入院していただくこともこともあります) 2.手術日当日は午前8時半ごろに手術室に向かいます。(8時過ぎから家族の面会も可能です。) 3.手術室に入り、全身麻酔を行い、その後各種モニタリングの設定を行っていきます。実際の手術開始は10時から10時半ごろになります。 手術は仰臥位(仰向け)、もしくは側臥位(横向き)で行っています。 ナビゲーションシステムを使用し、個々の症例の血管の走行を確認し、適した開頭範囲を決定し、術後もできるだけ傷が目立たないように、毛髪線内の小さな皮膚切開で行うようにしています。 手術は顕微鏡を使用し、術前MRIにて予想された圧迫血管を確認します。 この症例では左三叉神経に内側から圧迫血管(上小脳動脈)が当たっていることがわかります。手術の際にもこの血管を確認します 症例により神経内視鏡を併用することで、責任病変の広い観察を行い確実な圧迫解除を行います。 A:右耳の後ろに切開を行い、開頭を行ったところです。 右の三叉神経(黄色矢印)に対して、責任血管(青色矢印)が圧迫をしており、痛みの原因になっていることが分かります。 B:神経内視鏡を用いた病巣の観察をしています。Aで見えていた三叉神経(黄色矢印)と、圧迫している責任血管(青色矢印)が、内視鏡による広い視野角で観察されています。血管が神経を圧迫していることが原因になっていると思われます。 C:三叉神経から責任血管を移動させて、テフロン繊維で固定し、再び圧迫がかからないようにしています。 D:圧迫解除後、再度神経内視鏡を用いて確認をしています。Bで認められた圧迫が解除され、三叉神経(黄色矢印)が、テフロンで固定された責任血管(青色矢印)からはなれているのが分かります。 当院では、神経血管減圧術の有効性と安全性を高めるため、神経内視鏡や術中神経生理モニタリングを用いて治療を行っています。 術中モニタリングとして 聴性脳幹反応(ABR)モニタリング:イヤホンを装着、脳幹の反応を確認し、聴力低下が起こってないか確認します 手術後、麻酔は覚まし、神経症状の異常がないことを確認し、手術室を退室します。そのまま頭部CT検査を行い、術後出血などの問題がないか確認します。 手術後当日はICU(集中治療室)にて管理を行います。集中治療専門の医師と連携し、術後経過を見ていきます。 手術翌日に一般病棟に戻ります。食事も翌日から再開します。 術後の検査を行い、1週間後に皮膚を固定しているスキンステープラを外します。 約8-10日の入院となります。(早期退院を希望される場合は外来にてスキンステープラを外します。5-6日での退院も可能です) ③ガンマナイフ治療 ガンマナイフは、病変部に対して高線量の放射線を1回で照射する方法で、三叉神経痛に対しては、組織破壊よりニューロモデュレーションを来すことで疼痛の緩和が得られると考えられています(図1)。 図1 三叉神経痛に対するガンマナイフ治療風景 三叉神経痛に対するガンマナイフ治療は、原則的にroot exit zone(REZ:三叉神経の脳幹部から2〜8 mm 遠位部、オリゴデンドロサイトからシュワン細胞主体のミエリンに移行する部位)近傍の三叉神経に対して、中心線量(最大線量)で80Gyでの治療を行っています(図2)。 図2 三叉神経痛のガンマナイフの線量計画 治療時間は2〜3時間(頭部へのフレーム装着から治療終了まで)で、治療終了後、フレームを取り外した後には特別の処置は必要なく、その後の日常生活に制限はありません。 我々の経験では、ガンマナイフ治療後に十分な痛みの寛解が得られるまでの期間は、治療当日〜4年後(平均2ヶ月)と、多くの症例で三叉神経痛の寛解までに2ヶ月程度を要します。ガンマナイフ治療後6ヶ月後に症状の改善がなければ、再治療を含め考えるとの意見もありますが、私どもの経験からは、ガンマナイフ治療後の効果判定はより長期の経過を見てからで良いと考えています。 治療効果 当院で治療した83例の平均42ヶ月の経過観察での治療成績では、十分な痛みの寛解(薬物投与無しもしくは薬物併用にて十分な痛みのコントロールが出来た症例)は、3年78%,5年62%,7年42%でした (図3)。やはりガンマナイフ治療においても、長期の経過観察にて他の治療法と同様に痛みの再燃の可能性は高くなります。 図3 自験例83例の最終観察時、薬物投与なしもしくは薬物併用にて十分痛みがコントロールできた累積寛解率 合併症 ガンマナイフ治療後の三叉神経障害に関しては、私ども症例では顔面の知覚障害の出現頻度は14%でしたが、日常生活に支障を来すようなbothersome numbnessを来した方は4%でした。 ガンマナイフの再治療 ガンマナイフ治療が無効であるとの判断の時期は、前述したように治療後痛みの寛解までに時間を要する症例もあるため、治療後2年間は経過を見てから判断するようにしています。ガンマナイフ治療後に痛みが再燃した場合、まずは薬物治療を試みますが、カルバマゼピン以外にも、ガバペンチン、トピラマート、プレガバリン等が有効な場合があり、またペインクリニックとも密接にコミュニケーションを計った上で、次の外科的治療、ガンマナイフ再治療を検討すべきと考えています。治療選択として、治療の確実性を考えると、神経血管減圧術の既往のない患者では神経血管減圧術を勧めますが、手術の危険性が高いと思われる高齢者や神経血管減圧術の既往のある患者には、ガンマナイフの再治療を考慮いたします。ガンマナイフ再治療の成績としましては、5年で50〜75%の症例で十分な痛みの寛解が得られるが、一方で顔面の知覚障害の出現率は初回治療に比して高くなると報告されています。 ガンマナイフ治療は、三叉神経痛に苦しんでいる患者に対する安全で有効な治療であります。また、神経血管減圧術の三叉神経痛に対する有効性はガンマナイフよりも良好ですが、高齢者で全身麻酔の危険性が高い症例に対しては適応となり難いと思われます。そのような患者に対する治療目標として、三叉神経痛が寛解でき、薬物療法に伴う副作用を軽減できれば、完全に痛みが消失しなくても現実的には治療目標になりうると思われます。三叉神経痛は生命に関わる病態ではありませんが、個々の患者にとっては生活の質を著しく制限されている病態であり、最終的には患者が満足できる治療目標に向けて、種々の治療選択の有効性、副作用等を十分理解して治療にあたる必要があると考えております。詳しく見る
脳神経外科三叉神経痛に対する集学的治療1.三叉神経痛の症状 3.三叉神経痛の診断 2.三叉神経痛の原因 4.三叉神経痛の治療 ① 薬物治療 ② 手術治療 ③ ガンマナイフ治療 1.三叉神経痛の症状 三叉神経痛とは、顔の片側で、電気ショックのような短い激しい痛み(電撃痛)を生ずる病気です。 男性よりも女性にやや多く、人口10万人あたり4〜13人に認められます。痛みを生じるのは頬や下あご、口の中であることが多く、額のあたりに生じることもあります。 痛みの特徴は、突然刺すような短い痛み(数秒〜2分以内)が起こり、すぐにおさまることが繰り返されます。 この発作には引き金となる部位があり、かるく触れると痛みの発作が誘発されます。食事での咀嚼、話をする、歯を磨く、冷たい空気を吸う、微笑む、ひげを剃る、顔を洗う、などの動作で痛みが起こります。 病気が長期にわたる場合には発作の間に持続的な鈍痛を感じる場合もあります。 痛みが口腔内に生じる場合には、虫歯が原因であるように診断されることがあり、頬に生じた場合には蓄膿が原因であるように診断される場合があります。 2.三叉神経痛の原因 三叉神経は顔面の感覚と咀嚼筋の感覚・運動を司っています。三叉神経痛のほとんどは三叉神経の根元付近に対して血管(動脈または静脈)のループが圧迫をすることで起こります。神経動脈の圧迫された三叉神経は脱髄(神経の鞘の変性)を来し、異常な神経活動を発生することで激しい痛みを生じると考えられています。このため、軽い刺激で激しい発作が引き起こされると説明されます。 また、圧迫がない場合も、くも膜(脳の周囲にある、非常に薄い膜)によって、三叉神経が引っ張られる(牽引)ことによっても症状が起こることが報告されています。 3.三叉神経痛の診断 三叉神経痛の診断は、痛みの特徴や、痛い部位、痛みの生じかたを詳細に調べることが最も重要です。カルバマゼピンなどの薬物治療に対して痛みが改善する、ということも診断上有用です。 三叉神経痛が疑われる場合、MRIを用いた画像診断を行います。MRIでは、三叉神経に対する脳血管の圧迫の有無、三叉神経の牽引の有無を調べます。また同時に三叉神経の周囲に脳腫瘍や血管奇形等の異常がないかと、脳の中に多発性硬化症や脳梗塞などの異常がないかどうかを調べます。 当院では3テスラの高解像度MRIを用いて詳細な画像診断を行っています。 4.三叉神経痛の治療 治療の基本は薬物療法になります。まず、薬物療法を開始し、症状のコントロールが可能か判断します。薬物療法にても症状が悪化する場合や、副作用が強くコントロール困難な場合などの際には、手術治療、ガンマナイフ治療を検討します。 ①薬物治療 カルバマゼピン(テグレトール)による薬物療法は三叉神経痛のほとんどの患者で第一選択となる初期治療です。過去の報告では、58〜100%の患者さんで完全もしくはほぼ完全な疼痛コントロールが確認されています。吐き気、めまい、電解質異常、全身の湿疹などの強い副作用が出ることがあるので、注意する必要があります。 カルバマゼピンの副作用のため服用できない場合や、効果が不十分な場合は、ガバペンチン(ガバペン)やプレガバリン(リリカ)等の薬剤を考慮します。 ②手術治療 手術治療は薬物療法の効果が十分でない三叉神経痛に対して考慮されます。開頭による神経血管減圧術で治療を行います。 痛みの性状が上記のような三叉神経痛の特徴を有し、MRIで三叉神経に対して責任血管の圧迫があることが確認され、全身状態が開頭手術に対して大きな問題のない場合には、有効性が高く安全な治療であると考えられます。圧迫のない症例に対しても、典型的な症状であれば、治療を検討することもあります。 ■当院で行っている三叉神経痛に対する神経血管減圧術 当科の方針として「安全かつ低侵襲に」行うようにしています。皮膚切開は6cm程度とし、2.5cmの小開頭で行っています。 この手術は難聴をきたすことがあり、聴力のモニタリング(術中神経生理学的モニタリング(ABR:聴性脳幹反応))は必須になります。当院ではその他、術中ナビゲーション、神経内視鏡、術中ICG蛍光造影などの機器も使用し、より安全にかつ確実な治療を行います。 手術時間は約3時間で、約1週間程度の入院期間です。(術後症状(痛みなど)を評価し、早期退院を目指します。) 手術を受けた場合、1週間後の症状緩和は90%以上で認められ、概ね80%の患者さんでは症状の消失を認めます。3年後でも症状消失は80%程度といわれています。 神経血管減圧術の合併症としては、顔面のしびれ(1.9%)、難聴(1.3%)、複視(1.3%)と報告されており、そのほか、脳脊髄液漏出(再手術が必要なことがあります)、脳梗塞、出血、感染などのリスクがあります。 実際の手術の流れです 1.入院は手術前日になります。食事は前日まで、水分摂取は当日の朝6時までになります。(検査が必要な場合は前々日に入院していただくこともこともあります) 2.手術日当日は午前8時半ごろに手術室に向かいます。(8時過ぎから家族の面会も可能です。) 3.手術室に入り、全身麻酔を行い、その後各種モニタリングの設定を行っていきます。実際の手術開始は10時から10時半ごろになります。 手術は仰臥位(仰向け)、もしくは側臥位(横向き)で行っています。 ナビゲーションシステムを使用し、個々の症例の血管の走行を確認し、適した開頭範囲を決定し、術後もできるだけ傷が目立たないように、毛髪線内の小さな皮膚切開で行うようにしています。 手術は顕微鏡を使用し、術前MRIにて予想された圧迫血管を確認します。 この症例では左三叉神経に内側から圧迫血管(上小脳動脈)が当たっていることがわかります。手術の際にもこの血管を確認します 症例により神経内視鏡を併用することで、責任病変の広い観察を行い確実な圧迫解除を行います。 A:右耳の後ろに切開を行い、開頭を行ったところです。 右の三叉神経(黄色矢印)に対して、責任血管(青色矢印)が圧迫をしており、痛みの原因になっていることが分かります。 B:神経内視鏡を用いた病巣の観察をしています。Aで見えていた三叉神経(黄色矢印)と、圧迫している責任血管(青色矢印)が、内視鏡による広い視野角で観察されています。血管が神経を圧迫していることが原因になっていると思われます。 C:三叉神経から責任血管を移動させて、テフロン繊維で固定し、再び圧迫がかからないようにしています。 D:圧迫解除後、再度神経内視鏡を用いて確認をしています。Bで認められた圧迫が解除され、三叉神経(黄色矢印)が、テフロンで固定された責任血管(青色矢印)からはなれているのが分かります。 当院では、神経血管減圧術の有効性と安全性を高めるため、神経内視鏡や術中神経生理モニタリングを用いて治療を行っています。 術中モニタリングとして 聴性脳幹反応(ABR)モニタリング:イヤホンを装着、脳幹の反応を確認し、聴力低下が起こってないか確認します 手術後、麻酔は覚まし、神経症状の異常がないことを確認し、手術室を退室します。そのまま頭部CT検査を行い、術後出血などの問題がないか確認します。 手術後当日はICU(集中治療室)にて管理を行います。集中治療専門の医師と連携し、術後経過を見ていきます。 手術翌日に一般病棟に戻ります。食事も翌日から再開します。 術後の検査を行い、1週間後に皮膚を固定しているスキンステープラを外します。 約8-10日の入院となります。(早期退院を希望される場合は外来にてスキンステープラを外します。5-6日での退院も可能です) ③ガンマナイフ治療 ガンマナイフは、病変部に対して高線量の放射線を1回で照射する方法で、三叉神経痛に対しては、組織破壊よりニューロモデュレーションを来すことで疼痛の緩和が得られると考えられています(図1)。 図1 三叉神経痛に対するガンマナイフ治療風景 三叉神経痛に対するガンマナイフ治療は、原則的にroot exit zone(REZ:三叉神経の脳幹部から2〜8 mm 遠位部、オリゴデンドロサイトからシュワン細胞主体のミエリンに移行する部位)近傍の三叉神経に対して、中心線量(最大線量)で80Gyでの治療を行っています(図2)。 図2 三叉神経痛のガンマナイフの線量計画 治療時間は2〜3時間(頭部へのフレーム装着から治療終了まで)で、治療終了後、フレームを取り外した後には特別の処置は必要なく、その後の日常生活に制限はありません。 我々の経験では、ガンマナイフ治療後に十分な痛みの寛解が得られるまでの期間は、治療当日〜4年後(平均2ヶ月)と、多くの症例で三叉神経痛の寛解までに2ヶ月程度を要します。ガンマナイフ治療後6ヶ月後に症状の改善がなければ、再治療を含め考えるとの意見もありますが、私どもの経験からは、ガンマナイフ治療後の効果判定はより長期の経過を見てからで良いと考えています。 治療効果 当院で治療した83例の平均42ヶ月の経過観察での治療成績では、十分な痛みの寛解(薬物投与無しもしくは薬物併用にて十分な痛みのコントロールが出来た症例)は、3年78%,5年62%,7年42%でした (図3)。やはりガンマナイフ治療においても、長期の経過観察にて他の治療法と同様に痛みの再燃の可能性は高くなります。 図3 自験例83例の最終観察時、薬物投与なしもしくは薬物併用にて十分痛みがコントロールできた累積寛解率 合併症 ガンマナイフ治療後の三叉神経障害に関しては、私ども症例では顔面の知覚障害の出現頻度は14%でしたが、日常生活に支障を来すようなbothersome numbnessを来した方は4%でした。 ガンマナイフの再治療 ガンマナイフ治療が無効であるとの判断の時期は、前述したように治療後痛みの寛解までに時間を要する症例もあるため、治療後2年間は経過を見てから判断するようにしています。ガンマナイフ治療後に痛みが再燃した場合、まずは薬物治療を試みますが、カルバマゼピン以外にも、ガバペンチン、トピラマート、プレガバリン等が有効な場合があり、またペインクリニックとも密接にコミュニケーションを計った上で、次の外科的治療、ガンマナイフ再治療を検討すべきと考えています。治療選択として、治療の確実性を考えると、神経血管減圧術の既往のない患者では神経血管減圧術を勧めますが、手術の危険性が高いと思われる高齢者や神経血管減圧術の既往のある患者には、ガンマナイフの再治療を考慮いたします。ガンマナイフ再治療の成績としましては、5年で50〜75%の症例で十分な痛みの寛解が得られるが、一方で顔面の知覚障害の出現率は初回治療に比して高くなると報告されています。 ガンマナイフ治療は、三叉神経痛に苦しんでいる患者に対する安全で有効な治療であります。また、神経血管減圧術の三叉神経痛に対する有効性はガンマナイフよりも良好ですが、高齢者で全身麻酔の危険性が高い症例に対しては適応となり難いと思われます。そのような患者に対する治療目標として、三叉神経痛が寛解でき、薬物療法に伴う副作用を軽減できれば、完全に痛みが消失しなくても現実的には治療目標になりうると思われます。三叉神経痛は生命に関わる病態ではありませんが、個々の患者にとっては生活の質を著しく制限されている病態であり、最終的には患者が満足できる治療目標に向けて、種々の治療選択の有効性、副作用等を十分理解して治療にあたる必要があると考えております。詳しく見る -
 脳神経外科脳動脈瘤脳動脈瘤とは、脳の血管の壁がコブ状に膨らむものです。通常は血管が枝分かれする部位に起こることが多く、このコブが膨らむことで壁が薄くなり、最終的に破れてしまうことで、くも膜下出血をきたします。 くも膜下出血は、命にかかわる重篤なものになる可能性が高い疾患であり、救命できても後遺症が残る可能性が高い疾患です。約30%が命に関わり、約30%が後遺症を残すといわれています。 このため、最近では脳ドックや診療において比較的容易にMRI検査を行えるようになり、偶発的に発見されることが多くなりました。これらは破れていない動脈瘤であり、未破裂脳動脈瘤と呼ばれます。 未破裂脳動脈瘤は過去のデータから破裂するリスクが調べられています。大きなデータではわが国の未破裂脳動脈瘤の全例調査(UCAS Japan)があります。これら研究で破裂しやすい部位、大きさ、形状などが調べられ、未破裂脳動脈瘤の治療適応がガイドライン上で示されています。 未破裂脳動脈瘤の治療適応 (脳卒中治療ガイドライン2021改訂2023) 大きさ5~7mm以上の未破裂動脈瘤 5mm未満であっても、 ア)症候性の脳動脈瘤(動脈瘤によって神経症状が出現しているもの) イ)前交通動脈および内頚動脈―後交通動脈部の脳動脈瘤 ウ)Dome neck aspect比が大きい(入口が狭く風船のように膨らんでいるもの)、不整形(いびつな形のもの)、ブレブ(動脈瘤の中にさらに膨らみがあるもの)を有するなどの形態的特徴を持つ脳動脈瘤 となっています。 動脈瘤の治療に際しては、これらのサイズや部位、形のみならず、年齢、健康状態、を考慮して治療する必要があります。 特に、未破裂脳動脈瘤は発見された場合、うつ症状や不安が生じることが報告されており、このことも検討に入れることが必要とされています。 未破裂脳動脈瘤の治療法としては、開頭手術(脳動脈瘤クリッピング術)、血管内治療(脳動脈瘤コイル塞栓術)の2通りの方法があります。 当院では低侵襲な血管内治療を優先して検討しますが、動脈瘤の部位、形状、細かな血管の分岐などをしっかりと評価し、血管内治療のリスクが高い場合は開頭手術を進めることもあります。 当院では開頭手術もできるだけ侵襲を少なくするため、皮膚切開、開頭も小さくするようにしています。 開頭手術(脳動脈瘤クリッピング術) 手術用顕微鏡を用いて、直接動脈瘤を確認し動脈瘤のくびれの部位にチタン製のクリップを挟み、動脈瘤内に血流が入らないようにします。これにより動脈瘤の破裂を予防します。1970年代から日本でも普及し始め、半世紀の経過を経て標準的治療として確立されてきました。 動脈瘤のほとんどは脳を栄養する太い血管に発生します。血管は脳と脳の間(脳槽、脳溝)を走行します。手術の際にはこのスペースを徐々に広げ、脳そのものは損傷しないように行います。予防のための手術であり、術後合併症をきたさないように最大限の注意が必要になります。手術の際には脳組織だけでなく、動脈から分岐する径が1mm以下の非常に細い血管(穿通枝)や細かな静脈も損傷しないようにする必要があり、非常に繊細なテクニックが要求されます。 当院では開頭クリッピング術の際,術前検査も侵襲を伴う脳血管撮影は行っていません.必要な場合のみ行うようにし,より低侵襲な造影CTA検査,腎機能障害がある場合はMRI・MRA検査のみで行っています. 手術の際には,全例で術中モニタリング、術中ICG蛍光造影検査を行っています。術中モニタリングで、クリッピングなどの操作の際に麻痺が出現していないかチェックを行い、蛍光造影検査にてクリッピングを行った後、動脈瘤の遮断がされているかだけでなく、周囲の細かな血管が温存されているか確認を行います。これらを通して、手術に伴うリスクを少しでも軽減するようにしています。 開頭クリッピング術 A:右中大脳動脈瘤(造影CT検査) B:術中所見右中大脳動脈瘤(矢印) C:術中所見動脈瘤クリッピング後(矢印) D:クリッピング術後.動脈瘤は消失(造影CT検査) 当院では再発症例、大きなサイズの動脈瘤や脳の深部に存在する動脈瘤に対しても開頭手術を行ってきました。術中の一次遮断、バイパス術の併用、術中血管撮影やカテーテル手技による血管閉塞など様々なテクニックを駆使して様々な部位、大きさ、形状の動脈瘤治療を行っています 【深部の大型脳底動脈上小脳動脈瘤の症例】 A:左脳底動脈上小脳動脈分岐部動脈瘤(造影CT検査) B:術中所見クリッピング後(矢印:動脈瘤、O:動眼神経、IC:内頚動脈、BA:脳底動脈、SCA上小脳動脈) C:クリッピング術後(造影CT検査) 【動脈瘤に対する低侵襲手術】 また、低侵襲な血管内治療が多く行われるようになり、開頭手術においても低侵襲性を目指して、皮膚切開、開頭を極力小さく手術(低侵襲手術:minimally invasive surgery)を行うようにしています。 A:従来の開頭手術の皮膚切開線(赤矢印)と開頭線(青矢印) B:低侵襲手術の皮膚切開線(赤矢印)と開頭線(青矢印) 治療の合併症としては術中の一時遮断や周囲の細かい血管の閉塞による脳梗塞のリスクが考えられ、当院では、全例に電気生理学的モニタリングや術中ICG蛍光造影を行い、より安全に行うようにしています。 A:クリッピング術後 B:ICG蛍光造影にて動脈瘤内に血流がないこと、周囲の血管が温存されていることを確認。 ■当院での実際の手術の際の流れ 術前検査としては、外来で脳血管造影CT検査、単純MRI検査にて評価を行います。侵襲を伴う脳血管撮影検査は必要な場合のみ行っています。 入院は手術の前日になります。食事は前日まで、水分摂取は当日の朝6時までになります。(検査が必要な場合は前々日に入院していただくこともあります。) 手術当日は、午前8時半ごろに手術室に向かいます。(8時過ぎから家族の面会も可能です) 手術室に入り、全身麻酔を行い、その後各種モニタリングの設定を行います。実際の手術開始は10時前後になります。 手術時間は動脈瘤の部位、サイズなどにより大きく異なりますが、一般的な、前方循環の5-10㎜程度の動脈瘤であれば、3-5時間程度となります。 手術後、麻酔は覚まし、神経症状の異常がないことを確認し、手術室を退室します。そのまま、頭部CT検査を行い、術後出血などの問題がないか確認します。 手術後当日はICU(集中治療室)にて管理を行います。集中治療専門の医師と連携し、術後経過を見ていきます。 手術翌日に一般病棟に戻ります。食事も翌日から再開します。 術後の検査を行い、1週間後に皮膚を固定しているスキンステープラを外します。 約8-10日の入院となります。(早期退院を希望される場合は外来にてスキンステープラを外します。5-6日での退院も可能です) 手術後も引き続き外来にて再発などないか定期的にフォローを行っていきます。詳しく見る
脳神経外科脳動脈瘤脳動脈瘤とは、脳の血管の壁がコブ状に膨らむものです。通常は血管が枝分かれする部位に起こることが多く、このコブが膨らむことで壁が薄くなり、最終的に破れてしまうことで、くも膜下出血をきたします。 くも膜下出血は、命にかかわる重篤なものになる可能性が高い疾患であり、救命できても後遺症が残る可能性が高い疾患です。約30%が命に関わり、約30%が後遺症を残すといわれています。 このため、最近では脳ドックや診療において比較的容易にMRI検査を行えるようになり、偶発的に発見されることが多くなりました。これらは破れていない動脈瘤であり、未破裂脳動脈瘤と呼ばれます。 未破裂脳動脈瘤は過去のデータから破裂するリスクが調べられています。大きなデータではわが国の未破裂脳動脈瘤の全例調査(UCAS Japan)があります。これら研究で破裂しやすい部位、大きさ、形状などが調べられ、未破裂脳動脈瘤の治療適応がガイドライン上で示されています。 未破裂脳動脈瘤の治療適応 (脳卒中治療ガイドライン2021改訂2023) 大きさ5~7mm以上の未破裂動脈瘤 5mm未満であっても、 ア)症候性の脳動脈瘤(動脈瘤によって神経症状が出現しているもの) イ)前交通動脈および内頚動脈―後交通動脈部の脳動脈瘤 ウ)Dome neck aspect比が大きい(入口が狭く風船のように膨らんでいるもの)、不整形(いびつな形のもの)、ブレブ(動脈瘤の中にさらに膨らみがあるもの)を有するなどの形態的特徴を持つ脳動脈瘤 となっています。 動脈瘤の治療に際しては、これらのサイズや部位、形のみならず、年齢、健康状態、を考慮して治療する必要があります。 特に、未破裂脳動脈瘤は発見された場合、うつ症状や不安が生じることが報告されており、このことも検討に入れることが必要とされています。 未破裂脳動脈瘤の治療法としては、開頭手術(脳動脈瘤クリッピング術)、血管内治療(脳動脈瘤コイル塞栓術)の2通りの方法があります。 当院では低侵襲な血管内治療を優先して検討しますが、動脈瘤の部位、形状、細かな血管の分岐などをしっかりと評価し、血管内治療のリスクが高い場合は開頭手術を進めることもあります。 当院では開頭手術もできるだけ侵襲を少なくするため、皮膚切開、開頭も小さくするようにしています。 開頭手術(脳動脈瘤クリッピング術) 手術用顕微鏡を用いて、直接動脈瘤を確認し動脈瘤のくびれの部位にチタン製のクリップを挟み、動脈瘤内に血流が入らないようにします。これにより動脈瘤の破裂を予防します。1970年代から日本でも普及し始め、半世紀の経過を経て標準的治療として確立されてきました。 動脈瘤のほとんどは脳を栄養する太い血管に発生します。血管は脳と脳の間(脳槽、脳溝)を走行します。手術の際にはこのスペースを徐々に広げ、脳そのものは損傷しないように行います。予防のための手術であり、術後合併症をきたさないように最大限の注意が必要になります。手術の際には脳組織だけでなく、動脈から分岐する径が1mm以下の非常に細い血管(穿通枝)や細かな静脈も損傷しないようにする必要があり、非常に繊細なテクニックが要求されます。 当院では開頭クリッピング術の際,術前検査も侵襲を伴う脳血管撮影は行っていません.必要な場合のみ行うようにし,より低侵襲な造影CTA検査,腎機能障害がある場合はMRI・MRA検査のみで行っています. 手術の際には,全例で術中モニタリング、術中ICG蛍光造影検査を行っています。術中モニタリングで、クリッピングなどの操作の際に麻痺が出現していないかチェックを行い、蛍光造影検査にてクリッピングを行った後、動脈瘤の遮断がされているかだけでなく、周囲の細かな血管が温存されているか確認を行います。これらを通して、手術に伴うリスクを少しでも軽減するようにしています。 開頭クリッピング術 A:右中大脳動脈瘤(造影CT検査) B:術中所見右中大脳動脈瘤(矢印) C:術中所見動脈瘤クリッピング後(矢印) D:クリッピング術後.動脈瘤は消失(造影CT検査) 当院では再発症例、大きなサイズの動脈瘤や脳の深部に存在する動脈瘤に対しても開頭手術を行ってきました。術中の一次遮断、バイパス術の併用、術中血管撮影やカテーテル手技による血管閉塞など様々なテクニックを駆使して様々な部位、大きさ、形状の動脈瘤治療を行っています 【深部の大型脳底動脈上小脳動脈瘤の症例】 A:左脳底動脈上小脳動脈分岐部動脈瘤(造影CT検査) B:術中所見クリッピング後(矢印:動脈瘤、O:動眼神経、IC:内頚動脈、BA:脳底動脈、SCA上小脳動脈) C:クリッピング術後(造影CT検査) 【動脈瘤に対する低侵襲手術】 また、低侵襲な血管内治療が多く行われるようになり、開頭手術においても低侵襲性を目指して、皮膚切開、開頭を極力小さく手術(低侵襲手術:minimally invasive surgery)を行うようにしています。 A:従来の開頭手術の皮膚切開線(赤矢印)と開頭線(青矢印) B:低侵襲手術の皮膚切開線(赤矢印)と開頭線(青矢印) 治療の合併症としては術中の一時遮断や周囲の細かい血管の閉塞による脳梗塞のリスクが考えられ、当院では、全例に電気生理学的モニタリングや術中ICG蛍光造影を行い、より安全に行うようにしています。 A:クリッピング術後 B:ICG蛍光造影にて動脈瘤内に血流がないこと、周囲の血管が温存されていることを確認。 ■当院での実際の手術の際の流れ 術前検査としては、外来で脳血管造影CT検査、単純MRI検査にて評価を行います。侵襲を伴う脳血管撮影検査は必要な場合のみ行っています。 入院は手術の前日になります。食事は前日まで、水分摂取は当日の朝6時までになります。(検査が必要な場合は前々日に入院していただくこともあります。) 手術当日は、午前8時半ごろに手術室に向かいます。(8時過ぎから家族の面会も可能です) 手術室に入り、全身麻酔を行い、その後各種モニタリングの設定を行います。実際の手術開始は10時前後になります。 手術時間は動脈瘤の部位、サイズなどにより大きく異なりますが、一般的な、前方循環の5-10㎜程度の動脈瘤であれば、3-5時間程度となります。 手術後、麻酔は覚まし、神経症状の異常がないことを確認し、手術室を退室します。そのまま、頭部CT検査を行い、術後出血などの問題がないか確認します。 手術後当日はICU(集中治療室)にて管理を行います。集中治療専門の医師と連携し、術後経過を見ていきます。 手術翌日に一般病棟に戻ります。食事も翌日から再開します。 術後の検査を行い、1週間後に皮膚を固定しているスキンステープラを外します。 約8-10日の入院となります。(早期退院を希望される場合は外来にてスキンステープラを外します。5-6日での退院も可能です) 手術後も引き続き外来にて再発などないか定期的にフォローを行っていきます。詳しく見る