神経膠腫(グリオーマ)
特徴
この疾患には以下が含まれます。
- 毛様性星細胞腫
- びまん性星細胞腫
- 乏突起神経膠腫
- 退形成性星細胞腫
- 神経膠芽腫
- 神経膠肉腫
- 大脳神経膠腫症
脳実質に存在する神経膠細胞(グリア細胞)から発生する腫瘍です。この中には上に示すように悪性度が高いものからあまり高くないものまで色々な種類の腫瘍が含まれています。腫瘍の発生した部位、腫瘍組織の悪性度などにより様々な神経症状を呈します。神経膠腫に対する治療は、第一に開頭による腫瘍摘出術を行って、可能な限り腫瘍組織を摘出し病理診断を確定させます。この際に脳機能を温存しながら徹底的な腫瘍の摘出を行うために様々な工夫をします(術中病理診断、覚醒下手術、術中蛍光診断、術中神経生理モニタリング、ナビゲーションシステムなど)。摘出した腫瘍組織から病理診断を行うと同時に腫瘍組織の遺伝子変異の解析を行い、腫瘍の悪性度評価と化学療法などの治療効果予測などを行います。これらの情報を元に長期的な治療計画をたてて腫瘍の制御を行います。
当院における治療方法
①開頭腫瘍摘出術、②局所放射線治療、③抗がん剤による化学療法、④経過観察、のいずれかもしくはこれらの組み合わせにより治療を行います。神経膠腫では、まず手術による腫瘍組織の摘出を最大限に行うことが最初の目標です。脳に発生した腫瘍を徹底的に摘出する事と、脳機能を確実に温存する事は、互いに相反することですが、当院ではこれらをともに達成するため、覚醒下手術、術中ナビゲーションシステム、術中神経生理モニタリングシステム、術中病理診断、術中蛍光診断、等を使用して手術治療を行っております。摘出された腫瘍組織で病理組織診断を確定させ、また腫瘍組織の遺伝子変異解析を合わせて行い、これらの情報から最良の放射線化学療法の検討を行います。
神経膠腫は、四肢の麻痺や失調症状、失語症、記銘力障害、てんかんなどの神経症状をきたす事がありますが、当院ではこれらの症状に対して、早期から理学療法、作業療法、言語聴覚療法による機能回復訓練を実施します、医療ソーシャルワーカーや地域医療施設との連携の元に早期の社会復帰へ向けた完全なチーム医療を提供します。また、痛み、精神的な不安感、抑うつ症状などに対して緩和医療科、リエゾンチームとの緊密な連携をとって、これらの辛い症状を軽減させるように努めています。
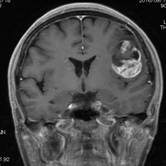
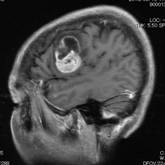
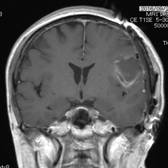
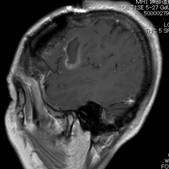
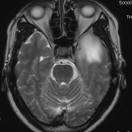
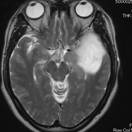
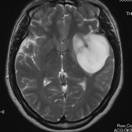
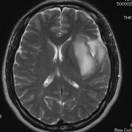
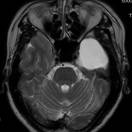
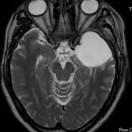
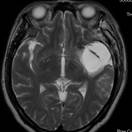
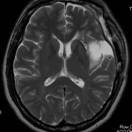
覚醒下開頭頭蓋内腫瘍摘出術
膠芽腫に対する腫瘍治療電場療法
-
 脳神経外科髄膜腫 | 脳神経外科特徴 髄膜腫とは,脳を包んでいる膜 (くも膜、硬膜)から発生する腫瘍です.多くは良性の腫瘍であり,中高年の女性に多く発生することが知られています.これらの膜は脳の全周を包んでいるため,脳表の何処からでも発生します.腫瘍が発生した部位により名称が異なります (円蓋部髄膜腫、大脳鎌髄膜腫、鞍結節部髄膜腫など). 腫瘍の発生原因は完全には明らかになっていませんが,過去の頭部への放射線治療歴や一部の遺伝子異常が原因となり得ると言われています. 良性であることから,ゆっくりと大きくなる性質を持っており,症状が出にくいという特徴があります. 髄膜腫は,何らかの症状がある場合や,症状がなくても増大傾向にある場合,脳幹や視神経などの重要構造物に対して将来的に悪影響が生じると思われる場合などに治療適応となります. 当院における治療方法 小さな腫瘍で,無症候性である場合には治療介入をせずに定期的に経過観察をします.治療を行う場合は,基本的に良性腫瘍であるため外科的切除 (手術による摘出術)が最も効果的な治療法です.しかし同じ髄膜腫でも発生部位,周囲の神経や血管との関係,腫瘍の硬さなどにより手術のリスクが異なるため,それぞれの患者様個別の治療法が検討されます. 当院では,手術リスクを減じるために,カテーテルによる腫瘍栄養血管塞栓術を行う場合があります.またどの部分が手術による摘出が適するか,ガンマナイフによる治療が適するかを術前に詳細に検討し,複数の治療法を最も効率的に組み合わせて最大限の治療効果を得られるようにしています. 定位的放射線照射 (ガンマナイフ)は,腫瘍に対して集中的に放射線を照射し,周囲の組織には放射線の影響を出さないようにする治療です.大きくない頭蓋底発生の髄膜腫に対しては極めて有効な治療法で,ガンマナイフ単独もしくは手術治療と組み合わせて腫瘍を治療します. これらの治療方法 (手術による摘出術,ガンマナイフ治療,経過観察)の選択は,①手術による摘出がどれぐらい可能か,②患者さんの全身状態 (全身麻酔手術で問題となるような合併疾患の有無),③腫瘍の増大有無および増大速度,などを考慮し個別に判断します. 代表的な治療例 (左) 右の視神経外側に発生した腫瘍 (前床突起部髄膜腫)が視神経を内側に圧迫している. (右) 頭蓋底アプローチを用いた手術により腫瘍が全摘出され,視神経の圧迫が解除されている. 術前に認めていた視野欠損は術後に消失した. (左) 左の大脳半球上方に発生した腫瘍 (傍矢状洞部髄膜腫)が左大脳半球を圧迫している. (右) 栄養血管塞栓術および腫瘍摘出術により腫瘍が全て摘出され,大脳の圧迫が解除されている. 術前に認めていた認知症、歩行障害は術後に消失した. (上)錐体斜台部髄膜腫 (脳深部に発生した髄膜腫,白い腫瘤として見える)により,顔面の感覚異常を来している. (下)術中神経生理モニタリングとナビゲーションシステムを使用した頭蓋底アプローチにより,腫瘍を全摘出した. 術後,顔面の感覚異常は消失した. 聴神経および顔面神経に近接した錐体骨部髄膜腫に対する、術中脳神経モニタリング併用下の腫瘍摘出術 この方は,ふらつきの進行で脳腫瘍を指摘され当科紹介となりました.86才と高齢の方ですが,もともとは全く認知症のない,非常にお元気な方でした.MRIでは4㎝の錐体骨部髄膜腫が,小脳と脳幹を圧迫していることがわかりました.髄膜腫は脳を包んでいる硬膜という膜から発生する良性の脳腫瘍であり,適切な摘出術により治癒が得られる疾患です. 以前であれば,86歳の方に対する脳腫瘍の摘出術は一般的に勧められることはありませんでした.しかし近年ではこの方のように元気な高齢者の患者さんが増加しており,当科では病状を詳細に検討したうえで手術治療をお勧めする場合があります.麻酔管理,周術期管理等を含めて高齢者の方が無理なく治療を受けていただける体制をとっております. この方の場合,手術をしないと失調症状の進行による歩行障害がさらに進行することが予想され,全身状態を評価したうえで手術した方が良いだろうと判断いたしました. 今回の腫瘍の発生部位は,顔面神経 (顔を動かす神経)と、聴神経 (音を聴く神経)に接しており,摘出に伴ってこれらの神経が障害されるリスクが懸念されました.つまり手術によって音が聞こえなくなったり,顔の筋肉を動かすことが出来なくなったりする可能性があるということです.このような状況下において,当院では手術による神経機能障害リスクを回避するために,詳細な術中神経機能モニタリングを用いています.全身麻酔下の開頭頭蓋内摘出術では,腫瘍を摘出している際に神経機能が温存されているのか,あるいは障害されたのか,実際に麻酔を覚ましてみないとわかりませんが,特殊な神経刺激に対する筋電図や脳波などの神経反応を手術中リアルタイムに観察することにより術中の神経機能をモニタリングし,手術による損傷リスクを低下させる事ができます.専任の臨床検査技師が手術に立ち会い,腫瘍の摘出中に,神経機能の変化がないかどうかを監視しています (図1,2).当院では脳腫瘍,下垂体腫瘍,脳動脈瘤や脊椎脊髄疾患に対してこのような術中神経機能モニタリングを施行しており,手術合併症のリスクが極めて低い良好な成績を達成しております. 無事に腫瘍が摘出されました (図3).術後のリハビリテーションも順調に進み,新たな神経脱落症状なく,ふらつきも改善し自宅退院されました. 高齢者の方の手術は今後増加すると思われますが,当院ではこのように万全の体制で高齢者の方の開頭手術を行い,安心して治療を受けていただけるように努めて参ります. 図1 この患者さまの術前MRI画像 右錐体骨髄膜腫が小脳と脳幹を圧迫し,ふらつきの原因となっています (黄色点線). また腫瘍の前方では顔面神経と聴神経を腫瘍が圧迫しています (青矢印). 図2 術中神経生理モニタリング 全身麻酔導入後,患者さまの聴力および顔面神経機能を電気生理学的にモニタリングするため,さまざまな電極を留置します (左).手術中は専任の臨床検査技師が神経機能を監視し,手術による神経機能悪化のリスクを回避します (右). 図3 錐体骨髄膜腫の摘出 腫瘍の摘出は手術用の顕微鏡を使用し,図のように腫瘍 (青矢印)と脳組織 (緑矢印)を少しずつ剥離して進めてゆきます.この患者さまの場合には腫瘍の奥に聴神経と顔面神経が存在しているので,摘出操作による神経の損傷に注意して手術を進めます. 図4 腫瘍摘出後の状態 腫瘍の摘出がほぼ終了し,顔面神経 (黄矢印)と聴神経 (青矢印)が腫瘍の奥で露出された状態です.電気刺激で顔面神経機能を確認しています.脳幹の圧迫が解除され,神経機能が温存されました.手術時間は約5時間でした. 図5 術後MRI 術後のMRIでは,腫瘍が摘出されていることがわかります.手術後3日目より歩行リハビリテーションを開始しました.数日でトイレ歩行ができるようになり,試験外泊を経て術後23日目に自宅退院となりました.現在も元気に外来に通院されており,非常に良好な経過をとられました.詳しく見る
脳神経外科髄膜腫 | 脳神経外科特徴 髄膜腫とは,脳を包んでいる膜 (くも膜、硬膜)から発生する腫瘍です.多くは良性の腫瘍であり,中高年の女性に多く発生することが知られています.これらの膜は脳の全周を包んでいるため,脳表の何処からでも発生します.腫瘍が発生した部位により名称が異なります (円蓋部髄膜腫、大脳鎌髄膜腫、鞍結節部髄膜腫など). 腫瘍の発生原因は完全には明らかになっていませんが,過去の頭部への放射線治療歴や一部の遺伝子異常が原因となり得ると言われています. 良性であることから,ゆっくりと大きくなる性質を持っており,症状が出にくいという特徴があります. 髄膜腫は,何らかの症状がある場合や,症状がなくても増大傾向にある場合,脳幹や視神経などの重要構造物に対して将来的に悪影響が生じると思われる場合などに治療適応となります. 当院における治療方法 小さな腫瘍で,無症候性である場合には治療介入をせずに定期的に経過観察をします.治療を行う場合は,基本的に良性腫瘍であるため外科的切除 (手術による摘出術)が最も効果的な治療法です.しかし同じ髄膜腫でも発生部位,周囲の神経や血管との関係,腫瘍の硬さなどにより手術のリスクが異なるため,それぞれの患者様個別の治療法が検討されます. 当院では,手術リスクを減じるために,カテーテルによる腫瘍栄養血管塞栓術を行う場合があります.またどの部分が手術による摘出が適するか,ガンマナイフによる治療が適するかを術前に詳細に検討し,複数の治療法を最も効率的に組み合わせて最大限の治療効果を得られるようにしています. 定位的放射線照射 (ガンマナイフ)は,腫瘍に対して集中的に放射線を照射し,周囲の組織には放射線の影響を出さないようにする治療です.大きくない頭蓋底発生の髄膜腫に対しては極めて有効な治療法で,ガンマナイフ単独もしくは手術治療と組み合わせて腫瘍を治療します. これらの治療方法 (手術による摘出術,ガンマナイフ治療,経過観察)の選択は,①手術による摘出がどれぐらい可能か,②患者さんの全身状態 (全身麻酔手術で問題となるような合併疾患の有無),③腫瘍の増大有無および増大速度,などを考慮し個別に判断します. 代表的な治療例 (左) 右の視神経外側に発生した腫瘍 (前床突起部髄膜腫)が視神経を内側に圧迫している. (右) 頭蓋底アプローチを用いた手術により腫瘍が全摘出され,視神経の圧迫が解除されている. 術前に認めていた視野欠損は術後に消失した. (左) 左の大脳半球上方に発生した腫瘍 (傍矢状洞部髄膜腫)が左大脳半球を圧迫している. (右) 栄養血管塞栓術および腫瘍摘出術により腫瘍が全て摘出され,大脳の圧迫が解除されている. 術前に認めていた認知症、歩行障害は術後に消失した. (上)錐体斜台部髄膜腫 (脳深部に発生した髄膜腫,白い腫瘤として見える)により,顔面の感覚異常を来している. (下)術中神経生理モニタリングとナビゲーションシステムを使用した頭蓋底アプローチにより,腫瘍を全摘出した. 術後,顔面の感覚異常は消失した. 聴神経および顔面神経に近接した錐体骨部髄膜腫に対する、術中脳神経モニタリング併用下の腫瘍摘出術 この方は,ふらつきの進行で脳腫瘍を指摘され当科紹介となりました.86才と高齢の方ですが,もともとは全く認知症のない,非常にお元気な方でした.MRIでは4㎝の錐体骨部髄膜腫が,小脳と脳幹を圧迫していることがわかりました.髄膜腫は脳を包んでいる硬膜という膜から発生する良性の脳腫瘍であり,適切な摘出術により治癒が得られる疾患です. 以前であれば,86歳の方に対する脳腫瘍の摘出術は一般的に勧められることはありませんでした.しかし近年ではこの方のように元気な高齢者の患者さんが増加しており,当科では病状を詳細に検討したうえで手術治療をお勧めする場合があります.麻酔管理,周術期管理等を含めて高齢者の方が無理なく治療を受けていただける体制をとっております. この方の場合,手術をしないと失調症状の進行による歩行障害がさらに進行することが予想され,全身状態を評価したうえで手術した方が良いだろうと判断いたしました. 今回の腫瘍の発生部位は,顔面神経 (顔を動かす神経)と、聴神経 (音を聴く神経)に接しており,摘出に伴ってこれらの神経が障害されるリスクが懸念されました.つまり手術によって音が聞こえなくなったり,顔の筋肉を動かすことが出来なくなったりする可能性があるということです.このような状況下において,当院では手術による神経機能障害リスクを回避するために,詳細な術中神経機能モニタリングを用いています.全身麻酔下の開頭頭蓋内摘出術では,腫瘍を摘出している際に神経機能が温存されているのか,あるいは障害されたのか,実際に麻酔を覚ましてみないとわかりませんが,特殊な神経刺激に対する筋電図や脳波などの神経反応を手術中リアルタイムに観察することにより術中の神経機能をモニタリングし,手術による損傷リスクを低下させる事ができます.専任の臨床検査技師が手術に立ち会い,腫瘍の摘出中に,神経機能の変化がないかどうかを監視しています (図1,2).当院では脳腫瘍,下垂体腫瘍,脳動脈瘤や脊椎脊髄疾患に対してこのような術中神経機能モニタリングを施行しており,手術合併症のリスクが極めて低い良好な成績を達成しております. 無事に腫瘍が摘出されました (図3).術後のリハビリテーションも順調に進み,新たな神経脱落症状なく,ふらつきも改善し自宅退院されました. 高齢者の方の手術は今後増加すると思われますが,当院ではこのように万全の体制で高齢者の方の開頭手術を行い,安心して治療を受けていただけるように努めて参ります. 図1 この患者さまの術前MRI画像 右錐体骨髄膜腫が小脳と脳幹を圧迫し,ふらつきの原因となっています (黄色点線). また腫瘍の前方では顔面神経と聴神経を腫瘍が圧迫しています (青矢印). 図2 術中神経生理モニタリング 全身麻酔導入後,患者さまの聴力および顔面神経機能を電気生理学的にモニタリングするため,さまざまな電極を留置します (左).手術中は専任の臨床検査技師が神経機能を監視し,手術による神経機能悪化のリスクを回避します (右). 図3 錐体骨髄膜腫の摘出 腫瘍の摘出は手術用の顕微鏡を使用し,図のように腫瘍 (青矢印)と脳組織 (緑矢印)を少しずつ剥離して進めてゆきます.この患者さまの場合には腫瘍の奥に聴神経と顔面神経が存在しているので,摘出操作による神経の損傷に注意して手術を進めます. 図4 腫瘍摘出後の状態 腫瘍の摘出がほぼ終了し,顔面神経 (黄矢印)と聴神経 (青矢印)が腫瘍の奥で露出された状態です.電気刺激で顔面神経機能を確認しています.脳幹の圧迫が解除され,神経機能が温存されました.手術時間は約5時間でした. 図5 術後MRI 術後のMRIでは,腫瘍が摘出されていることがわかります.手術後3日目より歩行リハビリテーションを開始しました.数日でトイレ歩行ができるようになり,試験外泊を経て術後23日目に自宅退院となりました.現在も元気に外来に通院されており,非常に良好な経過をとられました.詳しく見る -
 脳神経外科転移性脳腫瘍 | 脳神経外科肺がんなどの癌腫が他臓器に転移した場合の治療法は,抗がん剤が主に用いられます.しかし脳に転移した場合(転移性脳腫瘍)は,抗がん剤の効果が小さいため,また別の治療法を検討する必要があります.近年は癌に対する化学療法などの治療成績が向上し,転移性脳腫瘍の患者さんの数は増加する傾向にあります. 従来,転移性脳腫瘍に対する標準的治療は,手術 + 全脳照射 とされていましたが,全脳照射による高次脳機能障害を避ける目的で,ガンマナイフが積極的に用いられるようになっています.当院では,転移性脳腫瘍に対してガンマナイフ治療を行い非常に良好な成績を得ています.この治療は身体の負担が少なく,短期間で終わり,高い有効性を持つために転移性脳腫瘍の患者さんに対して勧められる治療と考えます. (左)右前頭葉に肺がんの脳転移が認められる.(右)ガンマナイフ治療後6ヶ月経過し,転移性脳腫瘍が完全に消失している.詳しく見る
脳神経外科転移性脳腫瘍 | 脳神経外科肺がんなどの癌腫が他臓器に転移した場合の治療法は,抗がん剤が主に用いられます.しかし脳に転移した場合(転移性脳腫瘍)は,抗がん剤の効果が小さいため,また別の治療法を検討する必要があります.近年は癌に対する化学療法などの治療成績が向上し,転移性脳腫瘍の患者さんの数は増加する傾向にあります. 従来,転移性脳腫瘍に対する標準的治療は,手術 + 全脳照射 とされていましたが,全脳照射による高次脳機能障害を避ける目的で,ガンマナイフが積極的に用いられるようになっています.当院では,転移性脳腫瘍に対してガンマナイフ治療を行い非常に良好な成績を得ています.この治療は身体の負担が少なく,短期間で終わり,高い有効性を持つために転移性脳腫瘍の患者さんに対して勧められる治療と考えます. (左)右前頭葉に肺がんの脳転移が認められる.(右)ガンマナイフ治療後6ヶ月経過し,転移性脳腫瘍が完全に消失している.詳しく見る -
 形成外科脳神経外科動静脈奇形動静脈奇形は動静脈シャント疾患で,頭頚部,体幹,四肢など様々な部位に発生します.症状は部位によって違いもありますが,共通しているのが最初は皮膚の発赤・熱感のみ (静止期)であったものが,次第に病変部が腫脹して血管の拍動を認めるようになり (拡張期),さらに進行すると病変部の皮膚に潰瘍ができ,出血するようになります (破壊期).症状は動静脈シャントの血流量と比例しており,その血流量は年齢が上がるにつれて増えてくることが多く,また外傷,感染,ホルモン変化,血行動態の変化などによって急激に増えることもあります. 治療のタイミングは患者さん毎に検討する必要がありますが,疼痛,潰瘍,出血などの症状が出現している場合や美容的理由がある場合には治療適応となります.病変部の発赤や腫脹のみの場合には病変の大きさや血管構築などから根治が可能かどうかで治療適応を判断します. 症状,治療のタイミングともに病変の部位で大きな違いはないので,頭頚部動静脈奇形も参照してください. 治療には血管内治療や外科手術(切除+再建)がありますが,その複雑な血管構築からほとんどの場合で血管内治療と外科手術を組み合わせて行います.血管内治療は病変がどの部位でも脳神経外科で行いますが,外科手術は病変の部位に応じて担当科は変わります.病変の範囲が限られたものでは根治が見込めますが,広範囲なものは根治が困難であるのが現状です.詳しく見る
形成外科脳神経外科動静脈奇形動静脈奇形は動静脈シャント疾患で,頭頚部,体幹,四肢など様々な部位に発生します.症状は部位によって違いもありますが,共通しているのが最初は皮膚の発赤・熱感のみ (静止期)であったものが,次第に病変部が腫脹して血管の拍動を認めるようになり (拡張期),さらに進行すると病変部の皮膚に潰瘍ができ,出血するようになります (破壊期).症状は動静脈シャントの血流量と比例しており,その血流量は年齢が上がるにつれて増えてくることが多く,また外傷,感染,ホルモン変化,血行動態の変化などによって急激に増えることもあります. 治療のタイミングは患者さん毎に検討する必要がありますが,疼痛,潰瘍,出血などの症状が出現している場合や美容的理由がある場合には治療適応となります.病変部の発赤や腫脹のみの場合には病変の大きさや血管構築などから根治が可能かどうかで治療適応を判断します. 症状,治療のタイミングともに病変の部位で大きな違いはないので,頭頚部動静脈奇形も参照してください. 治療には血管内治療や外科手術(切除+再建)がありますが,その複雑な血管構築からほとんどの場合で血管内治療と外科手術を組み合わせて行います.血管内治療は病変がどの部位でも脳神経外科で行いますが,外科手術は病変の部位に応じて担当科は変わります.病変の範囲が限られたものでは根治が見込めますが,広範囲なものは根治が困難であるのが現状です.詳しく見る