内分泌内科<完全予約制>
診療実績
2023年(令和5年)4月時点での外来通院患者数・内訳ならびに各年度毎の外来初診患者・入院患者数,各種検査,治療件数・人数は以下の通りです。
1.外来通院患者数
通院患者数(実人数) 1608名
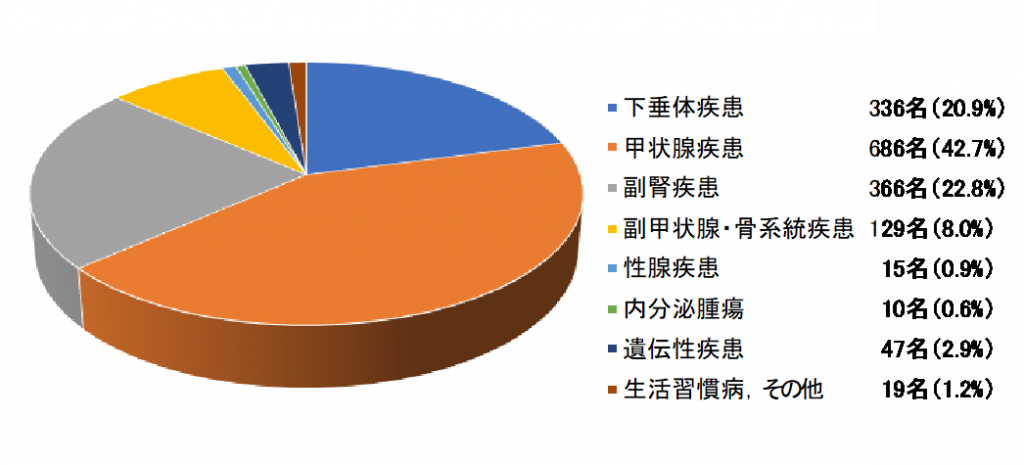
(重複がある場合も主たる診断名で分類)
2.外来初診患者数
※重複がある場合も主たる診断名で分類
| 年度 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 |
|---|---|---|---|---|---|---|---|---|
| 下垂体疾患 | 58 | 48 | 50 | 84 | 87 | 78 | 71 | 90 |
| 甲状腺疾患 | 253 | 249 | 264 | 312 | 286 | 276 | 265 | 271 |
| 副腎疾患 | 57 | 54 | 80 | 90 | 97 | 117 | 92 | 88 |
| 副甲状腺・骨系統疾患 | 21 | 23 | 27 | 26 | 37 | 29 | 40 | 43 |
| 性腺疾患 | 2 | 1 | 2 | 4 | 2 | 8 | 4 | 4 |
| 内分泌腫瘍 | 1 | 3 | 4 | 2 | 2 | 3 | 1 | 6 |
| 遺伝性疾患 | 1 | 4 | 13 | 7 | 6 | 2 | 8 | 7 |
| その他の疾患 | 24 | 13 | 9 | 20 | 12 | 13 | 19 | 10 |
| 計 | 417 | 395 | 449 | 545 | 529 | 526 | 500 | 519 |
3.入院患者数
※カッコ内は術後評価などで再入院した場合を含めた延べ人数
| 年度 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 |
|---|---|---|---|---|---|---|---|---|
| 下垂体疾患 | 17(22) | 33(40) | 25(27) | 39(47) | 50(61) | 36(50) | 24(29) | 44(52) |
| 甲状腺疾患 | 7(7) | 8(9) | 10(10) | 11(11) | 10(10) | 8(8) | 7(7) | 9(9) |
| 副腎疾患 | 26(39) | 25(41) | 30(37) | 46(66) | 51(63) | 68(96) | 46(62) | 47(71) |
| 副甲状腺・骨系統疾患 | 1(1) | 0 | 0 | 1(1) | 5(5) | 4(4) | 0 | 0 |
| 内分泌腫瘍 | 0 | 1(2) | 3(5) | 2(3) | 1(1) | 0 | 2(2) | 3(4) |
| 遺伝性疾患 | 0 | 0 | 1(2) | 2(2) | 0 | 0 | 1(1) | 0 |
| その他の疾患 | 0 | 0 | 0 | 1(1) | 1(1) | 3(3) | 3(4) | 8(11) |
| 計 | 51(69) | 67(92) | 69(81) | 102(131) | 118(141) | 119(161) | 83(105) | 111(147) |
4.各種検査,治療件数・人数
※いずれも当科で実施したもの
| 年度 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 |
|---|---|---|---|---|---|---|---|---|
| 甲状腺超音波検査(件) | 303 | 319 | 322 | 764 | 828 | 858 | 952 | 997 |
| 甲状腺穿刺吸引細胞診(件) | 63 | 54 | 71 | 243 | 189 | 247 | 200 | 250 |
| アイソトープ治療(甲状腺癌に対するアブレーション治療)(人) | 1 | 1 | 4 | 15 | 12 | 19 | 19 | 19 |
| アイソトープ治療(バセドウ病)(人) | 0 | 9 | 8 | 6 | 11 | 9 | 13 | 16 |
| 副腎静脈サンプリング検査 | 7 | 10 | 4 | 12 | 12 | 27 | 10 | 9 |
主な疾患
1.下垂体疾患
- 下垂体腫瘍(先端巨大症,プロラクチン産生下垂体腺腫,クッシング病,TSH産生下垂体腺腫など)
- 鞍上部腫瘍(頭蓋咽頭腫,ラトケ嚢腫など)
- リンパ球性下垂体炎
- IgG4関連下垂体炎
- 下垂体機能低下症
- 成人成長ホルモン分泌不全症
- 視床下部性性腺機能低下症
- 中枢性尿崩症
- 抗利尿ホルモン不適合分泌症候群
など
下垂体腫瘍など腫瘍性病変の手術前・後の内分泌機能評価,下垂体機能低下症や尿崩症などの診断・内分泌機能評価のための内分泌学的検査(負荷検査など)やプロラクチン産生下垂体腺腫(プロラクチノーマ),手術で治りきらない先端巨大症などに対する薬物治療,ホルモン分泌低下症(下垂体機能低下症、中枢性尿崩症)に対するホルモン補充療法を行っています。ホルモンは不足しているのはもちろんダメですが,かといって多ければいいというのでもありません。ホルモン補充療法については,患者さんの状態や内分泌学的検査結果を見ながら,補充量を適切に調整するように努めています。下垂体腫瘍など腫瘍性病変の治療は脳神経外科と連携して行っています。
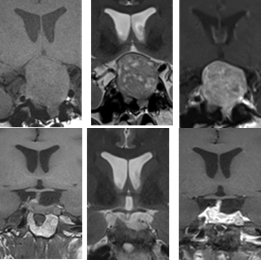
この患者さんはめまいの原因を調べるためMRIを行ったところ,下垂体腫瘍を認め紹介受診されました。MRIで視神経を圧迫する大きな下垂体腫瘍を認め(写真上段),視野の障害も認めました。内分泌学的検査からは機能性ゴナドトロピン産生下垂体腫瘍という珍しいタイプの腫瘍でした。脳神経外科で手術を行い,腫瘍は完全に切除されました(写真下段)。
2.甲状腺疾患
- 甲状腺機能亢進症・中毒症
- バセドウ病
- バセドウ眼症(甲状腺眼症)
- 橋本病
- 甲状腺機能低下症
- 亜急性甲状腺炎
- 無痛性甲状腺炎
- 甲状腺腫瘍・結節
- 甲状腺ホルモン不応症
など
バセドウ病に対する薬物治療や甲状腺機能低下症に対するホルモン補充療法,甲状腺眼症(バセドウ眼症)に対するステロイドパルス治療+放射線治療(放射線治療は放射線腫瘍科に依頼しています)などを行っています。結節性・腫瘍性病変に関しては頚部超音波検査や吸引細胞診により診断し,方針を決定の上,手術が必要な場合は耳鼻咽喉科・頭頸部外科と連携して診療にあたっています。
また,2016年(平成28年)よりバセドウ病治療ならびに甲状腺がん全摘術後の外来アブレーションを目的としたアイソトープ治療(131I内用療法)を開始しています。
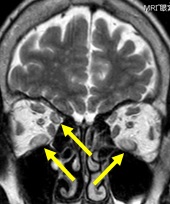
- この患者さんは複視(物が二重に見える)で眼科を受診された際に甲状腺眼症が疑われ紹介受診されました。MRIで特に矢印部分の外眼筋(眼を動かす筋肉)の腫脹,浮腫を認めており,炎症活動性が高いと考えられました。ステロイドパルス療法+放射線治療を行うことにより,自覚症状,他覚所見は改善しました。
3.副腎疾患
- 副腎腫瘍(クッシング症候群,原発性アルドステロン症,褐色細胞腫など)
- 副腎皮質機能低下症・アジソン病
- 先天性副腎過形成・低形成
など
内分泌疾患を原因とする高血圧(内分泌性高血圧症)の多くを占める原発性アルドステロン症の診断ならびに原因となる病変が左右どちらの副腎にあるかを診断するための副腎静脈サンプリング検査(放射線診断科とともに実施)を行うとともに,クッシング症候群,褐色細胞腫など機能性副腎腫瘍の診断,術後の内分泌機能評価,副腎皮質機能低下症の診断・機能評価のための内分泌学的検査(負荷検査など)を行っています。また,褐色細胞腫においてより安全に手術を受けて頂くための降圧剤,輸液による治療(術前プレパレーション),両側の副腎からのアルドステロン過剰分泌を原因とする原発性アルドステロン症(特発性アルドステロン症)に対する薬物療法,副腎皮質機能低下症,先天性副腎皮質過形成・低形成などに対するホルモン補充療法などを行っています。副腎腫瘍など腫瘍性病変で手術が必要な場合は,泌尿器科と連携して診療にあたっています。
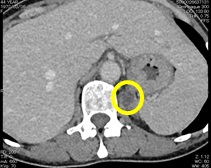
- この患者さんは35歳の時からコントロール不良の高血圧ならびに低カリウム血症を認めました。左副腎に1cm程度の副腎腫瘍を認め(○印),内分泌学的検査で原発性アルドステロン症と診断し,副腎静脈サンプリング検査で腫瘍のある左副腎からのアルドステロン過剰分泌が証明されたため腹腔鏡下に左副腎摘出術を行いました。
手術までは3種類の降圧剤とカリウム製剤12錠を服用していましたが,術後1週間で全ての薬が不要になりました。
4.副甲状腺・骨系統疾患
- 原発性副甲状腺機能亢進症
- 副甲状腺機能低下症
- 偽性副甲状腺機能低下症
- 骨粗鬆症
- 骨系統・骨代謝疾患
など
原発性副甲状腺機能亢進症の原因(多くは副甲状腺腫瘍です),病変の場所を確定診断するための画像検査,合併症の評価を行って適切な治療方針を決定の上,治療を行っています。年々増加している骨粗鬆症に対しては,DXA法による骨密度測定,骨代謝マーカー測定を行って治療することに加え,加齢によるものに加えて内分泌疾患が原因となることもあるため,その原因に応じて適切な治療を行います。
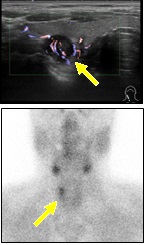
- この患者さんはカルシウム,リンの異常で紹介受診されました。副甲状腺ホルモンの値が高く頚部超音波検査で甲状腺の背側に腫瘍が疑われたため副甲状腺シンチグラフィを行ったところ,腫瘍に一致して集積を認め(矢印),原発性副甲状腺機能亢進症と診断しました。腫瘍摘出術を行うことにより,副甲状腺ホルモンは低下し,カルシウム,リンの異常も改善しました。
5.性腺疾患
- ターナー症候群
- クラインフェルター症候群
- 多嚢胞性卵巣症候群
- 原発性性腺機能低下症
など
原因検索および内分泌機能評価を行って適切な治療方針を決定の上,状況に応じたホルモン補充療法等の治療を行います。
また,遺伝性疾患や先天性疾患が疑われる場合は,遺伝子診療部と連携して遺伝カウンセリングも行っています。
6.内分泌腫瘍
- 多発性内分泌腫瘍症(MEN)
- フォンヒッペル・リンドウ病(VHL)
- 膵内分泌腫瘍(インスリノーマ,ガストリノーマ,グルカゴノーマ)など
など
インスリノーマやガストリノーマなどホルモンを過剰に分泌する膵臓の内分泌腫瘍が疑われる場合は,内分泌機能評価を内分泌学的検査(負荷検査など)で行い,病変の場所を確定診断するため放射線診断科とともに選択的動脈内刺激薬注入(SASI:selective arterial secretagogue injection)試験行っています[組織診断のための超音波内視鏡下穿刺吸引法(EUS-FNA)は消化器内科に依頼しています]。遺伝性腫瘍が疑われる場合は,複数の臓器に腫瘍性病変を認めることもあるため,関係する診療科と連携して治療に当たるとともに,遺伝子診療部と連携して遺伝カウンセリングも行っています。
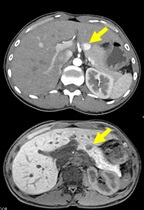
- この患者さんは低血糖の原因を調べるため紹介受診されました。内分泌学的検査でインスリンの不適切な分泌が疑われ,CT・MRIで膵臓に小さな腫瘍性病変(矢印)が疑われました。EUS-FNAで膵内分泌腫瘍と診断し,SASI試験で腫瘍からのインスリン過剰分泌が確認されました。腫瘍摘出術を行い,低血糖は完全に消失しました。
7.その他
- 低・高ナトリウム血症
- 低・高カリウム血症
- 低・高カルシウム血症
- バーター症候群
- ギッテルマン症候群
- 偽性バーター症候群
- 腎性尿崩症
- 家族性高コレステロール血症
など
疾患情報・コラム
関連のコラム記事はありません。