髄膜腫
特徴
髄膜腫とは,脳を包んでいる膜 (くも膜、硬膜)から発生する腫瘍です.多くは良性の腫瘍であり,中高年の女性に多く発生することが知られています.これらの膜は脳の全周を包んでいるため,脳表の何処からでも発生します.腫瘍が発生した部位により名称が異なります (円蓋部髄膜腫、大脳鎌髄膜腫、鞍結節部髄膜腫など).
腫瘍の発生原因は完全には明らかになっていませんが,過去の頭部への放射線治療歴や一部の遺伝子異常が原因となり得ると言われています.
良性であることから,ゆっくりと大きくなる性質を持っており,症状が出にくいという特徴があります.
髄膜腫は,何らかの症状がある場合や,症状がなくても増大傾向にある場合,脳幹や視神経などの重要構造物に対して将来的に悪影響が生じると思われる場合などに治療適応となります.
当院における治療方法
小さな腫瘍で,無症候性である場合には治療介入をせずに定期的に経過観察をします.治療を行う場合は,基本的に良性腫瘍であるため外科的切除 (手術による摘出術)が最も効果的な治療法です.しかし同じ髄膜腫でも発生部位,周囲の神経や血管との関係,腫瘍の硬さなどにより手術のリスクが異なるため,それぞれの患者様個別の治療法が検討されます.
当院では,手術リスクを減じるために,カテーテルによる腫瘍栄養血管塞栓術を行う場合があります.またどの部分が手術による摘出が適するか,ガンマナイフによる治療が適するかを術前に詳細に検討し,複数の治療法を最も効率的に組み合わせて最大限の治療効果を得られるようにしています.
定位的放射線照射 (ガンマナイフ)は,腫瘍に対して集中的に放射線を照射し,周囲の組織には放射線の影響を出さないようにする治療です.大きくない頭蓋底発生の髄膜腫に対しては極めて有効な治療法で,ガンマナイフ単独もしくは手術治療と組み合わせて腫瘍を治療します.
これらの治療方法 (手術による摘出術,ガンマナイフ治療,経過観察)の選択は,①手術による摘出がどれぐらい可能か,②患者さんの全身状態 (全身麻酔手術で問題となるような合併疾患の有無),③腫瘍の増大有無および増大速度,などを考慮し個別に判断します.
代表的な治療例
(左) 右の視神経外側に発生した腫瘍 (前床突起部髄膜腫)が視神経を内側に圧迫している.
(右) 頭蓋底アプローチを用いた手術により腫瘍が全摘出され,視神経の圧迫が解除されている.
術前に認めていた視野欠損は術後に消失した.
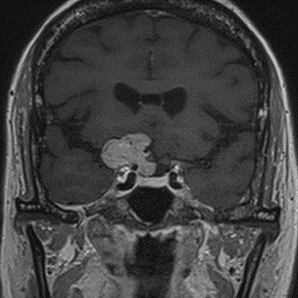
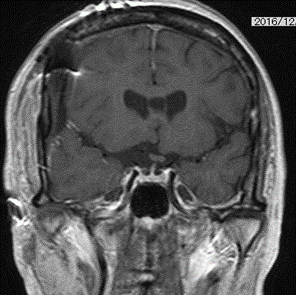
(左) 左の大脳半球上方に発生した腫瘍 (傍矢状洞部髄膜腫)が左大脳半球を圧迫している.
(右) 栄養血管塞栓術および腫瘍摘出術により腫瘍が全て摘出され,大脳の圧迫が解除されている.
術前に認めていた認知症、歩行障害は術後に消失した.
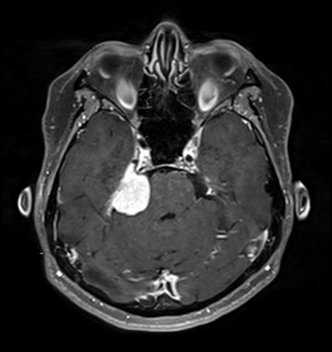
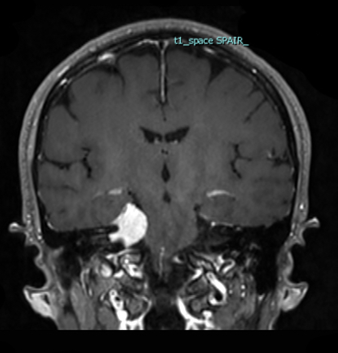
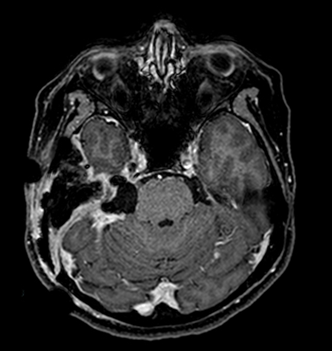
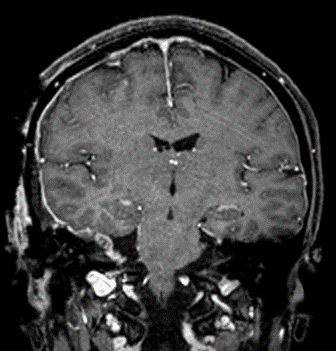
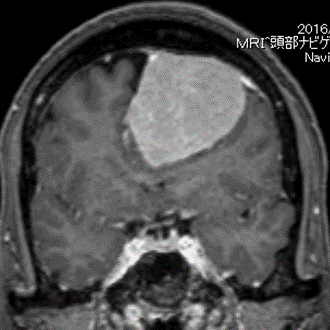
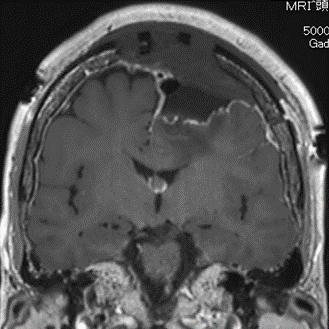
(上)錐体斜台部髄膜腫 (脳深部に発生した髄膜腫,白い腫瘤として見える)により,顔面の感覚異常を来している.
(下)術中神経生理モニタリングとナビゲーションシステムを使用した頭蓋底アプローチにより,腫瘍を全摘出した.
術後,顔面の感覚異常は消失した.
聴神経および顔面神経に近接した錐体骨部髄膜腫に対する、術中脳神経モニタリング併用下の腫瘍摘出術
この方は,ふらつきの進行で脳腫瘍を指摘され当科紹介となりました.86才と高齢の方ですが,もともとは全く認知症のない,非常にお元気な方でした.MRIでは4㎝の錐体骨部髄膜腫が,小脳と脳幹を圧迫していることがわかりました.髄膜腫は脳を包んでいる硬膜という膜から発生する良性の脳腫瘍であり,適切な摘出術により治癒が得られる疾患です.
以前であれば,86歳の方に対する脳腫瘍の摘出術は一般的に勧められることはありませんでした.しかし近年ではこの方のように元気な高齢者の患者さんが増加しており,当科では病状を詳細に検討したうえで手術治療をお勧めする場合があります.麻酔管理,周術期管理等を含めて高齢者の方が無理なく治療を受けていただける体制をとっております.
この方の場合,手術をしないと失調症状の進行による歩行障害がさらに進行することが予想され,全身状態を評価したうえで手術した方が良いだろうと判断いたしました.
今回の腫瘍の発生部位は,顔面神経 (顔を動かす神経)と、聴神経 (音を聴く神経)に接しており,摘出に伴ってこれらの神経が障害されるリスクが懸念されました.つまり手術によって音が聞こえなくなったり,顔の筋肉を動かすことが出来なくなったりする可能性があるということです.このような状況下において,当院では手術による神経機能障害リスクを回避するために,詳細な術中神経機能モニタリングを用いています.全身麻酔下の開頭頭蓋内摘出術では,腫瘍を摘出している際に神経機能が温存されているのか,あるいは障害されたのか,実際に麻酔を覚ましてみないとわかりませんが,特殊な神経刺激に対する筋電図や脳波などの神経反応を手術中リアルタイムに観察することにより術中の神経機能をモニタリングし,手術による損傷リスクを低下させる事ができます.専任の臨床検査技師が手術に立ち会い,腫瘍の摘出中に,神経機能の変化がないかどうかを監視しています (図1,2).当院では脳腫瘍,下垂体腫瘍,脳動脈瘤や脊椎脊髄疾患に対してこのような術中神経機能モニタリングを施行しており,手術合併症のリスクが極めて低い良好な成績を達成しております.
無事に腫瘍が摘出されました (図3).術後のリハビリテーションも順調に進み,新たな神経脱落症状なく,ふらつきも改善し自宅退院されました.
高齢者の方の手術は今後増加すると思われますが,当院ではこのように万全の体制で高齢者の方の開頭手術を行い,安心して治療を受けていただけるように努めて参ります.
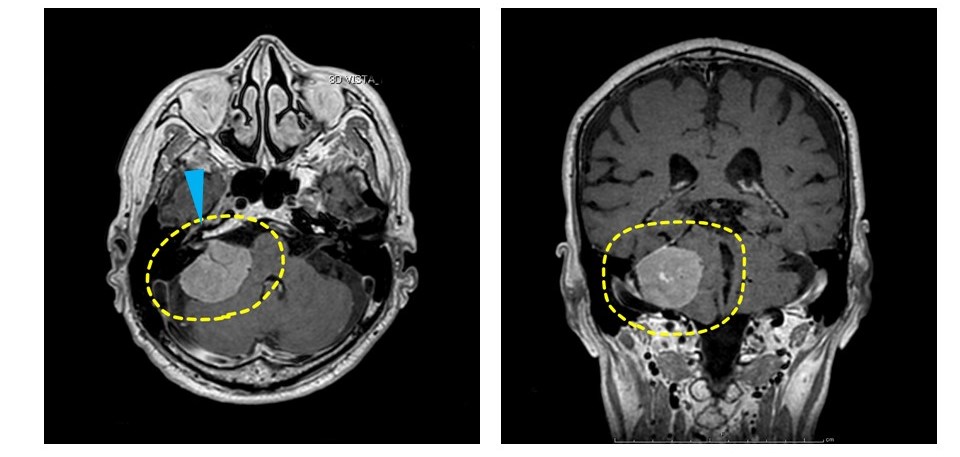
図1 この患者さまの術前MRI画像
右錐体骨髄膜腫が小脳と脳幹を圧迫し,ふらつきの原因となっています (黄色点線).
また腫瘍の前方では顔面神経と聴神経を腫瘍が圧迫しています (青矢印).
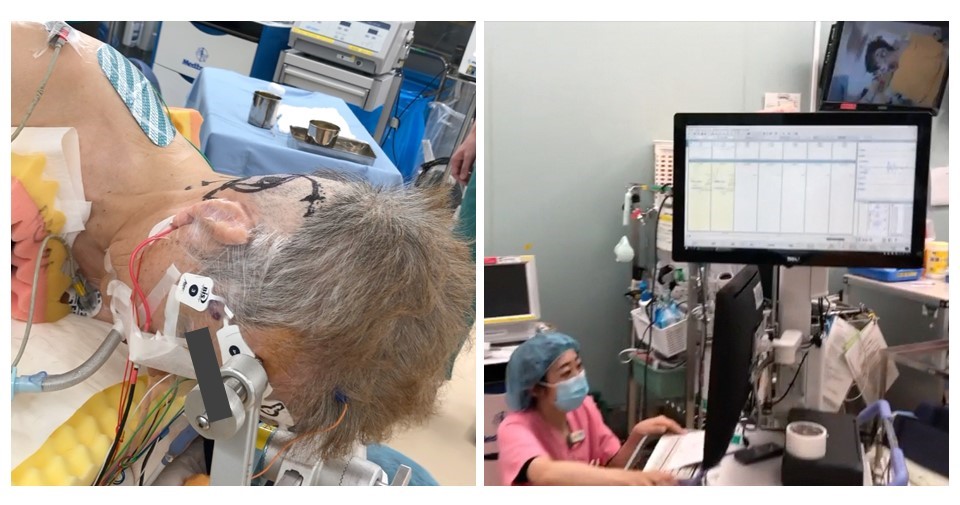
図2 術中神経生理モニタリング
全身麻酔導入後,患者さまの聴力および顔面神経機能を電気生理学的にモニタリングするため,さまざまな電極を留置します (左).手術中は専任の臨床検査技師が神経機能を監視し,手術による神経機能悪化のリスクを回避します (右).
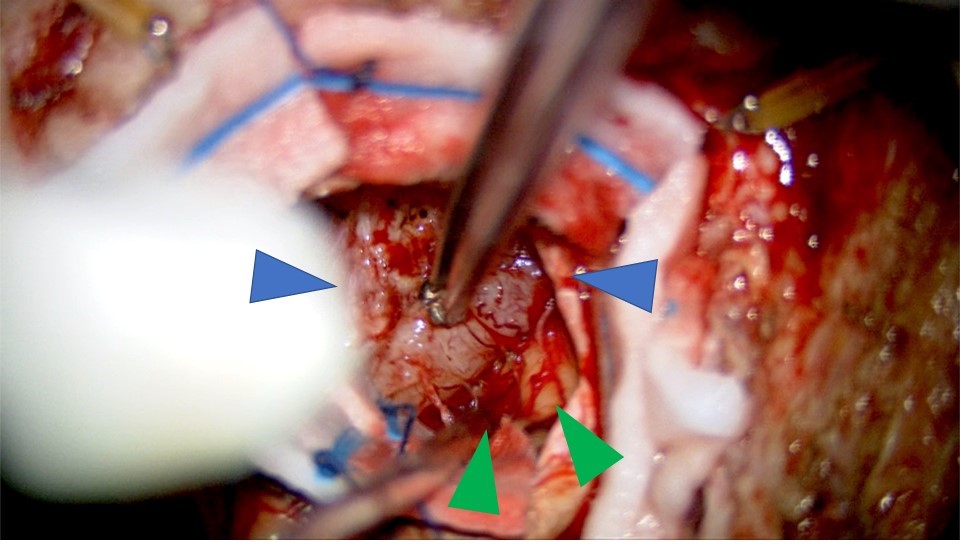
図3 錐体骨髄膜腫の摘出
腫瘍の摘出は手術用の顕微鏡を使用し,図のように腫瘍 (青矢印)と脳組織 (緑矢印)を少しずつ剥離して進めてゆきます.この患者さまの場合には腫瘍の奥に聴神経と顔面神経が存在しているので,摘出操作による神経の損傷に注意して手術を進めます.
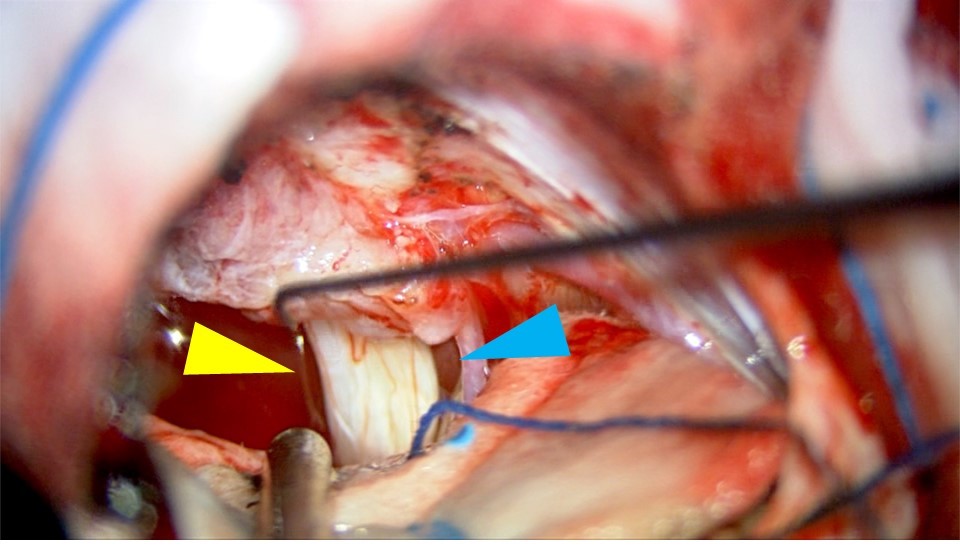
図4 腫瘍摘出後の状態
腫瘍の摘出がほぼ終了し,顔面神経 (黄矢印)と聴神経 (青矢印)が腫瘍の奥で露出された状態です.電気刺激で顔面神経機能を確認しています.脳幹の圧迫が解除され,神経機能が温存されました.手術時間は約5時間でした.
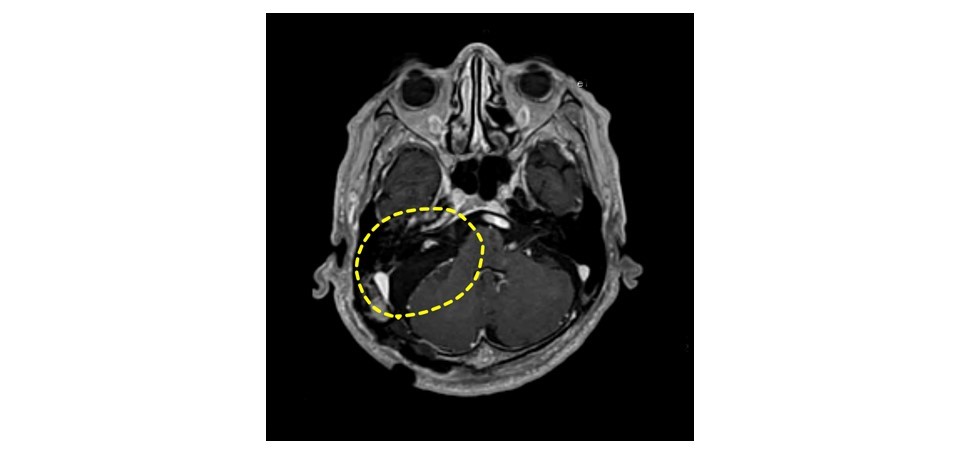
図5 術後MRI
術後のMRIでは,腫瘍が摘出されていることがわかります.手術後3日目より歩行リハビリテーションを開始しました.数日でトイレ歩行ができるようになり,試験外泊を経て術後23日目に自宅退院となりました.現在も元気に外来に通院されており,非常に良好な経過をとられました.
-
 脳神経外科動静脈シャント疾患 (動静脈奇形、動静脈瘻)1. 動静脈シャント疾患とは 血液は正常では動脈-細動脈-毛細血管-細静脈-静脈の順に流れています (図1A).一方,動静脈シャント (短絡)は動脈が毛細血管を介さずに静脈が直接つながってしまった状態です.動静脈シャントを認める血管奇形の総称を動静脈シャント疾患と言い,動静脈奇形や動静脈瘻が含まれます. 毛細血管には様々な役割がありますが,その1つに血圧の調整があります.したがって毛細血管を介さない動静脈シャント疾患では,圧の高い動脈の血流が,本来は圧の低い静脈に直接流れ込んでしまうため病変部に負担がかかり,その結果として様々な症状を引き起こします. 動静脈奇形は比較的細い動静脈レベルで動静脈シャントが形成されており,動静脈シャント部はナイダスと呼ばれる異常血管の塊となっています (図1B).一方,動静脈瘻は動静脈奇形よりも太いレベルで動静脈シャントが形成されており,多くの場合,動静脈シャント部の静脈が拡張して静脈瘤となっています (図1C).動静脈シャントができる原因は完全には解明されていませんが,遺伝子異常,炎症,外傷 (手術を含む)などが原因の1つと考えられています. 図1A 図1B 図1C 図1A:正常の血管構造 血管は動脈,細動脈,毛細血管の順にその径が小さくなり,血管にかかる圧は主に細動脈と毛細血管レベルで下がっていく.その後,細静脈,静脈の順にその径は太くなるが,血管にかかる圧は低いままである. 図1B:動静脈奇形 動静脈奇形は比較的細い動脈と静脈がナイダスと呼ばれる異常血管の塊を介して動静脈シャントを形成している. 図1C:動静脈瘻 動静脈瘻は動静脈奇形よりも太いレベルで動脈と静脈が直接つながっており,動静脈シャント部には負担がかかるため静脈瘤を形成している. 動静脈シャント疾患は病変の部位,血管の構造,血流の速さ (シャント血流量)などの個人差が非常に大きく,そのため症状や適切な治療法は患者さん毎に異なります.また頚部内頚動脈狭窄症や脳動脈瘤よりも稀な疾患で,治療もより戦略的に行う必要があり,専門性の高い疾患となります.中途半端な治療が行われると,その先の治療が困難になることもありますので,最初から専門施設での治療をお勧めします. 動静脈シャント疾患は脳や脊髄だけでなく顔面,手足,肺など全身のどこにでもできる可能性があります.当院では脳・脊髄に限らず全身のあらゆる動静脈シャント疾患に対して脳神経外科が対応しています.以下に代表的な動静脈シャント疾患である脳動静脈奇形,硬膜動静脈瘻,脊髄・脊椎動静脈シャント疾患,頭頚部動静脈奇形,肺動静脈瘻について解説していきます. 2. 脳動静脈奇形 脳の中にできた動静脈奇形 (図2A)で,多くは20~40歳代に脳出血で発症します.また出血以外にも頭痛やけいれんなどで発症することもあります.脳出血で発症した場合には病変の部位によって運動麻痺,言語障害などの様々な神経症状をきたし,これらは後遺症となるリスクがあります.さらに出血が大きい場合には生命が脅かされることもあります. 図2A 図2A:脳動静脈奇形の血管構造 正常の脳動脈からナイダスへの栄養動脈が分岐し,動静脈シャントの血流はナイダスから流出静脈へと向かう. ナイダス部の脳は機能していないが,その周囲の脳は機能している. 年間出血率は2%前後ですが,脳動静脈奇形は見つかれば全例で治療すべきというわけではありません.経過観察した際の出血リスクと治療に伴う合併症のリスクとのバランスを考えて,患者さん毎に治療方針を決定します.治療には開頭手術,定位放射線治療 (ガンマナイフ),血管内治療などがありますが,その選択は患者さんの年齢,症状,病変の大きさ,血管構築などから総合的に判断します.具体的には脳ドックなどで偶然に見つかった場合 (無症状)には,経過観察か治療を行うにしてもリスクが低い定位放射線治療 (ガンマナイフ) (図2B)となります.出血以外の症状 (頭痛やけいれん)で見つかった場合 (非出血例)は,まず症状に対する対症療法 (内科的治療)を行いますが,対症療法に抵抗性の場合には他の治療法を検討します. 図2B 図2B:脳動静脈奇形に対するガンマナイフ 約200本のガンマ線 (放射線の1種)をナイダスに集中するように照射する. 1本1本のガンマ線は弱い放射線であるので,周囲の正常脳への影響は最小限であるが,ガンマ線が集まるナイダスには強い放射線が当たることになる. ガンマナイフでは治療後に病変はすぐに消失せず,2~3年かけて徐々に閉塞していく. 出血で発症した場合 (出血例)には再出血のリスクが高まりますので,全例で治療を行います.治療に関しては血管内治療 (術前塞栓術)を併用した開頭手術 (図2C, D)をまず検討し,開頭手術のリスクが高い部位の病変に対しては定位放射線治療をお勧めしています.また出血した部位がはっきりしている場合には,先に出血した部分のみを先に血管内治療で閉塞させ,その後に次の治療を検討することもあります.脳動静脈奇形は細い動静脈レベルで動静脈シャントが形成されていますので,血管内治療のみで安全かつ確実に根治させることは困難なのが現状ですので,開頭手術または定位法線治療が治療の中心となります. 当院では出血例,非出血例いずれに対しても,より確実にまた安全かつ低侵襲に行える治療法を選択します. 図2C 図2D 図2C:脳動静脈奇形に対する血管内治療 (術前塞栓術) 太ももまたは手首から細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導し,そこから血管を閉塞させるための液体 (液体塞栓物質)を注入する.正常の動脈は閉塞させない範囲で可能な限りナイダスを閉塞させ,開頭手術の際の出血が減るようにする. 図2D:脳動静脈奇形に対する開頭手術 開頭手術では丁寧にナイダスの部分のみを切除して,ナイダス周囲の正常脳や正常の血管を損傷しないようにする. 3. 硬膜動静脈瘻 硬膜は脳と頭蓋骨の間にある硬い膜で,脳を保護しているだけでなく,その中には正常の脳静脈が脳の表面から心臓へ還るための流出路である硬膜静脈洞も存在しています (図3A, B).硬膜動静脈瘻の多くはその硬膜静脈洞の壁またはその周囲に発生します.好発年齢は中高年代で,特に目の奥 (海綿静脈洞部)や耳の後ろ(横・S状静脈洞部)が好発部位となります.硬膜には非常に多くの動脈があるため,硬膜動静脈瘻は多数の栄養動脈が関与しているのが特徴です.また病変周囲の硬膜静脈洞が閉塞していることもあり,これは硬膜動静脈瘻による症状にも関係します. 図3A 図3B 図3A:硬膜と脳,頭蓋骨との関係 (断面図) 硬膜は脳と頭蓋骨との間にあり,その中には脳の表面からの静脈を受ける硬膜静脈洞が存在する. 図3B:代表的な硬膜静脈洞 (側面から見た図) 硬膜静脈洞は様々な部位で脳からの静脈を受けており,その血流を心臓へ還している. 硬膜動静脈瘻の症状は病変の部位や周囲の硬膜静脈洞の閉塞の有無などによって多種多様ですが,大きくは正常の脳静脈の流出を邪魔しているかどうかで分けられます.正常の脳静脈の流出を邪魔していないもの (図3C)の多くは,頭痛や心臓の拍動に一致した耳鳴りなどで発症し,症状の程度は個人差がありますが,脳うっ血や脳出血を起こすことはありません.したがって正常の脳静脈の流出を邪魔していない硬膜動静脈瘻は,症状の程度によって治療を行うか経過観察かを決定します.症状が軽く経過観察とした場合でも,後に脳静脈の流出を邪魔するようものへと進行することがあるため,定期的なMRI検査は必須となります. 図3C 図3C:硬膜動静脈瘻 (正常の脳静脈の流出を邪魔していないタイプ) 多数の栄養動脈がシャント部 (☆)に収束している. 動静脈シャントの異常血流はそこから硬膜静脈洞を使って心臓に向かって流出している. 一方,正常の脳静脈の流出を邪魔しているもの (図3D)は,病変周囲の硬膜静脈洞が閉塞している場合などで認められます.このような場合では動静脈シャントの異常血流が脳静脈に逆流することがあり,そうなると正常の脳静脈の流出は邪魔され,進行すると脳はうっ血して正常に機能しなくなります.そのためけいれんや運動麻痺,言語障害などの神経症状を認め,また認知障害が急速に進行することもあります.脳うっ血を起こしていると脳出血を起こすリスクも高く,年間出血率は8-19%になります.したがって正常の脳静脈の流出を邪魔している硬膜動静脈瘻は,症状がなくても基本的に治療をお勧めしています. 図3D 図3D:硬膜動静脈瘻 (正常の脳静脈の流出を邪魔しているタイプ) 硬膜静脈洞が閉塞していることで,動静脈シャントの異常血流は心臓側へ流出することができず,脳静脈を逆流して脳内へ向かっている. 硬膜動静脈瘻の治療のほとんどは血管内治療で行い,シャント部を閉塞させます.病変の部位,血管構築に応じて,動脈側からの治療 (経動脈的塞栓術) (図3E)もしくは静脈側からの治療 (経静脈的塞栓術) (図3F)を選択します.血管構築が複雑な場合は複数回の血管内治療を要することがあり,血管内治療で病変を消失させることが困難な場合には定位放射線治療 (ガンマナイフ)を追加することもあります.また血管内治療でカテーテルが到達困難な病変や脳神経麻痺が出現するリスクが高い病変などは開頭手術をお勧めすることもあります. 図3E 図3F 図3E:硬膜動静脈瘻に対する経動脈的塞栓術 太ももまたは手首から細いカテーテル (マイクロカテーテル)をできる限り栄養動脈の奥 (動静脈シャント部の近く)に誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する.病変が消失することで動静脈シャントの異常血流が逆流していた脳静脈は正常の流れに戻る. 図3F:硬膜動静脈瘻に対する経静脈的塞栓術 太ももまたは首の静脈からマイクロカテーテルを病変に関与している硬膜静脈洞まで進め,動静脈シャントの異常血流が流出している硬膜静脈洞をシャント部も含めてプラチナコイルなどで閉塞させる.病変が消失することで動静脈シャントの異常血流が逆流していた脳静脈は正常の流れに戻る. 4. 脊髄・脊椎動静脈シャント疾患 脳から腰に向かって連続している脊髄は,その周囲を脳と同様に硬膜に覆われ,さらにその外側には骨である脊椎がある.また硬膜と脊椎の間には硬膜外腔というスペースが存在しており (図4A, B),その中を脊髄や脊椎に向かう動脈,脊髄からの神経,脊髄や脊椎からの静脈が走行しています.脊髄・脊椎動静脈シャント疾患は病変の部位に応じて,脊髄髄内動静脈奇形,脊髄辺縁動静脈瘻,脊髄硬膜動静脈瘻,脊髄硬膜外動静脈瘻などがあります.脊髄・脊椎動静脈シャント疾患は脳動静脈奇形や硬膜動静脈瘻と比べて頻度はさらに低く,より専門性が高くなるので,その治療は経験豊富な施設で受ける必要があります. 図4A 図4B 図4A, B:正常の脊髄,硬膜,硬膜外腔,脊椎の位置関係 (A: 前方から見た図,B: 図4Aの①レベルでの横断面) 脊髄は脊椎の真ん中にあるトンネル状の空間 (脊柱管)に首から腰に向かって認められ,その周囲は硬膜に覆われている.硬膜と脊柱管の壁との間のスペースが硬膜外腔となる. 4-1. 脊髄髄内動静脈奇形 脊髄髄内動静脈奇形は脊髄内にできた動静脈奇形 (図4C)です.脊髄は部位によって頚髄 (首の高さ),胸髄 (胸の高さ),腰髄 (腰の高さ)に分けられます.その中で脊髄髄内動静脈奇形は胸髄レベルにできることが多く,20~40歳代に出血や脊髄うっ血 (脊髄の正常静脈の流れが邪魔されて脊髄が腫れる)などで発症することが多いのが特徴です.症状は病変に部位によって異なり,胸髄と腰髄レベルでは両下肢の運動麻痺,感覚障害,排尿・排便障害をきたし,頚髄レベルではそれらに加えて両上肢の運動麻痺,感覚障害や重症の場合には呼吸障害をきたします.年間出血率は4%前後で,約30%に動脈瘤を合併します. 図4C 図4C:脊髄髄内動静脈奇形 正常の脊髄動脈から複数の栄養動脈がナイダスへ分岐しており,動静脈シャントの異常血流はナイダスから流出静脈へ向かっている. ナイダス内に出血の原因となる動脈瘤を伴うことがある. 脊髄は脳と比べて非常に小さく,そのため外科手術,血管内治療ともに脳動静脈奇形よりもリスクが高くなるため,治療は原則的に症状を呈している場合にのみ行います.外科手術は根治できる可能性があるものの,手術の際に病変の周囲にある正常の脊髄が傷ついて神経症状が悪化する可能性もあるため,当院では外科手術よりも血管内治療を優先しています.血管内治療も目標は病変の消失ではなく,出血した動脈瘤部分のみを閉塞させるか (図4D),または安全なところのみ閉塞させて動静脈シャント量を減弱させ,再出血の予防または症状の改善を狙います. 図4D 図4D:脊髄髄内動静脈奇形に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する. 出血の原因となるナイダス内の動脈瘤を閉塞させることで,再出血の危険性を下げることができる. 4-2. 脊髄辺縁動静脈瘻 脊髄表面にできた動静脈瘻 (図4E)で,胸髄レベルにでき,動静脈シャント部には静脈瘤を認めることが多いのが特徴です.好発年齢は小児から若年者で,脊髄うっ血や出血だけでなく,静脈瘤が脊髄を圧迫して症状を呈することもあります.非常に稀な疾患なので年間出血率などの詳細は分かっていません.症状に関しては脊髄髄内動静脈奇形と同様ですが,病変の血管構築によっては治療で根治が期待できることが大きく異なります.脊髄辺縁動静脈瘻は脊髄の表面に存在するため外科手術も可能ですが,当院ではより低侵襲に行うことのできる血管内治療を選択しています (図4F).症状を認めている場合は全例で治療を行いますが,症状を認めていない場合 (無症状)でも一旦症状が出現すると後遺症となる危険性が高い疾患なので,治療のリスクとのバランスを見て治療をお勧めすることもあります. 図4E 図4F 図4E:脊髄辺縁動静脈瘻 脊髄辺縁動静脈瘻は脊髄の表面に存在し,脊髄髄内動静脈奇形よりも栄養動脈が太い.また動静脈シャント部には静脈瘤を伴うことが多い. 図4F:脊髄辺縁動静脈瘻に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導する.そこから血管を閉塞させる液体 (液体塞栓物質)を注入して,動静脈シャントの異常血流を遮断する. 4-3. 脊髄硬膜動静脈瘻 脊髄を覆う硬膜にできた動静脈瘻 (図4G)で,中高年の男性に多く認められます.背骨で言うと肋骨がつながっている胸椎レベルに多く見られ,動静脈シャントの異常血流が脊髄の静脈に逆流することで脊髄の正常静脈の流れが邪魔されて脊髄がうっ血し,両下肢の運動麻痺,感覚障害,排尿・排便障害などで発症します. 図4G 図4G:脊髄硬膜動静脈瘻 脊髄硬膜動静脈瘻は脊髄を覆う硬膜に動静脈シャントを形成している. 動静脈シャントの異常血流が脊髄の静脈へ逆流することで,正常の脊髄静脈の流れを邪魔して脊髄うっ血をきたす. 治療は血管内治療と外科手術のどちらでも可能ですが,当院ではほとんどが血管内治療で行っています (図4H).ただし閉塞させる動脈の傍から脊髄への正常の枝がでている場合には外科治療をお勧めしています。外科手術は逆流している静脈を凝固・切断することで病変を消失させます (図4I). 図4H 図4I 図4H:脊髄硬膜動静脈瘻に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導する.そこから血管を閉塞させる液体 (液体塞栓物質)を注入して,動静脈シャントの異常血流を遮断する. 図4I:脊髄硬膜動静脈瘻に対する外科手術 背中側から背骨の一部を削ってアプローチをする.脊髄を覆う硬膜を切開して,硬膜の中から動静脈シャントの異常血流が逆流している脊髄静脈を凝固・切断することで病変は消失する. 4-4. 脊髄硬膜外動静脈瘻 脊髄硬膜外動静脈瘻は脊髄の硬膜と脊椎との間の硬膜外腔にできた動静脈瘻で (図4J),脊髄硬膜動静脈瘻と同様に中高年の男性に多く,動静脈シャントの異常血流が脊髄の静脈へ逆流して脊髄うっ血をきたすことで,両下肢の運動麻痺,感覚障害,排尿・排便障害などの症状を呈します.脊髄硬膜動静脈瘻と異なるのは病変の位置で,脊髄硬膜外動静脈瘻の多くは腰やお尻の高さにある腰椎・仙椎レベルに認められます.脊髄硬膜動静脈瘻と非常によく似た疾患ですが,脊髄硬膜外動静脈瘻は稀に動静脈シャントの血流量が非常に多い場合があり,その際には周囲の神経などを圧迫することで症状を呈します.治療は血管内治療と外科治療のいずれも可能ですが,脊髄硬膜動静脈瘻よりもさらに血管内治療に向いており,当院では血管内治療で根治を目指します (図4K). 図4J 図4K 図4J:脊髄硬膜外動静脈瘻 正常の硬膜外腔には脊髄からの静脈が流出しているため,この部位に動静脈瘻ができると動静脈シャントの異常血流が脊髄の静脈へ逆流することがある. 図4K:脊髄硬膜外動静脈瘻に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導して,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する.動静脈シャント部 (☆)を閉塞させることで,脊髄静脈への逆流は消失する. 5. 頭頚部動静脈奇形 頭皮,顔面,耳などにできた動静脈奇形で,時に動静脈瘻の形態をとることもあります.症状は病変の部位,動静脈シャントの量 (シャント血流量)によって様々ですが,動静脈シャントの血流量がそれほど多くない場合は皮膚の発赤や熱感を認め,病変部の腫脹や拍動はあまり目立ちません (静止期) (図5A).しかしシャント血流量が増えてくると,病変部は腫脹して血管の拍動を認めるようになります (拡張期) (図5B).さらに進行すると疼痛が出現し,さらに病変部の皮膚に潰瘍ができて出血するようになります (破壊期) (図5C).シャント血流量は年齢が上がるにつれて増えてくることが多く,病変部の腫脹も徐々に強くなっていきます.特に思春期では半数以上で進行を認めます.また頭頚部動静脈奇形は外傷,感染,ホルモン変化,血行動態の変化などによって急激に増大することがあり,特に妊娠によっても増悪することがあります. 図5A 図5B 図5C 図5:頬部の動静脈奇形 5A:静止期.病変部の腫脹はあまりなく,外表上は赤あざのように見える.病変部の皮膚は熱感を認める. 5B:拡張期.病変部が腫脹し,触ると動脈の拍動を認める. 5C:破壊期.病変部の色調が悪くなり,疼痛が出現する.また時に出血を認める. 治療のタイミングは疼痛,潰瘍,出血などの症状が出現している場合や美容的理由がある場合には治療適応となります.病変部の発赤や腫脹のみの場合には病変の大きさや血管構築などから根治が可能かどうかで治療適応を判断します.治療は血管内治療や外科手術(切除+再建)で行います.動静脈瘻の場合だと血管内治療単独で根治を狙うことも可能ですが,動静脈奇形は複雑な血管構築をとることが多く,そのため血管内治療と外科手術を組み合わせた集学的治療を行わなくてはいけません.当院では血管内治療は脳神経外科で,外科手術は脳神経外科と形成外科の合同で行っています.病変を根治させることが理想ではありますが,美容的な面を考慮すると実際には難しいことが多く,その場合には症状の改善やコントロールが治療目標となります.根治できない場合には血管内治療も外科的切除も病変にとっては一種の外傷であるため,それらを契機に病変が増大する危険性もあります.したがって頭頚部動静脈奇形の治療は病態をしっかりと理解している血管内治療医と外科医で行わなくてはいけません. 6. 肺動静脈瘻 (肺動静脈奇形) 肺にできた動静脈シャント疾患で肺動静脈奇形とも呼ばれますが,ほとんどが動静脈瘻の血管構築となっているので,ここでは肺動静脈瘻で統一します. 正常の肺の毛細血管の役割は圧調節だけでなく,ガス交換もあります (図6A).これは私たちが口や鼻から吸い込んだ酸素を血液中に取り込んで,代わりに二酸化炭素を血液中から回収しています.肺動静脈瘻があるとそこを流れる血液は毛細血管を通らないためガス交換が行われず,血液中の酸素量は少なくなってしまいます (図6B).そのため,普段は自覚症状がなくても運動をするとすぐに息切れが生じるようになります.息切れの程度は肺動静脈瘻の大きさや数によりますが,大きな肺動静脈瘻や多発性の肺動静脈瘻の患者さんでは血液中の酸素濃度 (血中酸素飽和度)が普段から低くなります. 肺の毛細血管には他にフィルターとしての機能もあります (図6A).肺動脈には全身の臓器を巡った血液が流れますが,その中には血の塊 (血栓)や細菌が入っていることがあります.肺の毛細血管はこれらを濾しとっており,これらが心臓から全身に飛んでいかないようにしています.肺動静脈瘻では正常の毛細血管がないためフィルターが機能せず,そのため血栓や細菌が肺を通り過ぎて心臓から全身の臓器に飛んでいってしまいます (これを奇異性塞栓症と言います).特に脳へ飛んでいくことが多く,血栓が飛んでいくと脳梗塞,細菌だと脳膿瘍を起こします (図6B).脳梗塞や脳膿瘍を発症すると適切な治療を行っても運動麻痺や言語障害などの神経症状が後遺症となる危険性があり,また大きな脳梗塞や脳膿瘍では生命に危険が及ぶこともあります. 図6A 図6B 図6A:正常の肺の毛細血管 正常の肺の毛細血管は血液中の酸素と二酸化炭素のガス交換を行うだけでなく,血液中にできた小さな血栓や血液中に入った細菌が心臓を介して全身に飛んでいかないようにするフィルターの役割もある. 図6B:肺動静脈瘻 肺動静脈瘻は正常の毛細血管を持たないためガス交換が行われず,またフィルターとしての機能も持たない.そのため小さな血栓や細菌が心臓を介して全身に飛んでいく危険性がある.脳へ飛んでいくと脳梗塞や脳膿瘍を起こす. 肺動静脈瘻の治療は外科手術もありますが,現在では血管内治療 (図6C)が第一選択です.息切れなどの呼吸症状を呈している患者さんはもちろんですが,無症状の患者さんでもある程度の大きさ以上の病変であれば治療をお勧めしています.肺動静脈瘻は出血することもありますが,実際には妊娠中を除いて非常に稀ですので,無症状の患者さんの治療目的は主に脳梗塞や脳膿瘍の予防になります.逆に妊娠可能な年齢の女性の場合には,出血を予防するために妊娠前に治療を受けることをお勧めします. 図6C 図6C:肺動静脈瘻に対する血管内治療 太ももの静脈から心臓を通して細いカテーテル (マイクロカテーテル)を病変まで誘導する. 静脈瘤から栄養動脈にかけてプラチナコイルを留置して,病変を消失させる. 肺動静脈瘻はオスラー病という遺伝性疾患に合併することが多いので,肺動静脈瘻の患者さんは必ずオスラー病かどうかの診察を受ける必要があります.詳しく見る
脳神経外科動静脈シャント疾患 (動静脈奇形、動静脈瘻)1. 動静脈シャント疾患とは 血液は正常では動脈-細動脈-毛細血管-細静脈-静脈の順に流れています (図1A).一方,動静脈シャント (短絡)は動脈が毛細血管を介さずに静脈が直接つながってしまった状態です.動静脈シャントを認める血管奇形の総称を動静脈シャント疾患と言い,動静脈奇形や動静脈瘻が含まれます. 毛細血管には様々な役割がありますが,その1つに血圧の調整があります.したがって毛細血管を介さない動静脈シャント疾患では,圧の高い動脈の血流が,本来は圧の低い静脈に直接流れ込んでしまうため病変部に負担がかかり,その結果として様々な症状を引き起こします. 動静脈奇形は比較的細い動静脈レベルで動静脈シャントが形成されており,動静脈シャント部はナイダスと呼ばれる異常血管の塊となっています (図1B).一方,動静脈瘻は動静脈奇形よりも太いレベルで動静脈シャントが形成されており,多くの場合,動静脈シャント部の静脈が拡張して静脈瘤となっています (図1C).動静脈シャントができる原因は完全には解明されていませんが,遺伝子異常,炎症,外傷 (手術を含む)などが原因の1つと考えられています. 図1A 図1B 図1C 図1A:正常の血管構造 血管は動脈,細動脈,毛細血管の順にその径が小さくなり,血管にかかる圧は主に細動脈と毛細血管レベルで下がっていく.その後,細静脈,静脈の順にその径は太くなるが,血管にかかる圧は低いままである. 図1B:動静脈奇形 動静脈奇形は比較的細い動脈と静脈がナイダスと呼ばれる異常血管の塊を介して動静脈シャントを形成している. 図1C:動静脈瘻 動静脈瘻は動静脈奇形よりも太いレベルで動脈と静脈が直接つながっており,動静脈シャント部には負担がかかるため静脈瘤を形成している. 動静脈シャント疾患は病変の部位,血管の構造,血流の速さ (シャント血流量)などの個人差が非常に大きく,そのため症状や適切な治療法は患者さん毎に異なります.また頚部内頚動脈狭窄症や脳動脈瘤よりも稀な疾患で,治療もより戦略的に行う必要があり,専門性の高い疾患となります.中途半端な治療が行われると,その先の治療が困難になることもありますので,最初から専門施設での治療をお勧めします. 動静脈シャント疾患は脳や脊髄だけでなく顔面,手足,肺など全身のどこにでもできる可能性があります.当院では脳・脊髄に限らず全身のあらゆる動静脈シャント疾患に対して脳神経外科が対応しています.以下に代表的な動静脈シャント疾患である脳動静脈奇形,硬膜動静脈瘻,脊髄・脊椎動静脈シャント疾患,頭頚部動静脈奇形,肺動静脈瘻について解説していきます. 2. 脳動静脈奇形 脳の中にできた動静脈奇形 (図2A)で,多くは20~40歳代に脳出血で発症します.また出血以外にも頭痛やけいれんなどで発症することもあります.脳出血で発症した場合には病変の部位によって運動麻痺,言語障害などの様々な神経症状をきたし,これらは後遺症となるリスクがあります.さらに出血が大きい場合には生命が脅かされることもあります. 図2A 図2A:脳動静脈奇形の血管構造 正常の脳動脈からナイダスへの栄養動脈が分岐し,動静脈シャントの血流はナイダスから流出静脈へと向かう. ナイダス部の脳は機能していないが,その周囲の脳は機能している. 年間出血率は2%前後ですが,脳動静脈奇形は見つかれば全例で治療すべきというわけではありません.経過観察した際の出血リスクと治療に伴う合併症のリスクとのバランスを考えて,患者さん毎に治療方針を決定します.治療には開頭手術,定位放射線治療 (ガンマナイフ),血管内治療などがありますが,その選択は患者さんの年齢,症状,病変の大きさ,血管構築などから総合的に判断します.具体的には脳ドックなどで偶然に見つかった場合 (無症状)には,経過観察か治療を行うにしてもリスクが低い定位放射線治療 (ガンマナイフ) (図2B)となります.出血以外の症状 (頭痛やけいれん)で見つかった場合 (非出血例)は,まず症状に対する対症療法 (内科的治療)を行いますが,対症療法に抵抗性の場合には他の治療法を検討します. 図2B 図2B:脳動静脈奇形に対するガンマナイフ 約200本のガンマ線 (放射線の1種)をナイダスに集中するように照射する. 1本1本のガンマ線は弱い放射線であるので,周囲の正常脳への影響は最小限であるが,ガンマ線が集まるナイダスには強い放射線が当たることになる. ガンマナイフでは治療後に病変はすぐに消失せず,2~3年かけて徐々に閉塞していく. 出血で発症した場合 (出血例)には再出血のリスクが高まりますので,全例で治療を行います.治療に関しては血管内治療 (術前塞栓術)を併用した開頭手術 (図2C, D)をまず検討し,開頭手術のリスクが高い部位の病変に対しては定位放射線治療をお勧めしています.また出血した部位がはっきりしている場合には,先に出血した部分のみを先に血管内治療で閉塞させ,その後に次の治療を検討することもあります.脳動静脈奇形は細い動静脈レベルで動静脈シャントが形成されていますので,血管内治療のみで安全かつ確実に根治させることは困難なのが現状ですので,開頭手術または定位法線治療が治療の中心となります. 当院では出血例,非出血例いずれに対しても,より確実にまた安全かつ低侵襲に行える治療法を選択します. 図2C 図2D 図2C:脳動静脈奇形に対する血管内治療 (術前塞栓術) 太ももまたは手首から細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導し,そこから血管を閉塞させるための液体 (液体塞栓物質)を注入する.正常の動脈は閉塞させない範囲で可能な限りナイダスを閉塞させ,開頭手術の際の出血が減るようにする. 図2D:脳動静脈奇形に対する開頭手術 開頭手術では丁寧にナイダスの部分のみを切除して,ナイダス周囲の正常脳や正常の血管を損傷しないようにする. 3. 硬膜動静脈瘻 硬膜は脳と頭蓋骨の間にある硬い膜で,脳を保護しているだけでなく,その中には正常の脳静脈が脳の表面から心臓へ還るための流出路である硬膜静脈洞も存在しています (図3A, B).硬膜動静脈瘻の多くはその硬膜静脈洞の壁またはその周囲に発生します.好発年齢は中高年代で,特に目の奥 (海綿静脈洞部)や耳の後ろ(横・S状静脈洞部)が好発部位となります.硬膜には非常に多くの動脈があるため,硬膜動静脈瘻は多数の栄養動脈が関与しているのが特徴です.また病変周囲の硬膜静脈洞が閉塞していることもあり,これは硬膜動静脈瘻による症状にも関係します. 図3A 図3B 図3A:硬膜と脳,頭蓋骨との関係 (断面図) 硬膜は脳と頭蓋骨との間にあり,その中には脳の表面からの静脈を受ける硬膜静脈洞が存在する. 図3B:代表的な硬膜静脈洞 (側面から見た図) 硬膜静脈洞は様々な部位で脳からの静脈を受けており,その血流を心臓へ還している. 硬膜動静脈瘻の症状は病変の部位や周囲の硬膜静脈洞の閉塞の有無などによって多種多様ですが,大きくは正常の脳静脈の流出を邪魔しているかどうかで分けられます.正常の脳静脈の流出を邪魔していないもの (図3C)の多くは,頭痛や心臓の拍動に一致した耳鳴りなどで発症し,症状の程度は個人差がありますが,脳うっ血や脳出血を起こすことはありません.したがって正常の脳静脈の流出を邪魔していない硬膜動静脈瘻は,症状の程度によって治療を行うか経過観察かを決定します.症状が軽く経過観察とした場合でも,後に脳静脈の流出を邪魔するようものへと進行することがあるため,定期的なMRI検査は必須となります. 図3C 図3C:硬膜動静脈瘻 (正常の脳静脈の流出を邪魔していないタイプ) 多数の栄養動脈がシャント部 (☆)に収束している. 動静脈シャントの異常血流はそこから硬膜静脈洞を使って心臓に向かって流出している. 一方,正常の脳静脈の流出を邪魔しているもの (図3D)は,病変周囲の硬膜静脈洞が閉塞している場合などで認められます.このような場合では動静脈シャントの異常血流が脳静脈に逆流することがあり,そうなると正常の脳静脈の流出は邪魔され,進行すると脳はうっ血して正常に機能しなくなります.そのためけいれんや運動麻痺,言語障害などの神経症状を認め,また認知障害が急速に進行することもあります.脳うっ血を起こしていると脳出血を起こすリスクも高く,年間出血率は8-19%になります.したがって正常の脳静脈の流出を邪魔している硬膜動静脈瘻は,症状がなくても基本的に治療をお勧めしています. 図3D 図3D:硬膜動静脈瘻 (正常の脳静脈の流出を邪魔しているタイプ) 硬膜静脈洞が閉塞していることで,動静脈シャントの異常血流は心臓側へ流出することができず,脳静脈を逆流して脳内へ向かっている. 硬膜動静脈瘻の治療のほとんどは血管内治療で行い,シャント部を閉塞させます.病変の部位,血管構築に応じて,動脈側からの治療 (経動脈的塞栓術) (図3E)もしくは静脈側からの治療 (経静脈的塞栓術) (図3F)を選択します.血管構築が複雑な場合は複数回の血管内治療を要することがあり,血管内治療で病変を消失させることが困難な場合には定位放射線治療 (ガンマナイフ)を追加することもあります.また血管内治療でカテーテルが到達困難な病変や脳神経麻痺が出現するリスクが高い病変などは開頭手術をお勧めすることもあります. 図3E 図3F 図3E:硬膜動静脈瘻に対する経動脈的塞栓術 太ももまたは手首から細いカテーテル (マイクロカテーテル)をできる限り栄養動脈の奥 (動静脈シャント部の近く)に誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する.病変が消失することで動静脈シャントの異常血流が逆流していた脳静脈は正常の流れに戻る. 図3F:硬膜動静脈瘻に対する経静脈的塞栓術 太ももまたは首の静脈からマイクロカテーテルを病変に関与している硬膜静脈洞まで進め,動静脈シャントの異常血流が流出している硬膜静脈洞をシャント部も含めてプラチナコイルなどで閉塞させる.病変が消失することで動静脈シャントの異常血流が逆流していた脳静脈は正常の流れに戻る. 4. 脊髄・脊椎動静脈シャント疾患 脳から腰に向かって連続している脊髄は,その周囲を脳と同様に硬膜に覆われ,さらにその外側には骨である脊椎がある.また硬膜と脊椎の間には硬膜外腔というスペースが存在しており (図4A, B),その中を脊髄や脊椎に向かう動脈,脊髄からの神経,脊髄や脊椎からの静脈が走行しています.脊髄・脊椎動静脈シャント疾患は病変の部位に応じて,脊髄髄内動静脈奇形,脊髄辺縁動静脈瘻,脊髄硬膜動静脈瘻,脊髄硬膜外動静脈瘻などがあります.脊髄・脊椎動静脈シャント疾患は脳動静脈奇形や硬膜動静脈瘻と比べて頻度はさらに低く,より専門性が高くなるので,その治療は経験豊富な施設で受ける必要があります. 図4A 図4B 図4A, B:正常の脊髄,硬膜,硬膜外腔,脊椎の位置関係 (A: 前方から見た図,B: 図4Aの①レベルでの横断面) 脊髄は脊椎の真ん中にあるトンネル状の空間 (脊柱管)に首から腰に向かって認められ,その周囲は硬膜に覆われている.硬膜と脊柱管の壁との間のスペースが硬膜外腔となる. 4-1. 脊髄髄内動静脈奇形 脊髄髄内動静脈奇形は脊髄内にできた動静脈奇形 (図4C)です.脊髄は部位によって頚髄 (首の高さ),胸髄 (胸の高さ),腰髄 (腰の高さ)に分けられます.その中で脊髄髄内動静脈奇形は胸髄レベルにできることが多く,20~40歳代に出血や脊髄うっ血 (脊髄の正常静脈の流れが邪魔されて脊髄が腫れる)などで発症することが多いのが特徴です.症状は病変に部位によって異なり,胸髄と腰髄レベルでは両下肢の運動麻痺,感覚障害,排尿・排便障害をきたし,頚髄レベルではそれらに加えて両上肢の運動麻痺,感覚障害や重症の場合には呼吸障害をきたします.年間出血率は4%前後で,約30%に動脈瘤を合併します. 図4C 図4C:脊髄髄内動静脈奇形 正常の脊髄動脈から複数の栄養動脈がナイダスへ分岐しており,動静脈シャントの異常血流はナイダスから流出静脈へ向かっている. ナイダス内に出血の原因となる動脈瘤を伴うことがある. 脊髄は脳と比べて非常に小さく,そのため外科手術,血管内治療ともに脳動静脈奇形よりもリスクが高くなるため,治療は原則的に症状を呈している場合にのみ行います.外科手術は根治できる可能性があるものの,手術の際に病変の周囲にある正常の脊髄が傷ついて神経症状が悪化する可能性もあるため,当院では外科手術よりも血管内治療を優先しています.血管内治療も目標は病変の消失ではなく,出血した動脈瘤部分のみを閉塞させるか (図4D),または安全なところのみ閉塞させて動静脈シャント量を減弱させ,再出血の予防または症状の改善を狙います. 図4D 図4D:脊髄髄内動静脈奇形に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する. 出血の原因となるナイダス内の動脈瘤を閉塞させることで,再出血の危険性を下げることができる. 4-2. 脊髄辺縁動静脈瘻 脊髄表面にできた動静脈瘻 (図4E)で,胸髄レベルにでき,動静脈シャント部には静脈瘤を認めることが多いのが特徴です.好発年齢は小児から若年者で,脊髄うっ血や出血だけでなく,静脈瘤が脊髄を圧迫して症状を呈することもあります.非常に稀な疾患なので年間出血率などの詳細は分かっていません.症状に関しては脊髄髄内動静脈奇形と同様ですが,病変の血管構築によっては治療で根治が期待できることが大きく異なります.脊髄辺縁動静脈瘻は脊髄の表面に存在するため外科手術も可能ですが,当院ではより低侵襲に行うことのできる血管内治療を選択しています (図4F).症状を認めている場合は全例で治療を行いますが,症状を認めていない場合 (無症状)でも一旦症状が出現すると後遺症となる危険性が高い疾患なので,治療のリスクとのバランスを見て治療をお勧めすることもあります. 図4E 図4F 図4E:脊髄辺縁動静脈瘻 脊髄辺縁動静脈瘻は脊髄の表面に存在し,脊髄髄内動静脈奇形よりも栄養動脈が太い.また動静脈シャント部には静脈瘤を伴うことが多い. 図4F:脊髄辺縁動静脈瘻に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導する.そこから血管を閉塞させる液体 (液体塞栓物質)を注入して,動静脈シャントの異常血流を遮断する. 4-3. 脊髄硬膜動静脈瘻 脊髄を覆う硬膜にできた動静脈瘻 (図4G)で,中高年の男性に多く認められます.背骨で言うと肋骨がつながっている胸椎レベルに多く見られ,動静脈シャントの異常血流が脊髄の静脈に逆流することで脊髄の正常静脈の流れが邪魔されて脊髄がうっ血し,両下肢の運動麻痺,感覚障害,排尿・排便障害などで発症します. 図4G 図4G:脊髄硬膜動静脈瘻 脊髄硬膜動静脈瘻は脊髄を覆う硬膜に動静脈シャントを形成している. 動静脈シャントの異常血流が脊髄の静脈へ逆流することで,正常の脊髄静脈の流れを邪魔して脊髄うっ血をきたす. 治療は血管内治療と外科手術のどちらでも可能ですが,当院ではほとんどが血管内治療で行っています (図4H).ただし閉塞させる動脈の傍から脊髄への正常の枝がでている場合には外科治療をお勧めしています。外科手術は逆流している静脈を凝固・切断することで病変を消失させます (図4I). 図4H 図4I 図4H:脊髄硬膜動静脈瘻に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導する.そこから血管を閉塞させる液体 (液体塞栓物質)を注入して,動静脈シャントの異常血流を遮断する. 図4I:脊髄硬膜動静脈瘻に対する外科手術 背中側から背骨の一部を削ってアプローチをする.脊髄を覆う硬膜を切開して,硬膜の中から動静脈シャントの異常血流が逆流している脊髄静脈を凝固・切断することで病変は消失する. 4-4. 脊髄硬膜外動静脈瘻 脊髄硬膜外動静脈瘻は脊髄の硬膜と脊椎との間の硬膜外腔にできた動静脈瘻で (図4J),脊髄硬膜動静脈瘻と同様に中高年の男性に多く,動静脈シャントの異常血流が脊髄の静脈へ逆流して脊髄うっ血をきたすことで,両下肢の運動麻痺,感覚障害,排尿・排便障害などの症状を呈します.脊髄硬膜動静脈瘻と異なるのは病変の位置で,脊髄硬膜外動静脈瘻の多くは腰やお尻の高さにある腰椎・仙椎レベルに認められます.脊髄硬膜動静脈瘻と非常によく似た疾患ですが,脊髄硬膜外動静脈瘻は稀に動静脈シャントの血流量が非常に多い場合があり,その際には周囲の神経などを圧迫することで症状を呈します.治療は血管内治療と外科治療のいずれも可能ですが,脊髄硬膜動静脈瘻よりもさらに血管内治療に向いており,当院では血管内治療で根治を目指します (図4K). 図4J 図4K 図4J:脊髄硬膜外動静脈瘻 正常の硬膜外腔には脊髄からの静脈が流出しているため,この部位に動静脈瘻ができると動静脈シャントの異常血流が脊髄の静脈へ逆流することがある. 図4K:脊髄硬膜外動静脈瘻に対する血管内治療 (経動脈的塞栓術) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで誘導して,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する.動静脈シャント部 (☆)を閉塞させることで,脊髄静脈への逆流は消失する. 5. 頭頚部動静脈奇形 頭皮,顔面,耳などにできた動静脈奇形で,時に動静脈瘻の形態をとることもあります.症状は病変の部位,動静脈シャントの量 (シャント血流量)によって様々ですが,動静脈シャントの血流量がそれほど多くない場合は皮膚の発赤や熱感を認め,病変部の腫脹や拍動はあまり目立ちません (静止期) (図5A).しかしシャント血流量が増えてくると,病変部は腫脹して血管の拍動を認めるようになります (拡張期) (図5B).さらに進行すると疼痛が出現し,さらに病変部の皮膚に潰瘍ができて出血するようになります (破壊期) (図5C).シャント血流量は年齢が上がるにつれて増えてくることが多く,病変部の腫脹も徐々に強くなっていきます.特に思春期では半数以上で進行を認めます.また頭頚部動静脈奇形は外傷,感染,ホルモン変化,血行動態の変化などによって急激に増大することがあり,特に妊娠によっても増悪することがあります. 図5A 図5B 図5C 図5:頬部の動静脈奇形 5A:静止期.病変部の腫脹はあまりなく,外表上は赤あざのように見える.病変部の皮膚は熱感を認める. 5B:拡張期.病変部が腫脹し,触ると動脈の拍動を認める. 5C:破壊期.病変部の色調が悪くなり,疼痛が出現する.また時に出血を認める. 治療のタイミングは疼痛,潰瘍,出血などの症状が出現している場合や美容的理由がある場合には治療適応となります.病変部の発赤や腫脹のみの場合には病変の大きさや血管構築などから根治が可能かどうかで治療適応を判断します.治療は血管内治療や外科手術(切除+再建)で行います.動静脈瘻の場合だと血管内治療単独で根治を狙うことも可能ですが,動静脈奇形は複雑な血管構築をとることが多く,そのため血管内治療と外科手術を組み合わせた集学的治療を行わなくてはいけません.当院では血管内治療は脳神経外科で,外科手術は脳神経外科と形成外科の合同で行っています.病変を根治させることが理想ではありますが,美容的な面を考慮すると実際には難しいことが多く,その場合には症状の改善やコントロールが治療目標となります.根治できない場合には血管内治療も外科的切除も病変にとっては一種の外傷であるため,それらを契機に病変が増大する危険性もあります.したがって頭頚部動静脈奇形の治療は病態をしっかりと理解している血管内治療医と外科医で行わなくてはいけません. 6. 肺動静脈瘻 (肺動静脈奇形) 肺にできた動静脈シャント疾患で肺動静脈奇形とも呼ばれますが,ほとんどが動静脈瘻の血管構築となっているので,ここでは肺動静脈瘻で統一します. 正常の肺の毛細血管の役割は圧調節だけでなく,ガス交換もあります (図6A).これは私たちが口や鼻から吸い込んだ酸素を血液中に取り込んで,代わりに二酸化炭素を血液中から回収しています.肺動静脈瘻があるとそこを流れる血液は毛細血管を通らないためガス交換が行われず,血液中の酸素量は少なくなってしまいます (図6B).そのため,普段は自覚症状がなくても運動をするとすぐに息切れが生じるようになります.息切れの程度は肺動静脈瘻の大きさや数によりますが,大きな肺動静脈瘻や多発性の肺動静脈瘻の患者さんでは血液中の酸素濃度 (血中酸素飽和度)が普段から低くなります. 肺の毛細血管には他にフィルターとしての機能もあります (図6A).肺動脈には全身の臓器を巡った血液が流れますが,その中には血の塊 (血栓)や細菌が入っていることがあります.肺の毛細血管はこれらを濾しとっており,これらが心臓から全身に飛んでいかないようにしています.肺動静脈瘻では正常の毛細血管がないためフィルターが機能せず,そのため血栓や細菌が肺を通り過ぎて心臓から全身の臓器に飛んでいってしまいます (これを奇異性塞栓症と言います).特に脳へ飛んでいくことが多く,血栓が飛んでいくと脳梗塞,細菌だと脳膿瘍を起こします (図6B).脳梗塞や脳膿瘍を発症すると適切な治療を行っても運動麻痺や言語障害などの神経症状が後遺症となる危険性があり,また大きな脳梗塞や脳膿瘍では生命に危険が及ぶこともあります. 図6A 図6B 図6A:正常の肺の毛細血管 正常の肺の毛細血管は血液中の酸素と二酸化炭素のガス交換を行うだけでなく,血液中にできた小さな血栓や血液中に入った細菌が心臓を介して全身に飛んでいかないようにするフィルターの役割もある. 図6B:肺動静脈瘻 肺動静脈瘻は正常の毛細血管を持たないためガス交換が行われず,またフィルターとしての機能も持たない.そのため小さな血栓や細菌が心臓を介して全身に飛んでいく危険性がある.脳へ飛んでいくと脳梗塞や脳膿瘍を起こす. 肺動静脈瘻の治療は外科手術もありますが,現在では血管内治療 (図6C)が第一選択です.息切れなどの呼吸症状を呈している患者さんはもちろんですが,無症状の患者さんでもある程度の大きさ以上の病変であれば治療をお勧めしています.肺動静脈瘻は出血することもありますが,実際には妊娠中を除いて非常に稀ですので,無症状の患者さんの治療目的は主に脳梗塞や脳膿瘍の予防になります.逆に妊娠可能な年齢の女性の場合には,出血を予防するために妊娠前に治療を受けることをお勧めします. 図6C 図6C:肺動静脈瘻に対する血管内治療 太ももの静脈から心臓を通して細いカテーテル (マイクロカテーテル)を病変まで誘導する. 静脈瘤から栄養動脈にかけてプラチナコイルを留置して,病変を消失させる. 肺動静脈瘻はオスラー病という遺伝性疾患に合併することが多いので,肺動静脈瘻の患者さんは必ずオスラー病かどうかの診察を受ける必要があります.詳しく見る -
 脳神経外科小児脳神経外科小児頭蓋内動静脈シャント疾患 (ガレン大静脈瘤,硬膜静脈洞奇形,乳幼児型硬膜動静脈瘻,脳動静脈瘻など)動静脈シャント疾患とは動脈が毛細血管を介さずに静脈につながってしまった血管奇形です.詳しくは動静脈シャント疾患とはを参照して下さい. 小児の頭蓋内動静脈シャント疾患は成人と比べると非常に稀であるためより専門性が高く,その診断・治療は経験豊富な施設で受ける必要があります.ガレン大静脈瘤,硬膜静脈洞奇形,乳幼児型硬膜動静脈瘻,脳動静脈瘻,脳動静脈奇形が含まれ,病変の部位や血管構築などはそれぞれで異なっていますが,その症状は種類に関係なく発症する時期によってほぼ共通しています.例えばお母さんのお腹の中にいる時期から新生児期 (生後28日まで)までは動静脈シャントの血流が心臓に負担をかけて心不全を呈します.新生児期以降から2歳までの乳幼児期は動静脈シャントの血流が正常の脳静脈の流れを邪魔することで頭位拡大や水頭症などを呈し,乳幼児期以降は成人と同様に頭痛,けいれん,神経症状などで発症します. 以下にそれぞれの疾患について解説します. 1. ガレン大静脈瘤 ガレン大静脈瘤は脳の中心にあるガレン大静脈という部位にできた動静脈シャント疾患です.子供がお母さんのお腹の中にいる時期にできるため,動静脈シャントの血流量が多い場合には産まれる前から心不全を呈することもあります.また出産時はそれほど問題なくても,産まれてから数日の間に心不全が悪化することもあります.逆にシャント血流量がそれほど多くない場合には,乳幼児期までに頭位拡大や水頭症で発症します. 治療は血管内治療で,動脈側から動静脈シャント部を閉塞させます.新生児期に発症するガレン大静脈瘤は血管構築が複雑なタイプ (図1A)で,そのため複数回の治療を要します.それに比べて乳幼児期に発症するものは血管構築がシンプルなタイプ (図1B)が多いので,1-2回の治療で完全閉塞が期待できます. 図1A 図1B 図1:ガレン大静脈瘤 (側面から見た図) 1A:血管構築が複雑なタイプ.多数の栄養動脈が静脈瘤の様々な箇所で動静脈シャントを形成している (☆).新生児期に心不全で発症することが多い. 1B:血管構築がシンプルなタイプ.動静脈シャント部 (☆)は1~数か所と少なく,乳幼児期に頭位拡大や水頭症で発症することが多い. ガレン大静脈瘤は基礎疾患として毛細血管奇形-動静脈奇形を伴っていることがあり,これは遺伝性疾患であるため両親への問診・診察も必要となります. 2. 硬膜静脈洞奇形 硬膜静脈洞奇形は子供がお母さんのお腹の中にいる時期に,後頭部の硬膜静脈洞 (静脈洞交会,横静脈洞)が異常拡張して動静脈シャントが形成されたものです (図2A, B).多数の栄養動脈が異常拡張した硬膜静脈洞の壁の様々な部位で動静脈シャントを形成していることが多く認められます.ガレン大静脈瘤と同様に産まれる前から産まれてから数日の間は心不全を呈し,その後の乳幼児期では頭位拡大や水頭症で発症します. 治療は血管内治療で,1-数回の治療を要します.多くの場合で動脈側からの治療が中心で,状況に応じて静脈側からの治療も行います. 図2A 図2B 図2A:後頭部の正常の硬膜静脈洞 (正面から見た図) 後頭部の硬膜静脈洞は静脈洞交会,横静脈洞,S状静脈洞などがある.頭頂部からくる上矢状洞が後頭部正中の静脈洞交会で左右の横静脈洞に分かれる.左右の横静脈洞はそれぞれS状静脈洞となり,そこから頚部の静脈へつながる. 図2B:硬膜静脈洞奇形 多数の栄養動脈が異常拡張した硬膜静脈洞の壁に様々な部位で動静脈シャントを形成している (☆). 3. 乳幼児型硬膜動静脈瘻 乳児型硬膜動静脈瘻は小児のどの年齢層でも認められますが,特に乳幼児期に多い硬膜動静脈瘻です.成人の硬膜動静脈瘻とは異なり多発性のことが多く,また経過で新たな硬膜動静脈瘻が形成されることがあることも特徴です.また病変周囲の硬膜静脈洞の閉塞を伴うことも多く,そのため動静脈シャントの異常血流が脳静脈へ逆流し,脳うっ血や脳出血を起こす危険性もあります.病態に関する詳細は成人の硬膜動静脈瘻もご参照ください. 治療は血管内治療で,動脈側と静脈側からを組み合わせて行います.血管内治療の方法は成人と大差ありませんが,成人の硬膜動静脈瘻とは異なり多発性であること,病変周囲の硬膜静脈洞の閉塞を伴うことが多いこと,また治療経過で新たな硬膜動静脈瘻が形成されることがあるなどから,治療の難易度は高く,ほとんどで複数回の治療を要します. 4. 脳動静脈瘻 脳動静脈瘻は脳動静脈奇形よりも太い動脈と静脈のレベルで動静脈シャントが形成されており,動静脈シャント部の静脈が拡張して静脈瘤となっていることが多いのが特徴です (図4A).新生児期は複雑な血管構築を呈することが多く,年齢が高くなるほど栄養動脈が1本であるシンプルな血管構築のものが多くなります.新生児期を含めて小児のどの年齢層でも認められますが,年齢が高くなるほど出血発症が多くなります. 図4A 図4A:脳動静脈瘻 太い栄養動脈が流出静脈に直接つながっている.動静脈シャント部 (☆)の静脈は拡張して静脈瘤となっていることが多い. 治療は表在性のものは外科手術も可能ですが,血管内治療が第一選択で,動脈側から動静脈シャント部を閉塞させます.閉塞させるのに使うものは液体塞栓物質 (図4B)とプラチナコイル (図4C)とがありますが,病変の血管構築に応じて使い分けます.シンプルな血管構築の場合は1回の治療で完全閉塞が期待できますが,複雑なものでは複数回の治療を要します. 図4B 図4C 図4B:脳動静脈瘻に対する血管内治療 (液体塞栓物質を用いるもの) 太ももから細いカテーテル (マイクロカテーテル)をできる限り栄養動脈の奥 (動静脈シャント部の近く)まで誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する. 図4C:脳動静脈瘻に対する血管内治療 (プラチナコイルを用いるもの) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで進め,最終的に動静脈シャント部を超えて静脈瘤内まで誘導する.そこから栄養動脈にかけてプラチナコイルを留置する. 脳動静脈瘻は基礎疾患として遺伝性疾患であるオスラー病や毛細血管奇形-動静脈奇形を伴っていることがあるため,両親への問診・診察も必要となります. 5. 脳動静脈奇形 脳動静脈奇形の多くは成人で発症し,小児の脳静脈奇形の割合は全体の20%以下です.小児でも新生児期や乳幼児期に発症することは稀で,ほとんどが3歳以降に発症します.成人よりも脳出血で発症することが多く,また病変 (ナイダス)が大きいことが多いのも特徴です. 治療に関しては成人と大きな違いはありませんので,成人の脳動静脈奇形を参照して下さい.詳しく見る
脳神経外科小児脳神経外科小児頭蓋内動静脈シャント疾患 (ガレン大静脈瘤,硬膜静脈洞奇形,乳幼児型硬膜動静脈瘻,脳動静脈瘻など)動静脈シャント疾患とは動脈が毛細血管を介さずに静脈につながってしまった血管奇形です.詳しくは動静脈シャント疾患とはを参照して下さい. 小児の頭蓋内動静脈シャント疾患は成人と比べると非常に稀であるためより専門性が高く,その診断・治療は経験豊富な施設で受ける必要があります.ガレン大静脈瘤,硬膜静脈洞奇形,乳幼児型硬膜動静脈瘻,脳動静脈瘻,脳動静脈奇形が含まれ,病変の部位や血管構築などはそれぞれで異なっていますが,その症状は種類に関係なく発症する時期によってほぼ共通しています.例えばお母さんのお腹の中にいる時期から新生児期 (生後28日まで)までは動静脈シャントの血流が心臓に負担をかけて心不全を呈します.新生児期以降から2歳までの乳幼児期は動静脈シャントの血流が正常の脳静脈の流れを邪魔することで頭位拡大や水頭症などを呈し,乳幼児期以降は成人と同様に頭痛,けいれん,神経症状などで発症します. 以下にそれぞれの疾患について解説します. 1. ガレン大静脈瘤 ガレン大静脈瘤は脳の中心にあるガレン大静脈という部位にできた動静脈シャント疾患です.子供がお母さんのお腹の中にいる時期にできるため,動静脈シャントの血流量が多い場合には産まれる前から心不全を呈することもあります.また出産時はそれほど問題なくても,産まれてから数日の間に心不全が悪化することもあります.逆にシャント血流量がそれほど多くない場合には,乳幼児期までに頭位拡大や水頭症で発症します. 治療は血管内治療で,動脈側から動静脈シャント部を閉塞させます.新生児期に発症するガレン大静脈瘤は血管構築が複雑なタイプ (図1A)で,そのため複数回の治療を要します.それに比べて乳幼児期に発症するものは血管構築がシンプルなタイプ (図1B)が多いので,1-2回の治療で完全閉塞が期待できます. 図1A 図1B 図1:ガレン大静脈瘤 (側面から見た図) 1A:血管構築が複雑なタイプ.多数の栄養動脈が静脈瘤の様々な箇所で動静脈シャントを形成している (☆).新生児期に心不全で発症することが多い. 1B:血管構築がシンプルなタイプ.動静脈シャント部 (☆)は1~数か所と少なく,乳幼児期に頭位拡大や水頭症で発症することが多い. ガレン大静脈瘤は基礎疾患として毛細血管奇形-動静脈奇形を伴っていることがあり,これは遺伝性疾患であるため両親への問診・診察も必要となります. 2. 硬膜静脈洞奇形 硬膜静脈洞奇形は子供がお母さんのお腹の中にいる時期に,後頭部の硬膜静脈洞 (静脈洞交会,横静脈洞)が異常拡張して動静脈シャントが形成されたものです (図2A, B).多数の栄養動脈が異常拡張した硬膜静脈洞の壁の様々な部位で動静脈シャントを形成していることが多く認められます.ガレン大静脈瘤と同様に産まれる前から産まれてから数日の間は心不全を呈し,その後の乳幼児期では頭位拡大や水頭症で発症します. 治療は血管内治療で,1-数回の治療を要します.多くの場合で動脈側からの治療が中心で,状況に応じて静脈側からの治療も行います. 図2A 図2B 図2A:後頭部の正常の硬膜静脈洞 (正面から見た図) 後頭部の硬膜静脈洞は静脈洞交会,横静脈洞,S状静脈洞などがある.頭頂部からくる上矢状洞が後頭部正中の静脈洞交会で左右の横静脈洞に分かれる.左右の横静脈洞はそれぞれS状静脈洞となり,そこから頚部の静脈へつながる. 図2B:硬膜静脈洞奇形 多数の栄養動脈が異常拡張した硬膜静脈洞の壁に様々な部位で動静脈シャントを形成している (☆). 3. 乳幼児型硬膜動静脈瘻 乳児型硬膜動静脈瘻は小児のどの年齢層でも認められますが,特に乳幼児期に多い硬膜動静脈瘻です.成人の硬膜動静脈瘻とは異なり多発性のことが多く,また経過で新たな硬膜動静脈瘻が形成されることがあることも特徴です.また病変周囲の硬膜静脈洞の閉塞を伴うことも多く,そのため動静脈シャントの異常血流が脳静脈へ逆流し,脳うっ血や脳出血を起こす危険性もあります.病態に関する詳細は成人の硬膜動静脈瘻もご参照ください. 治療は血管内治療で,動脈側と静脈側からを組み合わせて行います.血管内治療の方法は成人と大差ありませんが,成人の硬膜動静脈瘻とは異なり多発性であること,病変周囲の硬膜静脈洞の閉塞を伴うことが多いこと,また治療経過で新たな硬膜動静脈瘻が形成されることがあるなどから,治療の難易度は高く,ほとんどで複数回の治療を要します. 4. 脳動静脈瘻 脳動静脈瘻は脳動静脈奇形よりも太い動脈と静脈のレベルで動静脈シャントが形成されており,動静脈シャント部の静脈が拡張して静脈瘤となっていることが多いのが特徴です (図4A).新生児期は複雑な血管構築を呈することが多く,年齢が高くなるほど栄養動脈が1本であるシンプルな血管構築のものが多くなります.新生児期を含めて小児のどの年齢層でも認められますが,年齢が高くなるほど出血発症が多くなります. 図4A 図4A:脳動静脈瘻 太い栄養動脈が流出静脈に直接つながっている.動静脈シャント部 (☆)の静脈は拡張して静脈瘤となっていることが多い. 治療は表在性のものは外科手術も可能ですが,血管内治療が第一選択で,動脈側から動静脈シャント部を閉塞させます.閉塞させるのに使うものは液体塞栓物質 (図4B)とプラチナコイル (図4C)とがありますが,病変の血管構築に応じて使い分けます.シンプルな血管構築の場合は1回の治療で完全閉塞が期待できますが,複雑なものでは複数回の治療を要します. 図4B 図4C 図4B:脳動静脈瘻に対する血管内治療 (液体塞栓物質を用いるもの) 太ももから細いカテーテル (マイクロカテーテル)をできる限り栄養動脈の奥 (動静脈シャント部の近く)まで誘導し,そこから血管を閉塞させる液体 (液体塞栓物質)を注入する. 図4C:脳動静脈瘻に対する血管内治療 (プラチナコイルを用いるもの) 太ももから細いカテーテル (マイクロカテーテル)を栄養動脈まで進め,最終的に動静脈シャント部を超えて静脈瘤内まで誘導する.そこから栄養動脈にかけてプラチナコイルを留置する. 脳動静脈瘻は基礎疾患として遺伝性疾患であるオスラー病や毛細血管奇形-動静脈奇形を伴っていることがあるため,両親への問診・診察も必要となります. 5. 脳動静脈奇形 脳動静脈奇形の多くは成人で発症し,小児の脳静脈奇形の割合は全体の20%以下です.小児でも新生児期や乳幼児期に発症することは稀で,ほとんどが3歳以降に発症します.成人よりも脳出血で発症することが多く,また病変 (ナイダス)が大きいことが多いのも特徴です. 治療に関しては成人と大きな違いはありませんので,成人の脳動静脈奇形を参照して下さい.詳しく見る -
 脳神経外科覚醒下開頭頭蓋内腫瘍摘出術について覚醒下頭蓋内腫瘍摘出術 脳腫瘍の中には,脳そのものの中に発生するものがあります.このような腫瘍を摘出しようとする際には,脳に切開を加えたり,時には脳そのものを切除したりする必要が生じます.一方で,脳腫瘍の中には摘出度(どれぐらい腫瘍を摘出するか)がその後の再発しやすさに影響するものがあり,そのような場合にはできるだけ多くの腫瘍組織を摘出した方が良いということになります. このように,腫瘍を積極的に摘出することは,脳の機能を損傷するリスクを生じることと隣り合わせの状況となるので,脳の機能を温存しながらできるだけ積極的な腫瘍摘出を行うための方法として覚醒下頭蓋内腫瘍摘出術が発達してきました. この手術方法は,全身麻酔下に開頭を行い,腫瘍と周囲の脳組織が露出された後に麻酔を切って患者さんを覚醒状態とし,会話ができるような状況で,さまざまな高次脳機能検査,運動機能の評価をしながら腫瘍を摘出することにより,手術による神経症状の悪化を回避する治療方法です.当院では,覚醒下手術に習熟したチーム(脳神経外科,麻酔科,手術室看護師,言語聴覚士,理学療法士,臨床検査技師)により患者さんをしっかりとサポートします.積極的な腫瘍の摘出を行いながら,患者さんの神経症状(失語の有無、麻痺の有無)をその場で詳しく観察・評価し,同時に神経生理モニタリングでも神経機能をチェックし、良好な腫瘍の摘出を可能にしております. 覚醒下で手術を行っている際,患者さんの痛み,吐き気,暑さ寒さなどの負担が大きくなっていないかどうかを手術室看護師がチェックします.それぞれの患者さんに無理のない覚醒下手術を受けていただけるよう,それぞれの方にあわせた手術計画を事前に検討しています. 覚醒下頭蓋内腫瘍摘出術の流れ 実際の手術の流れを説明します. 左前頭葉の運動性言語野に発生した神経膠腫に対して言語機能を温存することを目的とした覚醒下手術を行う場合です. 術前 術前準備として,術前の患者さんの神経機能を言語聴覚士が評価します。失語症があるのかどうか含めて高次脳機能の検査を行います. 次に機能MRI(fMRI)を用いて脳の機能を画像化します.この方の場合には腫瘍の後方に言語機能が存在しているのではないかと思われました. 次に患者さんと手術の打ち合わせをします.手術中はどのような体勢でいるのか,実際にどのような事をして,失語症の有無を評価するのか(しりとりや、カードの物品呼称など),痛みや吐き気を感じたときにはどのようにすればよいか,などについて,詳しく説明を聞いて頂きます.手術室看護師は,自分が好きな音楽のCDなど持ち込んでもらったり,部屋の温度はどれくらいが良さそうか,腰や背中にクッションを入れておいた方がいいかどうか,などの聞き取りをさせて頂きます. 手術当日 手術当日,手術室に入室し,麻酔がかかる前に頭部の向きや身体の姿勢について,確認をとっておきます(図1). 次に静脈麻酔を用いて麻酔がかかった状態とし,口から人工呼吸のための器具を入れて全身麻酔の状態とします. 皮膚切開部分を消毒し,十分に局所麻酔を行い覚醒時に痛みを感じないように準備します. 全身麻酔の状態で手術を開始,皮膚や頭蓋骨を展開し,病変部が露出された状態にします. 次に麻酔の薬を中止し,患者さんを覚醒状態にします (図2). 麻酔科医師が痛みや吐き気などがないかどうかの確認をとり,患者さんの状態が安定しているかどうか評価します. 脳外科医師が,病変部の周囲の脳に対して電気刺激を加え,失語症状などがどの部位で生じるのかを言語聴覚士が判断していきます (図3). この患者さんでは,腫瘍の直上およびごく近い周囲の電気刺激では言語症状が認められず,腫瘍の後方の部分で失語症が生じることが分かりました. この結果をうけて,腫瘍を全摘出することが可能であると判断し,患者さんの神経症状を評価しながら,最終的には腫瘍を全摘出することができました (図4, 5). 術後 術後,言語機能は温存されました.一過性の記憶障害を認めましたが,徐々に改善しました.患者さんは術後2週間で自宅退院され現在は職場復帰をされています. 術前後のMRIで,言語野に存在していた腫瘍が全摘出されたことが確認されました (図6). この患者さんの,術後のヒアリングですが,「手術前,覚醒下手術に対する不安はありました,事前に手術の流れの説明は受けていましたが,やはり実感がわかないというか,想像ができないので心配でした.手術当日は,一回麻酔で寝た後に徐々に意識が戻ってきて,ああ手術なんだなと分かりました.痛みは思ったほど感じなかったです.たまに咳が出たり,口が渇いたりしましたが,リハビリの先生の指示もよく聞こえたので,自分なりに,指示通り手足を動かしたり会話をしたり,概ね問題なくできました.途中で一度頭がいたくなって,そのことを看護師さんに伝えました.痛み止めを注射してもらって楽になったと思います.手術そのもので,辛いことはなかったと思います.術後のリハビリもスムーズでしたのでよかったと思います.ただ仕事に戻ったときは,人の名前を思い出せなかったりということがあって,しばらく少し苦労しました.」 大阪市立総合医療センターでは... 大阪市立総合医療センターでは,覚醒下手術を安全・確実に受けて頂くため,脳神経外科,麻酔科,手術室看護師,言語聴覚士,作業療法士,臨床工学技士など様々な部門が協力し,患者さんを術前,術中,術後と一貫してしっかりとサポートする体制をとっています. 当院で治療を希望される方は,地域医療連携室から診察予約をとって頂き,担当医からの説明を受けていただけます. ※写真はすべて患者さんの許諾を得て使用しています.詳しく見る
脳神経外科覚醒下開頭頭蓋内腫瘍摘出術について覚醒下頭蓋内腫瘍摘出術 脳腫瘍の中には,脳そのものの中に発生するものがあります.このような腫瘍を摘出しようとする際には,脳に切開を加えたり,時には脳そのものを切除したりする必要が生じます.一方で,脳腫瘍の中には摘出度(どれぐらい腫瘍を摘出するか)がその後の再発しやすさに影響するものがあり,そのような場合にはできるだけ多くの腫瘍組織を摘出した方が良いということになります. このように,腫瘍を積極的に摘出することは,脳の機能を損傷するリスクを生じることと隣り合わせの状況となるので,脳の機能を温存しながらできるだけ積極的な腫瘍摘出を行うための方法として覚醒下頭蓋内腫瘍摘出術が発達してきました. この手術方法は,全身麻酔下に開頭を行い,腫瘍と周囲の脳組織が露出された後に麻酔を切って患者さんを覚醒状態とし,会話ができるような状況で,さまざまな高次脳機能検査,運動機能の評価をしながら腫瘍を摘出することにより,手術による神経症状の悪化を回避する治療方法です.当院では,覚醒下手術に習熟したチーム(脳神経外科,麻酔科,手術室看護師,言語聴覚士,理学療法士,臨床検査技師)により患者さんをしっかりとサポートします.積極的な腫瘍の摘出を行いながら,患者さんの神経症状(失語の有無、麻痺の有無)をその場で詳しく観察・評価し,同時に神経生理モニタリングでも神経機能をチェックし、良好な腫瘍の摘出を可能にしております. 覚醒下で手術を行っている際,患者さんの痛み,吐き気,暑さ寒さなどの負担が大きくなっていないかどうかを手術室看護師がチェックします.それぞれの患者さんに無理のない覚醒下手術を受けていただけるよう,それぞれの方にあわせた手術計画を事前に検討しています. 覚醒下頭蓋内腫瘍摘出術の流れ 実際の手術の流れを説明します. 左前頭葉の運動性言語野に発生した神経膠腫に対して言語機能を温存することを目的とした覚醒下手術を行う場合です. 術前 術前準備として,術前の患者さんの神経機能を言語聴覚士が評価します。失語症があるのかどうか含めて高次脳機能の検査を行います. 次に機能MRI(fMRI)を用いて脳の機能を画像化します.この方の場合には腫瘍の後方に言語機能が存在しているのではないかと思われました. 次に患者さんと手術の打ち合わせをします.手術中はどのような体勢でいるのか,実際にどのような事をして,失語症の有無を評価するのか(しりとりや、カードの物品呼称など),痛みや吐き気を感じたときにはどのようにすればよいか,などについて,詳しく説明を聞いて頂きます.手術室看護師は,自分が好きな音楽のCDなど持ち込んでもらったり,部屋の温度はどれくらいが良さそうか,腰や背中にクッションを入れておいた方がいいかどうか,などの聞き取りをさせて頂きます. 手術当日 手術当日,手術室に入室し,麻酔がかかる前に頭部の向きや身体の姿勢について,確認をとっておきます(図1). 次に静脈麻酔を用いて麻酔がかかった状態とし,口から人工呼吸のための器具を入れて全身麻酔の状態とします. 皮膚切開部分を消毒し,十分に局所麻酔を行い覚醒時に痛みを感じないように準備します. 全身麻酔の状態で手術を開始,皮膚や頭蓋骨を展開し,病変部が露出された状態にします. 次に麻酔の薬を中止し,患者さんを覚醒状態にします (図2). 麻酔科医師が痛みや吐き気などがないかどうかの確認をとり,患者さんの状態が安定しているかどうか評価します. 脳外科医師が,病変部の周囲の脳に対して電気刺激を加え,失語症状などがどの部位で生じるのかを言語聴覚士が判断していきます (図3). この患者さんでは,腫瘍の直上およびごく近い周囲の電気刺激では言語症状が認められず,腫瘍の後方の部分で失語症が生じることが分かりました. この結果をうけて,腫瘍を全摘出することが可能であると判断し,患者さんの神経症状を評価しながら,最終的には腫瘍を全摘出することができました (図4, 5). 術後 術後,言語機能は温存されました.一過性の記憶障害を認めましたが,徐々に改善しました.患者さんは術後2週間で自宅退院され現在は職場復帰をされています. 術前後のMRIで,言語野に存在していた腫瘍が全摘出されたことが確認されました (図6). この患者さんの,術後のヒアリングですが,「手術前,覚醒下手術に対する不安はありました,事前に手術の流れの説明は受けていましたが,やはり実感がわかないというか,想像ができないので心配でした.手術当日は,一回麻酔で寝た後に徐々に意識が戻ってきて,ああ手術なんだなと分かりました.痛みは思ったほど感じなかったです.たまに咳が出たり,口が渇いたりしましたが,リハビリの先生の指示もよく聞こえたので,自分なりに,指示通り手足を動かしたり会話をしたり,概ね問題なくできました.途中で一度頭がいたくなって,そのことを看護師さんに伝えました.痛み止めを注射してもらって楽になったと思います.手術そのもので,辛いことはなかったと思います.術後のリハビリもスムーズでしたのでよかったと思います.ただ仕事に戻ったときは,人の名前を思い出せなかったりということがあって,しばらく少し苦労しました.」 大阪市立総合医療センターでは... 大阪市立総合医療センターでは,覚醒下手術を安全・確実に受けて頂くため,脳神経外科,麻酔科,手術室看護師,言語聴覚士,作業療法士,臨床工学技士など様々な部門が協力し,患者さんを術前,術中,術後と一貫してしっかりとサポートする体制をとっています. 当院で治療を希望される方は,地域医療連携室から診察予約をとって頂き,担当医からの説明を受けていただけます. ※写真はすべて患者さんの許諾を得て使用しています.詳しく見る