消化器外科
科の特色
Instagramについて
消化器外科公式Instagramはこちら
消化器外科(消化管)では、食道から大腸までの消化管疾患を主に取り扱っておりますが、主に消化器がんに対する手術が多数を占めており、地域がん診療連携拠点病院*に指定されています。
消化器がんに対しては、消化器内科や腫瘍内科、放射線腫瘍科専門医も交えたCancer boardにて患者さん各々の状態に応じた個別化治療を検討し実践しています。また当院は、すべての領域において専門医が在籍しており、初期治療、再発時治療、緩和治療など患者さんの状態に応じた治療を専門医が行っています。
*地域がん診療連携拠点病院:がん診療の質の向上及び連携協力体制の構築に関し中心的な役割を担う国が指定する病院。
内視鏡手術(腹腔鏡下・胸腔鏡下手術)について
消化器の手術において、従来は20から30cmの大きな切開をおく開腹手術・開胸手術が標準で、当院でも進行度によってはこの方法で行っています。しかし近年はおなかを大きく切らず、小さな穴を開けてテレビカメラを差し込み、画面に映し出しながら手術をおこなう内視鏡手術(腹腔鏡下・胸腔鏡下手術)という方法が普及しております。この方法は開腹・開胸手術より多少時間がかかりますが、創が小さくて痛みが小さいということのみならず、出血が少ないことや、拡大視(大写しにできる)効果で精密な手術ができるというメリットがあります。
ただし内視鏡手術は開腹・開胸手術に比べ手術難度が高くなり、これらを行うには熟練を要します。がんの進行度や部位によっては必ずしも内視鏡手術が優れているというデータがないものもあります。当科では食道、胃、大腸の各分野において日本内視鏡外科学会が、内視鏡手術の指導医として承認した内視鏡外科技術認定医が6名在籍しており、これらの医師を中心に内視鏡手術を行っています。
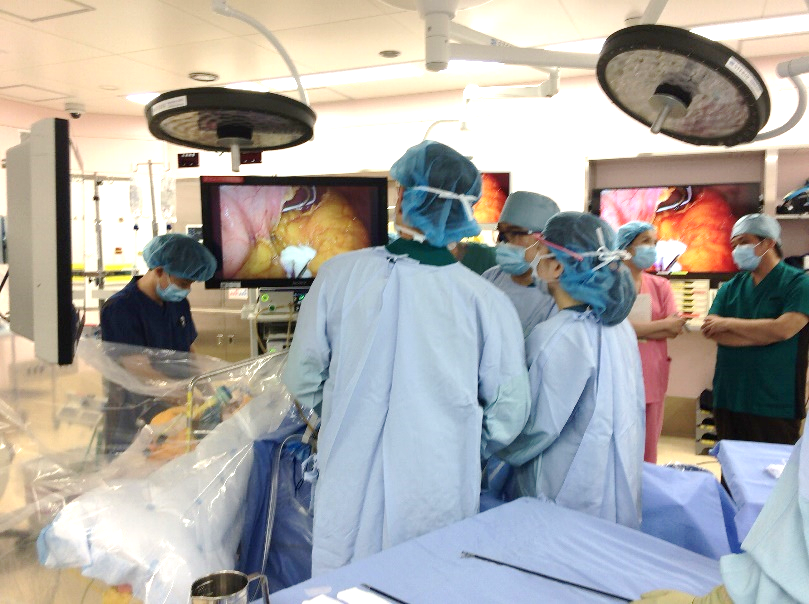
内視鏡手術の風景
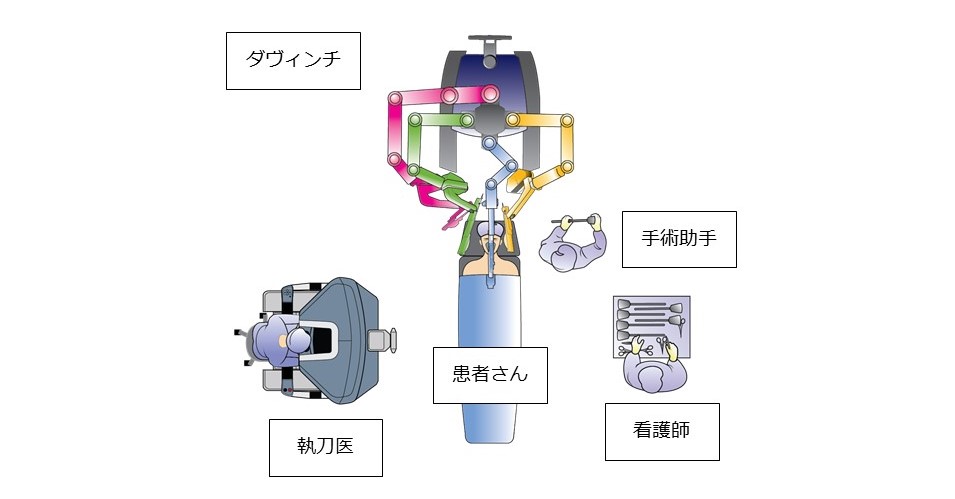
ロボット手術(ダヴィンチ手術)
2018年より胃癌、食道癌、直腸癌に対するロボット支援手術を保険診療で開始しています。ロボット手術は、関節のあるエンドリストを使用し3Dカメラから送られてくる高解像の画像を見ながら遠隔で手術操作を行います。従来の内視鏡手術より、直感的でストレスなく繊細な手術が可能となります。ロボット手術を保険診療で施行するには、施設基準、術者基準をクリアしなければなりませんが、当院ではそれらの条件をすべて満たしており、6名の術者が、すべての領域で、保険診療としてロボット手術を実施しています。2023年12月までに食道癌76例、胃癌275例、直腸癌254例にダヴィンチ手術を行いました。術後成績は良好で、国内外にその良好な成績を報告しています。
救急疾患、良性疾患
悪性疾患以外にも食道裂孔ヘルニア、炎症性腸疾患(潰瘍性大腸炎、クローン病)、急性虫垂炎、大腸憩室炎、腸閉塞、消化管穿孔、そけいヘルニアなどの手術が必要な良性疾患に対しても積極的に外科治療を行っています。特に緊急性が高い腹膜炎などの急性腹症は、救急部と連携し24時間オンコール体制の下、迅速で確実な手術を行っています。
高度肥満に対する減量手術
主な対象疾患
消化器外科では食道から肛門までの消化管(ただし十二指腸の一部に関しては肝胆膵外科が担当しています)に対する手術を専門的に行っています。特に多いのは「がん」に対する手術です。
がんの手術といっても早期がんから進行がんまでさまざまな病態があり、その進行度に応じて適切な治療をしています。当科では、臓器専門性を掲げ、上部消化管疾患(食道・胃)グループと、下部消化管(小腸・大腸)は、グループに分かれて治療を行っています。
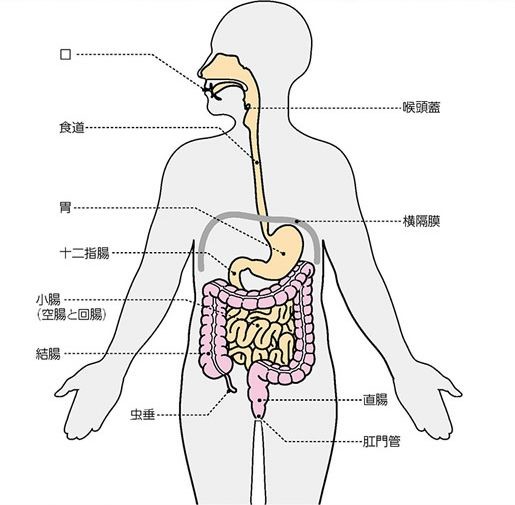
上部消化管疾患に対する手術
1)食道がんに対する手術
食道がんは消化管の中で手術が最も難しいがんと言われています。最近は、発生部位や進行度によっては内視鏡治療や化学放射線療法が第一選択の治療になることが増えてきましたが、依然、手術が治療の柱になっています。手術は、胸部の食道癌であっても、頚部、胸部、腹部のリンパ節に転移しやすいため、この3つの領域のリンパ節郭清と食道亜全摘を行い、胃を利用して消化管を作成し、頚部の食道と吻合します。手術難易度が高いため、食道外科学会が認定した専門医の指導のもとに、安全かつ根治性が高い手術を施行しています。当院には、食道外科専門医が2名在籍し、日本食道学会が認定する食道がん手術の認定施設の1つです。
また、食道がん手術は、頸部、胸部、腹部にメスが入りますので、術後の疼痛が問題となります。痛みを和らげるために、創が小さい胸腔鏡、腹腔鏡手術を積極的に導入しています。最近では、手術支援ロボット“ダヴィンチ”を使用した手術を行い、小さい創から繊細で、安全な手術を行っています。詳しくはこちらをご覧ください。手術後は、高度な術後管理が必要なため、集中治療センター(ICU)に入室し、集中治療の専門医が、術後管理を行います。当院では2018年度から、従来のICUスペース、ベッド数を増加させたスーパーICUが稼動しました。合併症が多い患者さんや、高齢で臓器予備能が低い患者さん、高度な侵襲を伴う術後の患者さんは、スーパーICUに入室し、全身状態が安定してから一般病棟へ移動します。
当院では、消化器内科・腫瘍内科・放射線腫瘍科・耳鼻いんこう科頭頸部外科・形成外科・呼吸器外科と協力し一人ひとりの病態に応じて適切な治療を行っています。この手術は術後の嚥下機能に影響を及ぼすため、リハビリテーション科・口腔外科との協力のもと術後早期の社会復帰をめざしています。当院は、JCOG(日本臨床腫瘍研究グループ)と呼ばれる標準治療の確立を目的とした研究を行うグループの関連施設の1つです。
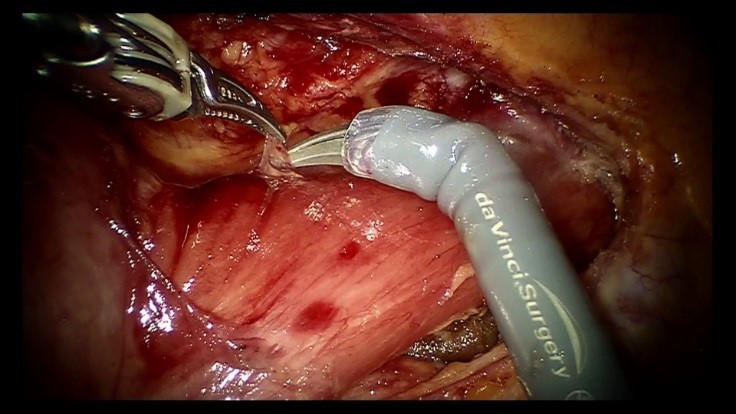
2)胃がんに対する手術
胃がんは日本人の罹患率がもっとも高いがんの一つです。早期がんであれば胃カメラによる治療(内視鏡下粘膜剥離術)で治療可能な場合もありますが、多くの場合は胃の一部もしくは全部とまわりのリンパ節を手術で切除する治療が選択されます。進行がんの場合は、手術前または後に抗がん剤治療を併用して治療効果を高めることを行っています。また、近年、患者さんの手術の負担を軽減してより安全で精度の高い手術を行うために、手術支援ロボット“ダヴィンチ”を使用しています。ダヴィンチを使用した胃切除術において、手術時の平均出血量は30mlで、平均入院期間は11日でした。当院でロボット手術を行う医師は、韓国の有名な施設で研修を行っており、安心して手術を受けていただくことができます。詳しくはこちらを参照してください。
日本胃癌学会の認定施設Aとして認定

近年、医療の急速な進歩により、胃癌治療は多様化、複雑化しています。消化器外科医・内視鏡医・腫瘍内科医・病理医など複数の診療科が関与し、診断・治療を進めていくことが求められます。
そこで、日本胃癌学会は適切な胃癌治療を提供できる施設を認定する制度を令和5年度から全国で始めました。当院は厳しい施設基準をクリアして、日本胃癌学会認定施設(A)に認定されました。
ダヴィンチ手術後1年の創部
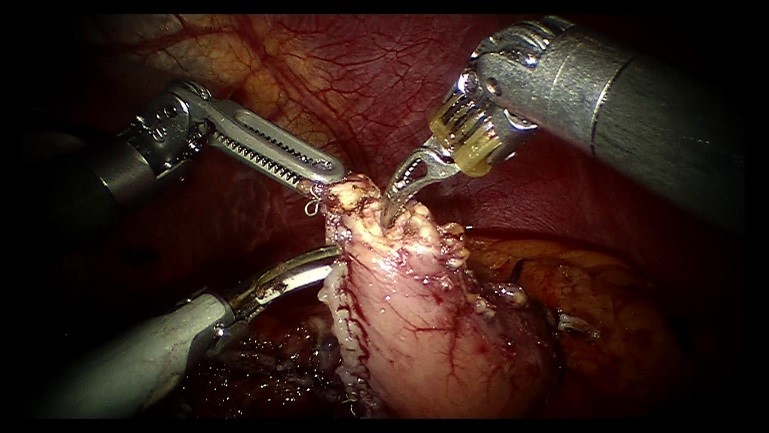
ダヴィンチ手術時のカメラ映像
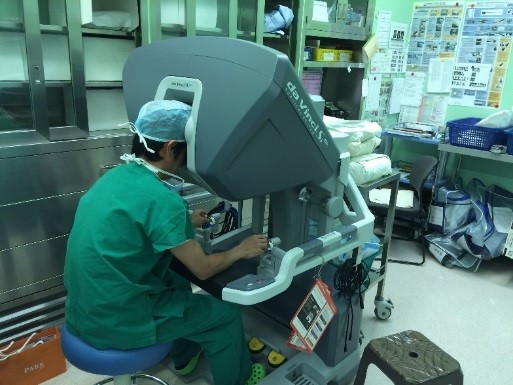
ダヴィンチ操作中の執刀医
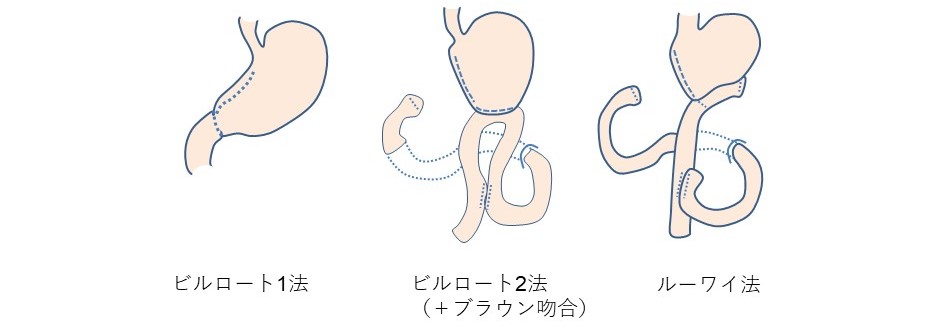
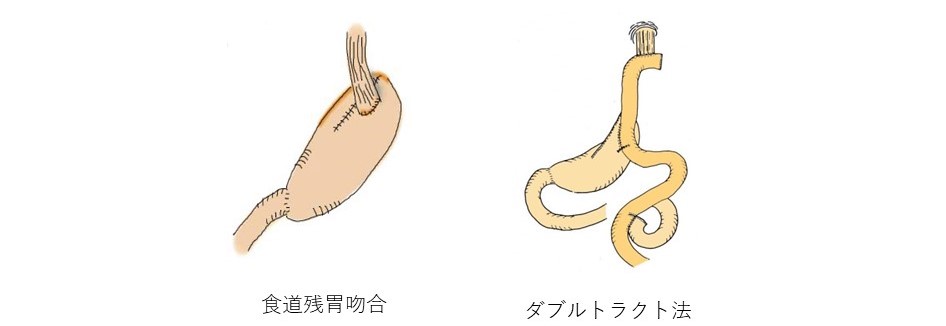
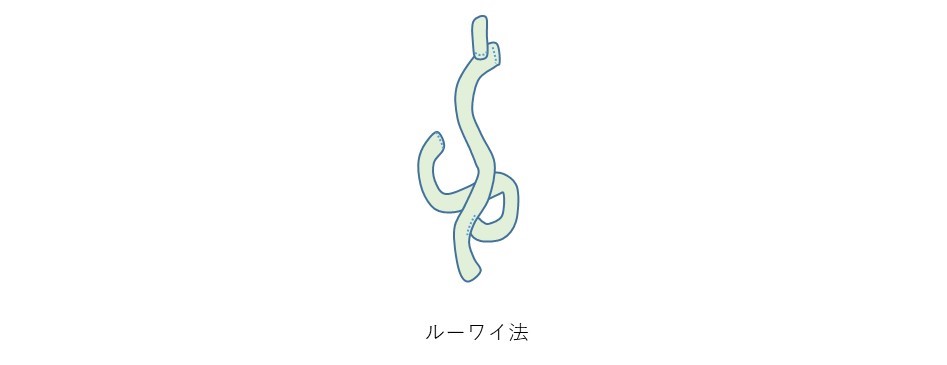
胃切除後再建法について
胃切除後は胃の機能の一部または全部が失われることになりますので、安全で後遺症をおこしにくい再建法を個々に応じて選択します。これらは開腹手術でも腹腔鏡手術(ロボット支援下を含む)でも同じです。
3)がん以外の疾患
食道や胃の粘膜下腫瘍(GISTなど)、食道裂孔ヘルニアなどについても積極的に腹腔鏡手術を取り入れて、治療を行っています。
下部消化管疾患に対する手術
下部消化管とは小腸および大腸をさします。 大腸はその部位によって、虫垂、盲腸、上行結腸、横行結腸、下行結腸、S状結腸、直腸S状部、上部直腸、下部直腸、肛門管に分かれます。手術症例では大腸がんが多数を占めています。
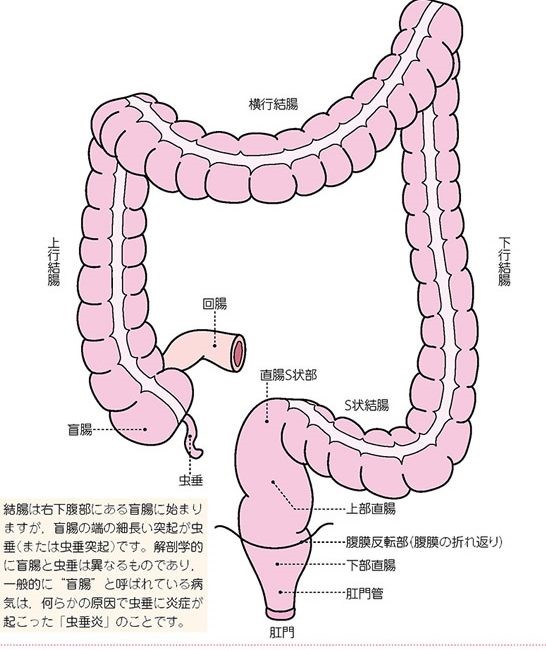
1)大腸がん
大腸がんも胃がんとならんで罹患率がもっとも高いがんの一つです。当院の大腸がんに対する年間手術症例数は約200例です。このうち約90%を腹腔鏡下大腸切除術で行っています。
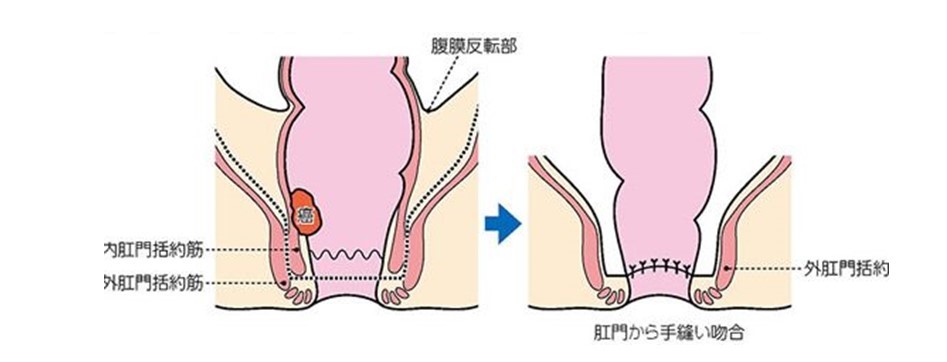
また、肛門に近い部位にできた直腸がんの場合、人工肛門になる可能性が高くなりますが、当科ではこのような症例に対して、内肛門括約筋切除術(ISR)を含めた肛門 温存手術を積極的に施行しております。ISRは「究極の肛門温存手術」と言われることもありますが、これまで永久人工肛門を造設せざるを得なかった直腸がんの患者さんが永久人工肛門を回避できるようになった優れた術式です。
この手術でも肛門温存が困難な場合、症例によっては手術前に抗癌剤治療や放射線療法を組み合わせた治療を行い、がんを縮小させることにより肛門温存できることもあります。
ただ、これらの手術後は排便回数増加や便失禁などの症状がでることもありますので、患者さんの年齢、術前の肛門機能、術後のライフスタイルなどを十分に考慮する必要があり、患者さんと相談して術式、治療方針を決めていくことが大事であると考えております。
内括約筋切除術(ISR)
進行がんの場合、術後に排尿障害や性機能障害などの後遺症が残ることがありますが、当院では腹腔鏡手術の利点である拡大視効果により、神経を可能な限り温存し、これらの機能を温存する手術につとめています。また、最近は、より安全で合併症の少ない手術を行うために手術支援ロボット“ダヴィンチ”を使用した直腸癌手術を積極的に行っています。直腸癌においては、狭い骨盤内で、関節を持ったエンドリスト(ダヴィンチの手)で手術が繊細に行えることで、骨盤神経への影響を最小限にして、腫瘍の完全切除が可能となります。従来の腹腔鏡手術より、術後の排尿障害、性機能障害を減少させることが期待されます。詳しくはこちらをご参照ください。
2)がん以外の疾患
下部消化管では難治性腸疾患であるクローン病、潰瘍性大腸炎などの炎症性腸疾患についても消化器内科の専門医と密に連携し、内科治療から手術までシームレスな治療を行っています。
その他、肛門疾患(痔核、痔ろうなど)、そけいヘルニアの手術も積極的に行っています。
救急疾患について
救命救急センター・初期急病診療部と連携し、消化管穿孔や腸閉そく、急性虫垂炎、外傷性腹膜炎などに対しても迅速に対応し、必要な場合は緊急手術も行っています。
肝胆膵外科では、肝臓、胆道(胆嚢、胆管)、膵臓、そして近接する十二指腸、脾臓にかかわる外科的疾患を診療しています。
肝胆膵外科での年間手術件数は約300件で、肝胆膵領域の癌に対する手術が多数を占めており、地域がん診療連携拠点病院に指定されています。また、高難度肝胆膵手術の実績があることから、日本肝胆膵外科学会 高度技能医修練施設の認定を受けています。
肝胆膵外科領域の癌は予後が厳しく、手術の難易度も高いとされていますが、当院では肝胆膵外科学会の高度技能指導医・専門医が計3名在籍し、高難度手術を安全に実施できる体制となっており、根治性と安全性を大切にして手術を行っています。
特に癌の治療は、消化器内科、肝臓内科、放射線科、腫瘍内科、緩和ケア科など多数の専門医と協力して行い、総合力を活かして、個々の患者さんにあった至適な治療を提供させて頂いております。
また、腹腔鏡手術などの低侵襲手術も積極的に行っており、より早期に社会復帰して頂けるよう努めています。
肝胆膵外科領域では悪性疾患以外にも多くの疾患を診療しています。代表的な疾患を下記に示していますので、ご参照ください。
| 肝臓 | 肝癌(原発性肝癌、転移性肝癌)、肝血管腫、その他の肝腫瘍、 肝内結石、肝膿瘍、肝嚢胞、肝移植対象疾患 |
|---|---|
| 胆道 | 胆嚢および胆管の癌、その他の腫瘍、胆道拡張症、胆管狭窄症、膵胆管合流異常症、胆石(胆嚢結石、総胆管結石)、胆管炎、胆嚢炎 |
| 十二指腸 | 十二指腸乳頭部癌、十二指腸癌、その他の腫瘍 |
| 膵臓 | 膵癌、IPMN(膵管内乳頭粘液性腫瘍)、MCN(粘液性嚢胞腫瘍)、膵神経内分泌腫瘍、SPN(充実性偽乳頭状腫瘍)、その他の膵腫瘍 |
| 脾臓 | 脾腫瘍、特発性門脈圧亢進症、脾機能亢進症、脾臓摘出の必要な疾患(血液疾患、肝硬変) |
基本方針
- 病院の基本理念に則り、質の高い、安全でheartfulな医療を提供します
- 高い知識・技能を持つ医療人を教育・育成します
- High volume centerとしての社会への貢献を図ります
行動目標
- 全人的医療の実践
- 医療事故ゼロ
- 術後合併症発現の軽減
- 在院日数の短縮
- 高度医療技術の実施
- 癌拠点病院としての責務の遂行
- 麻酔科、消化器内科、肝臓内科、放射線科、臨床腫瘍科、緩和医療科、病理部、栄養部など他職種との密接な連携

