人工関節センター
ごあいさつ
「人工関節センター」を開設することとなりました。
人工関節置換術は、変形性関節症や関節リウマチの患者さんに対して痛みをとり日常生活を元気に過ごせるようになる治療手段として広まってきており、全国で年間約20万例の手術が施行されています。
人工関節置換術においては、手術自体を的確に施行することだけでなく、周術期の全身管理や早期のリハビリテーションが不可欠です。また、ゆるみ・感染・脱臼やインプラント周囲骨折などの合併症を生じた場合に迅速に対処できる体制も必要です。「人工関節センター」設立の目的は、このような関連各部署の連携を強化し、より優れた臨床成績を挙げることにほかなりません。
人工関節センターは多くの病院で開設されていますが、ほとんどが整形外科単科の病院であり、患者さんの種々の合併症に対して必ずしも対応できないことがあるようです。その点、当院は計57診療科を有する総合病院ですので、循環器内科や糖尿病内科、神経内科をはじめ、どのような疾患に対しても専門的な治療が可能で、安心して手術を受けることができます。術後のリハビリテーションについても手術当日から看護師や理学療法士が介入することによって自力側臥位を可能とするなど早期の機能回復を図っています。また、リハビリテーションが予定通り進まない際の転院先の調整や退院後の生活支援については、専門のMSW(=メディカルソーシャルワーカー)が相談に乗り、適切に対処します。もちろん、人工関節だけでなく、股関節周囲の骨切り術(寛骨臼回転骨切り術、キアリ骨盤骨切り術、大腿骨頭回転骨切り術等)や膝関節周囲骨切り術(高位脛骨骨切り術、大腿骨遠位骨切り術等)も必要に応じて、これまでと同様に施行します。
整形外科部長 松浦 正典
対象患者
股関節疾患
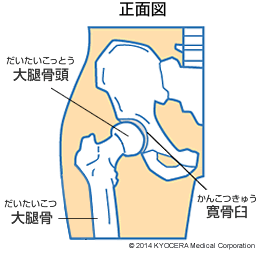
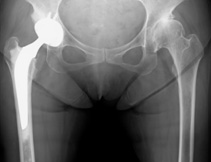
股関節は、脚の付け根の関節で、大腿骨(大腿骨頭)が骨盤の受け皿(寛骨臼=臼蓋とも言います)にはまり込んでいます。股関節は立ち上がったり、歩行したりする際に体を支える役割をしており、歩行時には体重の約3倍の重さがかかると言われています。
関節の骨は軟骨でおおわれており、臼蓋との動きを滑らかにしています。この軟骨がすり減ることにより、骨変形が生じ痛みや動きの制限が出現します。その原因に、変形性股関節症、大腿骨頭壊死症、関節リウマチなどがあります。
変形性股関節症
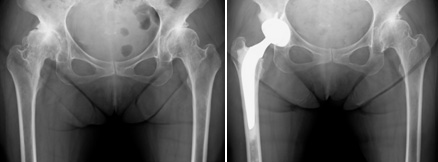
股関節の代表的な疾患で、子どものころの先天性股関節脱臼や、股関節が浅い臼蓋形成不全症などが原因でおこります。
股関節の軟骨がすり減り、骨が変形することにより、痛みが出たり、関節の動きが制限されたり、脚が短くなったりするため、歩行が障害されます。痛みが強く歩行障害がある場合は手術(人工股関節置換術や骨切り術)が必要となります。
大腿骨頭壊死症
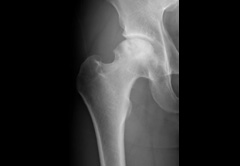
大腿骨の骨頭部分の血流が悪くなり、骨が壊死してしまう病気です。ステロイド剤の内服やアルコール多飲に関係していると言われています。
骨壊死の範囲大きい場合には、手術(人工股関節置換術や骨切り術)が必要となります。
関節リウマチ
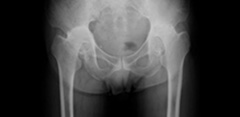
体のさまざまな関節が痛くなり、変形する病気で免疫が関係していると言われています。
股関節も変形することがあり、変形性股関節症とちがい軟骨が全体的になくなり、場合によっては、臼蓋の壁を突き破ることがあります(臼底突出症)。
股関節疾患の治療
股関節の治療としては、大きく分けて、保存治療と手術治療があります。
保存治療には、運動療法(筋力トレーニング、水中運動、肥満解消等)、薬物療法(外用薬、鎮痛剤等)、装具療法(杖、補高用足底板等)などがあります。
手術治療には、骨切り術(骨盤や大腿骨の骨切りをして関節の適合性を良くします)、人工股関節置換術(変形した骨を取り除いて、人工関節に入れ替えます)があります。
キアリ骨盤骨切り術・寛骨臼回転骨切り術
比較的年齢が若く、関節軟骨が残っていて寛骨臼の被りが浅い場合、積極的に骨切り術をおこなっています。
関節の適合性をよくすることが目的として、キアリ骨盤骨切り術、寛骨臼回転骨切り術などを施行しています。
大腿骨頭回転骨切り術
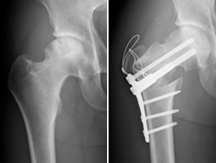
大腿骨頭壊死症の患者で変形が少ない場合、大腿骨頭回転骨切り術を施行しています。
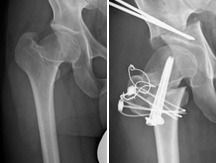
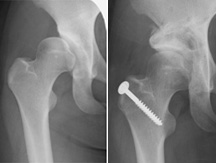
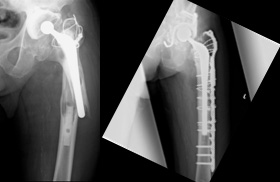
人工股関節置換術
当科では、人工股関節置換術(Total Hip Arthroplasty, THA)を積極的におこなっており、従来(20cm)に比べてより小さな切開(8~10cm)で手術を行う低侵襲手術法(Minimally Invasive Surgery, MIS)を取り入れています(MIS-THA)。
この手術では、単に皮膚切開が短いだけではなく、筋肉を切離せずに手術する前方アプローチ(Direct Anterior Approach, DAA)によるTHA(DAA-THA)や、筋肉を一部だけ切離する前側方アプローチによるTHAを行っており、術後の回復も早く入院期間も3週間程度と短くなり日常生活や仕事に早く復帰することができます(股関節の変形が高度の症例には行わないこともあります)。
近年増加している再置換術においては、骨欠損への対策として院内骨バンクがあり、日本整形外科学会の定める滅菌方法に従い同種骨移植を併用して人工股関節再置換術を施行しています。
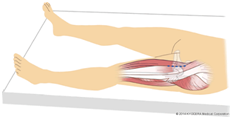
膝関節疾患
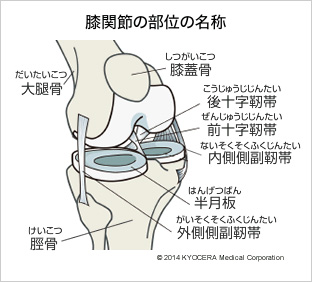
膝関節は、大腿骨、脛骨、膝蓋骨から成り立っていて、前十字靭帯、後十字靭帯、内側側副靭帯、外側側副靭帯の4つの靭帯で動きを制御しています。 それぞれの骨の表面は、関節軟骨でおおわれており、関節を動かす際や体重がかかるときにクッションの役割をしています。 さまざまな理由で、年齢とともに、軟骨が擦り減り、痛みやこわばりが出現し、動きが悪くなったりします。 その原因に、変形性膝関節症、関節リウマチ、骨壊死などがあります。また、膝関節はスポーツなどのけがでよくある半月板損傷、靭帯損傷も痛みをだす原因です。
変形性膝関節症
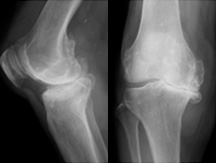
膝関節の軟骨がすり減ることにより、関節炎や変形を生じ、痛みや可動域制限をきたす病気です。
中高年の女性に多く、国内で約1,000万人の患者がいると言われています。
主な症状としては、立ち上がる時や階段を降りる時の痛み、正座できなくなる・痛い、膝が腫れる・水がたまるなどの症状があります。
痛みが強く歩行障害がある場合は手術(関節鏡視下手術・骨切り術・人工膝関節置換術)が必要となります。
関節リウマチ
体のさまざまな関節が痛くなり、変形する病気で免疫が関係していると言われています。
膝関節の変形はよくおこり、変形性股関節症とちがい軟骨が全体的になくなり、靭帯が切れ不安定になることが多く、その場合歩行困難となります。症状に応じて手術(滑膜切除術、人工膝関節置換術など)が必要となることがあります。
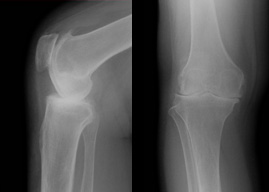
特発性骨壊死
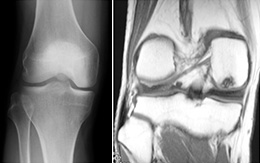
壊死とはいいますが「壊死したような変化が見られる」という意味であって、本当に壊死なのか微細な骨折を起こしているだけなのか諸説がある病気です。
そのため、最近では、「骨壊死様病変」ともいわれます。
50歳以上の中高年に多く、疼痛が強く(特に夜間痛)、膝関節に水がたまることが多い疾患です。初期はXpでは異常がなくMRIでしか診断できなこともあります。
時には、歩行できないほどの疼痛があり、骨が徐々につぶされていくことがあります。疼痛が持続する場合、手術(人工単顆置換術・人工膝関節置換術、若ければ骨切り術+骨軟骨移植術)が必要となることがあります。
膝関節疾患の治療
膝関節の治療としては、大きく分けて、保存治療と手術治療があります。
保存治療には、運動療法、温熱療法、薬物療法、装具療法などがありますが、当科では行っておりません。
手術治療には、骨切り術(脛骨を骨切りしてO脚を治し、関節の適合性を良くします)、人工膝関節置換術(変形した骨を取り除いて、人工関節に入れ替えます)があります。
高位脛骨骨切り術
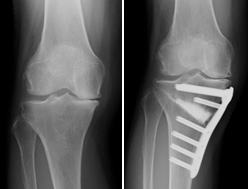
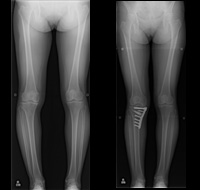
若い患者さんで、内側の軟骨だけが傷んでいる場合高位脛骨骨切り術という方法があります。 脛骨を関節に近い部分で切って角度を変え、内側にかかる体重を外側に分散させる手術です。 自分の関節を残しながら可動域(かどういき:関節を動かすことのできる角度)が確保されます。 正座ができることも多く、労働者やスポーツをする患者さんにも適しています。施設によっては高齢の患者さんに対して施行されることもありますが、当院では若い患者さんを対象としています。
単顆人工膝関節置換術
人工膝関節置換術には膝関節全部を人工の物に置換する人工膝関節全置換術と、悪いところを部分的に置換する単顆人工膝関節置換術があります。
内側や外側だけに限局している変形性膝関節症や特発性骨壊死が治療対象となります。
単顆人工膝関節置換術なら出血量が少なくて手術時間も短いので、体力の負担が軽減されるので高齢者に適しています。
人工膝関節置換術
変形・疼痛の強い変形性膝関節症等の方に、人工膝関節全置換術を適応しています。
ナビゲーションシステムを導入していて早く正確な手術をめざしており、比較的元気な患者さんに対しては、両側同時に手術を施行しています。
治療に難渋する高度変形を伴う変形性膝関節症に対しても、骨切り術を併用した一期的TKAを施行しています。
外傷後や人工膝関節置換術後のゆるみ等も積極的に対応しています。
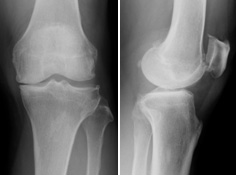
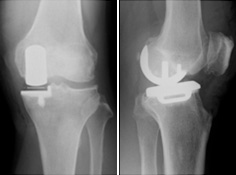
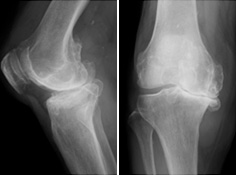
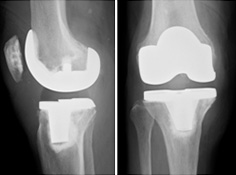
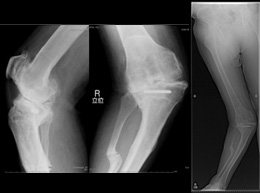
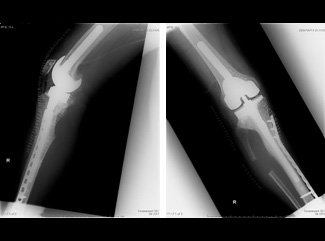
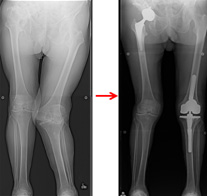
股関節・膝関節両方の高度変形症例に対する手術も積極的に施行しています。
今後も一般病院で対応が困難な症例に対しても、より高いレベルで治療のできる人工関節センターを目指していくつもりです。
治療の流れ
1.外来受診
股関節・膝関節に痛みがあり、日常生活に困っておられる場合、疾患や手術の内容についてもう少し知りたいと思っておられる場合、地域医療機関で手術を勧められた場合、地域医療連絡室を通して、予約をとっていただいて受診していただくこととなります。人工関節を専門としている整形外科医師が診察し、手術の適応を決定いたします。この際、まだ保存的治療(リハビリや薬物治療)が適応との判断をした場合、地域医療機関へ逆紹介させていただくこともあります。
2.手術決定
手術が決定したら、健康を保つよう心がけましょう。
歯科治療:むし歯がある患者さんは、前もって治療しておきましょう。
むし歯から細菌が侵入し、人工関節に感染してしまう可能性があります。
禁煙:喫煙により創傷の治癒が妨げられることがあるので、出来る限り禁煙することをお勧めします。
そのほか、もともとのご病気がある場合、前もって相談してください。
3.入院前検査
手術予定の1か月前位に全身の状態を検査します。ほかの病気が隠れていないかどうか、麻酔や手術に耐えられるかどうかを判断することとなります。もし、検査で異常が見つかった場合、院内の専門科を紹介し必要な場合は検査・治療してから手術することとなります。
4.麻酔科受診察・PFM(Patient Flow Management)・自己血貯血(股関節の場合)
入院前検査ののち、外来で麻酔科医による診察を受けていただきます(ここでも全身の状態をチェックしていただきます)。PFMという専門のスタッフによる問診の外来受診もしていただき、入院前・入院中・入院後の状況等まで、治療計画を立てます。股関節手術の場合、手術中にある程度の出血が見込まれますので、貧血がない場合前もって、ご自身の血を貯めさせていただく自己血貯血を行います(初回手術の場合400mlほど、再置換術は変形の高度な手術の場合800ml貯血となります)
5.入院~手術
術予定日の前日に入院していただきます。内服薬の調整が必要な場合、前もって数日前に入院していただくこともあります。術前日には、入浴・シャワーで全身を清潔にしていただきます。
6.手術当日
手術着に着替えていただいて待機したのちに、手術室へ移動していただきます。
午後からの手術の場合、午前中から点滴をさせていただきます。
術後は、手術室で全身状態が回復されたことを確認してから病棟に戻ってこられます。点滴は持続で行い、尿道には管(カテーテル)が入った状態となります。帰室後3時間以降内臓が動いたことを確認後飲水や可能な場合食事を再開していただきます。お元気な方は、術当日からスタッフの介助下に横を向いてもらったり身体を起こすことも可能です。
7.手術翌日
理学療法士・看護師の介助の元、離床していただきます。可能な場合、立位訓練も開始します。
8.手術2日~2週後
理学療法士の指導に従って、リハビリ(関節可動域訓練・歩行訓練)していただきます。
9.退院
創が治癒し、階段練習が終わり1本杖歩行が可能となった段階で退院となります。おおよそ術後2~3週での退院がメドですが、回復の遅い患者さんの場合、専門のMSW(=メディカルソーシャルワーカー)との相談で、リハビリ病院へ転院していただくこともあります。
10.外来受診
退院後1か月で初回受診していただき、術後1年以内は3回程度、その後年1~2回の定期受診を受けていただきます。人工関節は、合併症の有無など術後の経過を見ることも重要ですので、ぜひとも定期受診をお願いいたします。
人工関節センターへの受診・お問い合わせ
下記の人工関節外来(関節外科)で診察予約を受け付けております。
受診をご希望の方は紹介状(診療情報提供書)をご用意の上、地域医療連携室でご予約ください。
| 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|
| 整形外科 人工関節外来 【完全予約制】 |
午前 | 松浦 | 松井 | 松浦 松井 |
||
| 午後 | 松浦 | 松井 | 松浦 松井 |
|||
スタッフ紹介
| 氏名 | 役職 | 学歴・認定資格 |
|---|---|---|
|
松浦 正典 |
人工関節センター 整形外科部長 |
|
 松井 嘉男 松井 嘉男 |
整形外科副部長 |
|
人工関節にかかわるスタッフ


