その他の検査治療案内
検査・治療
心臓カテーテル検査
心臓カテーテル検査は、手首や肘または足の付け根の動脈や静脈から管(カテーテル)を挿入し、心臓を養っている冠動脈を造影したり、心臓内の圧や酸素量の測定などを行う検査です。当院では年間約1500件の検査を毎日行っております。
冠動脈造影は、動脈から挿入したカテーテルの先端を冠動脈の入り口へ誘導し、手元から造影剤をカテーテル内に注入しながら、連続的にX線撮影を行います。造影剤を流すことで、動脈硬化によって冠動脈の狭窄している部分を見つけることができます。この検査で異常が見つかった場合は、薬による治療を行うのか、ステントを用いる冠動脈形成術を行うのか、冠動脈と大動脈のバイパス手術を行うのかを決定することができます。
左室造影はカテーテルを大動脈から逆行性に左心室内に進め、左心室の圧を測定したのち、造影剤を注入してX線撮影を行います。右心カテーテル検査では、先端に風船がついた特殊なカテーテルを用いて、静脈から挿入したカテーテルを右心房から肺動脈まで運びます。この間それぞれの場所で圧を測定することにより、心不全の程度の診断などを行うことができます。また先天性の心臓病の方に対して、血液中の酸素量を調べることにより、病気の重症度を診断することができます。当院では、その他、大動脈の狭窄や大動脈瘤の程度を検索する目的で行う大動脈造影や末梢血管の閉塞性動脈硬化症の精査目的で末梢動脈造影も行っています。
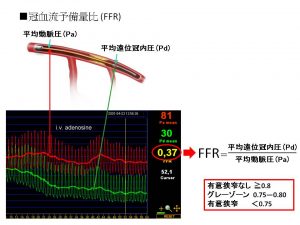
近年、冠動脈内に狭窄病変があるとき、狭窄病変によってどのくらい血流が阻害されているかを推測する指標として、冠血流予備量比 (FFR)を使用しています。FFRとは労作時に近い冠動脈血流を作り、その時の狭窄の前後での圧を測定し、その狭窄が狭心症に関与するかどうか判断する方法です。FFRは、通常心臓カテーテル検査に続いて行い、冠動脈拡張剤(ATP: アデノシン)を点滴投与しながら、プレッシャーワイヤーという装置を冠動脈に挿入して測定します。
カテーテル治療
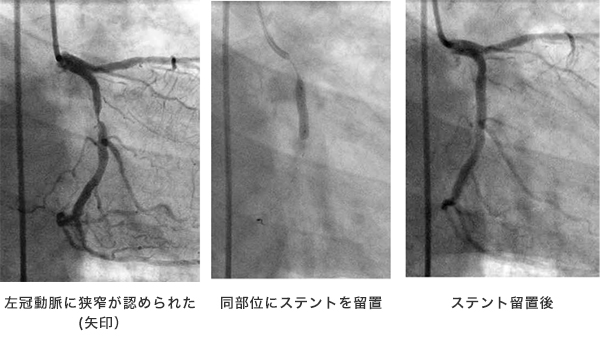
カテーテル治療とは、冠動脈や下肢動脈の細くなったり、閉塞している部位を広げる治療です。治療には主に、バルーンによる拡張、ステント留置術、ロータブレータ治療、血栓吸引治療などがあります。当院では年間約400件の心臓カテーテル治療を行っております。
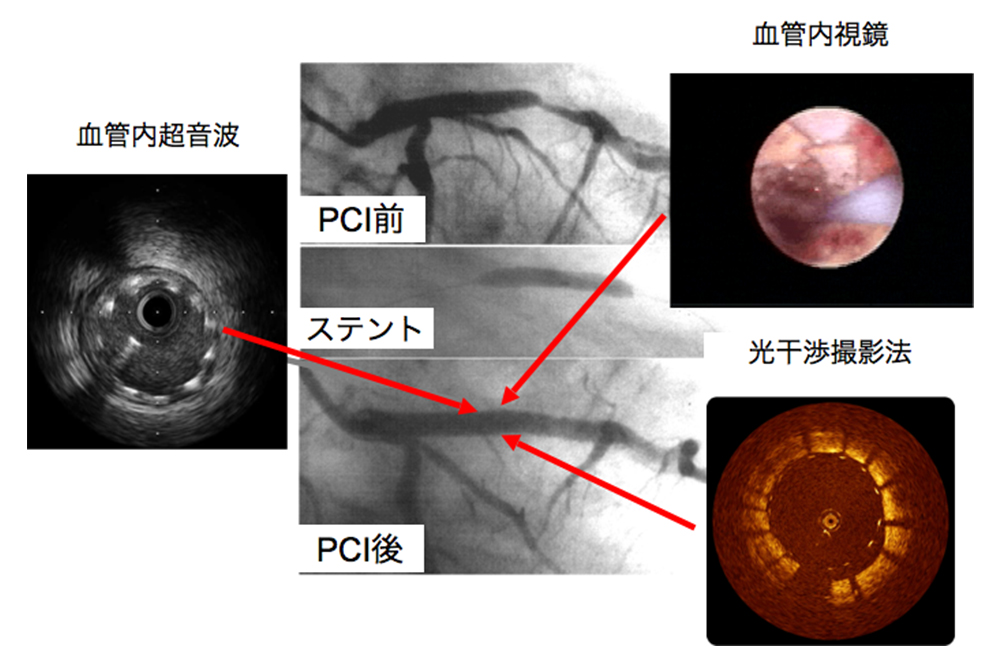
具体的には、まず狭窄のある病変部位にガイドワイヤーという先端の柔らかい針金を通過させ、そのワイヤーに沿って風船つきのカテーテルを病変部分まで挿入します。病変部位で風船を膨らますことにより、病変部位が拡張できます。さらにより確実に拡張するために金属を網目状に加工したステントという器具を用いることが多くなっています。ステントは、さらに、最近ではステントに抗がん剤や免疫抑制剤を塗った薬剤溶出性ステントを使用することもあります。病変部位の石灰化が強い場合、バルーンやステントでは拡張しにくく、ロータブレーターと呼ばれるダイヤモンドチップが先端に付着したドリルを高速で回転させ、硬い病変部位を削り取る治療もあります。急性心筋梗塞のように血管内に血栓が多い場合には、特殊なカテーテルを用いて血栓を吸い取る、血栓吸引療法を行います。また、治療器具の選択や治療効果の判定のために血管内超音波、血管内視鏡、光干渉断層法を併用したり、センサー付きガイドワイヤーを用いて冠動脈血流速や冠動脈内圧の測定などを積極的に行っています。
ステントを留置した部位の血管内超音波と光干渉断層法で観察した画像
下肢カテーテル治療
◆PAD (Peripheral Artery Disease) とは、下肢や上肢・鎖骨下動脈などの末梢動脈疾患すべてを包括する疾患概念で、閉塞性動脈硬化症(ASO)や閉塞性血栓性血管炎(TAO、Buerger病)・血管炎など多彩な原因疾患を含んでいますが、PADの大部分がASOであるため、PAD≒ASOとして扱われています。
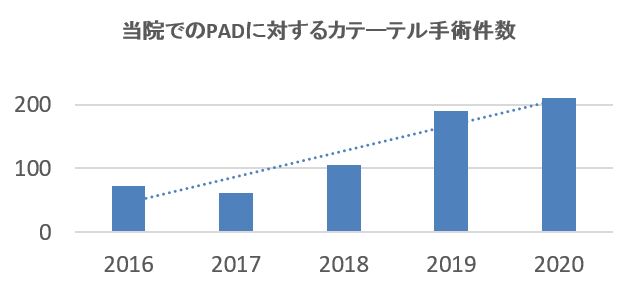
◆急速な高齢化社会を背景にPAD患者さんが増加しています。以前から当院循環器内科では心臓血管外科と密に協力してPADを治療してきましたが、より専門的な診療を行うためにPAD専門外来を開設し、地域の先生方から多くのご紹介をいただき当院でも患者様が急増しております。
◆対象は、症候性・無症候性を問わず全てのPAD患者さんです。
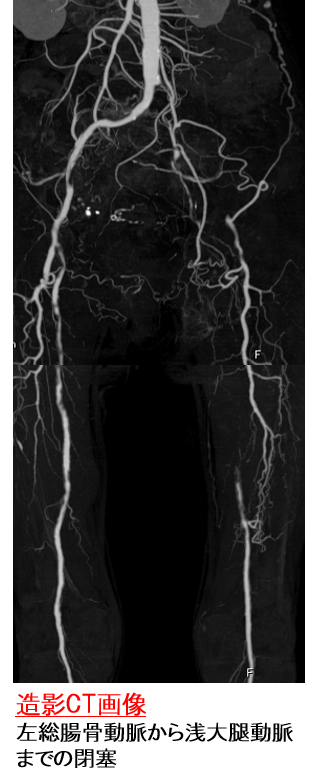
◆当院で実施できるPAD診療は、カテーテル手術やバイパス手術などの血行再建はもちろんですが、血行再建の適応があるかどうかの判断も行います。カテーテル治療の適応となる潰瘍や壊疽などがある場合は、他科医師や地域医療機関と協力して治療を行います。
◆近年、PADに対するカテーテル手術は飛躍的に進歩しており、超高齢者に対する血行再建も短期間の入院で安全に実施することができますので、どのような患者さんであってもお気軽にご紹介ください。
経皮的中隔心筋焼灼術 (PTSMA)
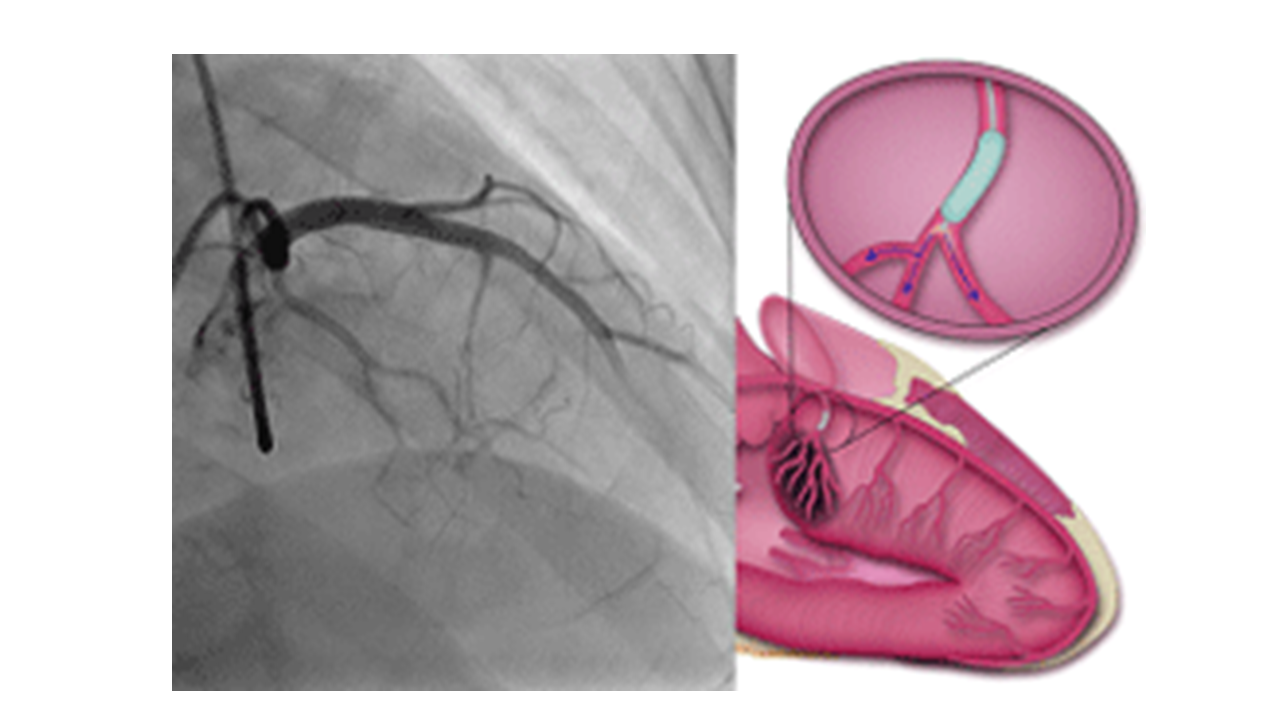
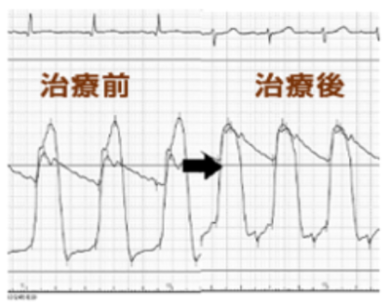
原発性の心室肥大をきたす肥大型心筋症のなかでも、一般に、左室内圧較差が30mmHg以上残存する閉塞性肥大型心筋症では、その予後は不良とされています。無症状の場合もありますが、多くは心臓に関連する症状を有しており、労作時の息切れ、胸痛、呼吸困難、動悸、眼前暗黒感、失神などが挙げられます。症状がある場合は治療が必要となり、突然死の原因となるため慎重な経過観察が必要です。しかし、十分な薬物療法下にもかかわらず、左室内圧較差が残存し、息切れなどの心不全症状をきたす症例も少なくなく、その場合には、非薬物治療である外科的中隔心筋切除術やペースメーカ植込み術、経皮的中隔心筋焼灼術 (PTSMA)を検討します。カテーテル治療であるPTSMAは1990年代にはじまり、手法が次第に確立されるともに、その成績は向上するようになり、いまでは外科治療と同様に第一選択として考えられるようになりました。侵襲が少なく、高齢者や併存疾患の多い症例などでは非常に良い適応と考えられています。PTSMAはおもに左室流出路閉塞型のHOCMを対象とし、肥大心筋を栄養している中隔枝にバルーンカテーテルを通して選択的に高濃度エタノールを注入し (図 1)、心筋に凝固壊死を起こすことで左室流出路狭窄を解除し、圧較差が改善します (図 2)。
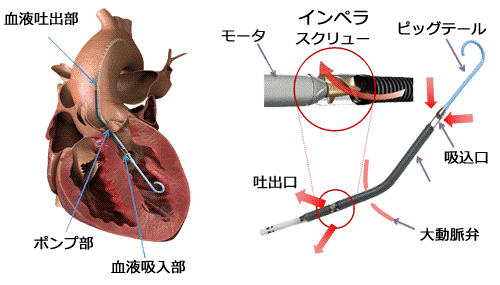
インペラ (IMPELLA) 補助循環用ポンプカテーテル
インペラ(IMPELLA)は、非常に小型のポンプをカテーテルで左心室の中に入れることで、循環補助が可能となる新しい機械です(上段)。 2004年からヨーロッパで、2008年からアメリカで承認を得て販売が開始され、既にヨーロッパ・アメリカでは広く普及しており、日本でも2017年9月から導入開始され、すでに142施設が実施施設として認定されています。これまでの循環補助デバイスの問題点が改善され、重症の急性心筋梗塞、重症心不全の急性増悪、劇症型心筋炎を含む様々な心臓病の治療成績が改善する可能性があります。
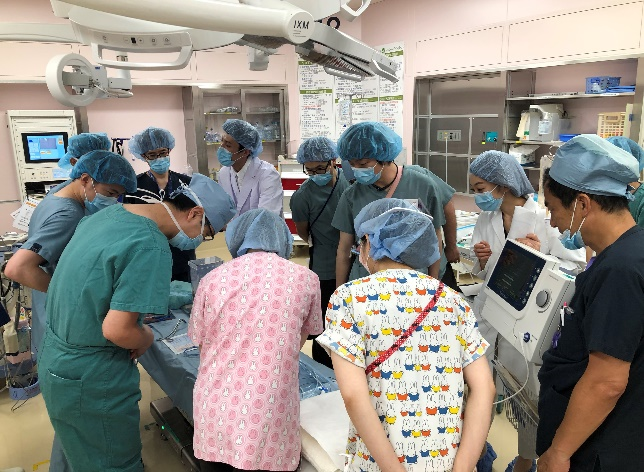
当院でも2019年6月28日付けで施設認定を取得し、市内2施設目の導入となりました。7月には、循環器内科、心臓血管外科、集中治療センター、救命救急センター、麻酔科、小児循環器内科、小児心臓血管外科、臨床工学士と関連部門の看護師らとトレーニング講習 (中段) を行い、8月からいち早く導入しました。導入後、低心機能患者の心臓外科の術後や心原性ショックを伴った急性心筋梗塞症に対して計13例に使用しています。さらに、従来の補助循環であるECMO (経皮的心肺補助装置) のみで、左心不全がさらに悪化する際に、IMPELLAとの併用 (ECPELLA) も積極的に行っています (下段)。
最先端の医療機器を使いこなし、世界水準の治療をこの地域の皆様に還元することを使命と考えています。
不整脈診療について
>>不整脈とは
不整脈とは・・・正常の状態では、心臓は規則正しく拍動するように調整されています。この規則正しい拍動調整ができなくなった状態が不整脈です。
不整脈を大きく分類すると、脈が遅くなる不整脈(徐脈性不整脈)、脈が速くなる不整脈(頻脈性不整脈)、脈のリズムがくずれる不整脈に分類され、それぞれについて必要に応じて治療が行われます。
脈が遅くなることによって、めまいや意識消失、倦怠感、むくみ、呼吸困難などがみられる場合には、ペースメーカという機械が必要になります。このペースメーカは心臓に電気信号を送ることで脈が遅くなることを防ぎます。
また、脈が速くなることによって、動悸感、疲労感、息苦しさ、めまい・ふらつきといった症状がみられる場合には治療が必要となります。上室性(心房性)不整脈に対しては薬物治療やカテーテルアブレーションによる治療を行い、心室性不整脈に対しては薬物、アブレーションに加え、植込み型除細動器(ICD)が適応となる場合があります。
>>カテーテルアブレーション
足の付け根などからカテーテルを心臓に挿入し、不整脈の原因となる心筋組織を焼灼・修飾することによって頻脈性不整脈を根治する治療です。近年、この分野の著しく進歩を遂げており、頻脈性不整脈のほぼ全てが治療対象になります。
最も多いのは、心房細動です。心房細動は心房が“けいれん”を起こし心室が不規則に興奮することで脈が不規則(バラバラ)になります。約半数の方は症状がみられませんが、症状の有無に関わらず、脳梗塞や心不全の重要な危険因子として知られています(https://new.jhrs.or.jp/jhrs-town-series/public_atrial_fibrillation2/)。
心房細動のアブレーションでは心房細動を起こす“きっかけ”の原因の8割を占める肺静脈を治療することが主な治療となります。その手段として、従来、治療部位を“焼灼する”高周波アブレーションと“冷やす”冷凍凝固(クライオ)アブレーションの二つの方法を用いてきましたが、2024年からパルスフィールドアブレーションという新たな治療法が登場しました。このパルスフィールドアブレーションは熱したり、冷やしたりといった従来の“熱”を用いず、標的部位に高電圧をかけることにより治療を行います。安全性がさらに向上し、治療にかかる時間も短縮しています。また、心房細動のアブレーションは麻酔で眠った状態で行いますので、苦痛なく治療を受けていただくことができます。一般的に発症早期の発作性心房細動では治療成績が良く、心房細動の持続期間が長くなるにつれ治療効果が低下しますので心房細動は早期発見、早期治療が大切です。通常、アブレーションの入院期間は3泊4日で、入院費用は高額医療制度を申請していただくと10万円程度となります。
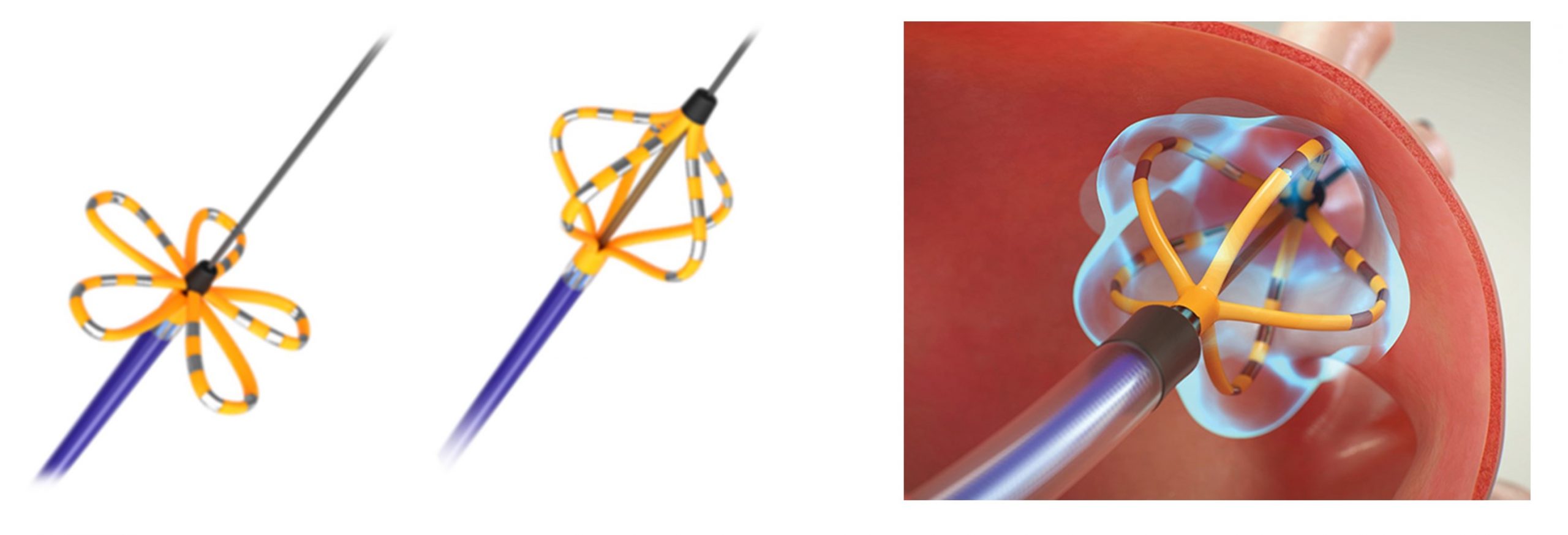
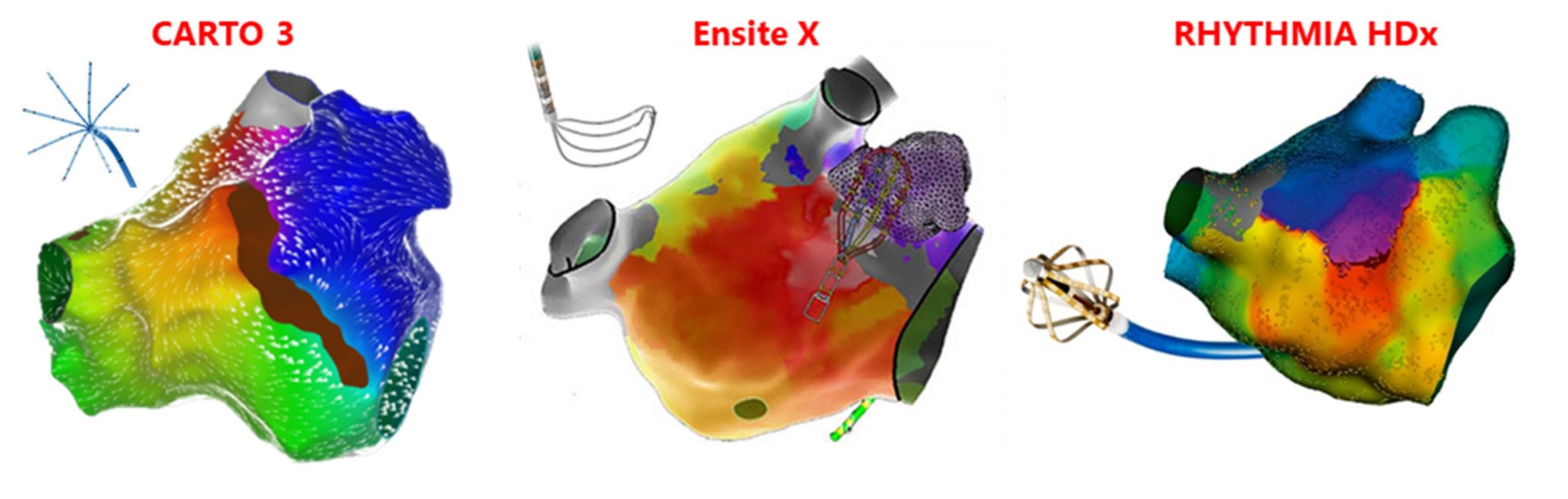
また、心房細動以外にも、心房頻拍/心房粗動、発作性上室性頻拍、心室期外収縮、心室頻拍などほぼすべての頻脈性不整脈がアブレーションの対象となります。その際に、現在必須の機器となっているのが、3Dマッピングシステムです。当院では、3種類の3Dマッピングシステムを有しており、患者様毎に最適な3Dマッピングシステムを選択することが可能です。
アブレーション周辺機器の進歩により、安全性が高まり、アブレーション治療への閾値は以前と比べてかなり下がっていますが、患者さんの病状や背景も考慮し、薬物治療も含めた最適な治療を提供できるように心掛けています。
>>ペースメーカ・植込み型除細動器
不整脈治療のもう一つの核となるのが心臓デバイス治療です。徐脈に対するペースメーカ治療や致死性不整脈に対する植込み型除細動器に加え、心不全治療としての両室ペーシング治療があります。
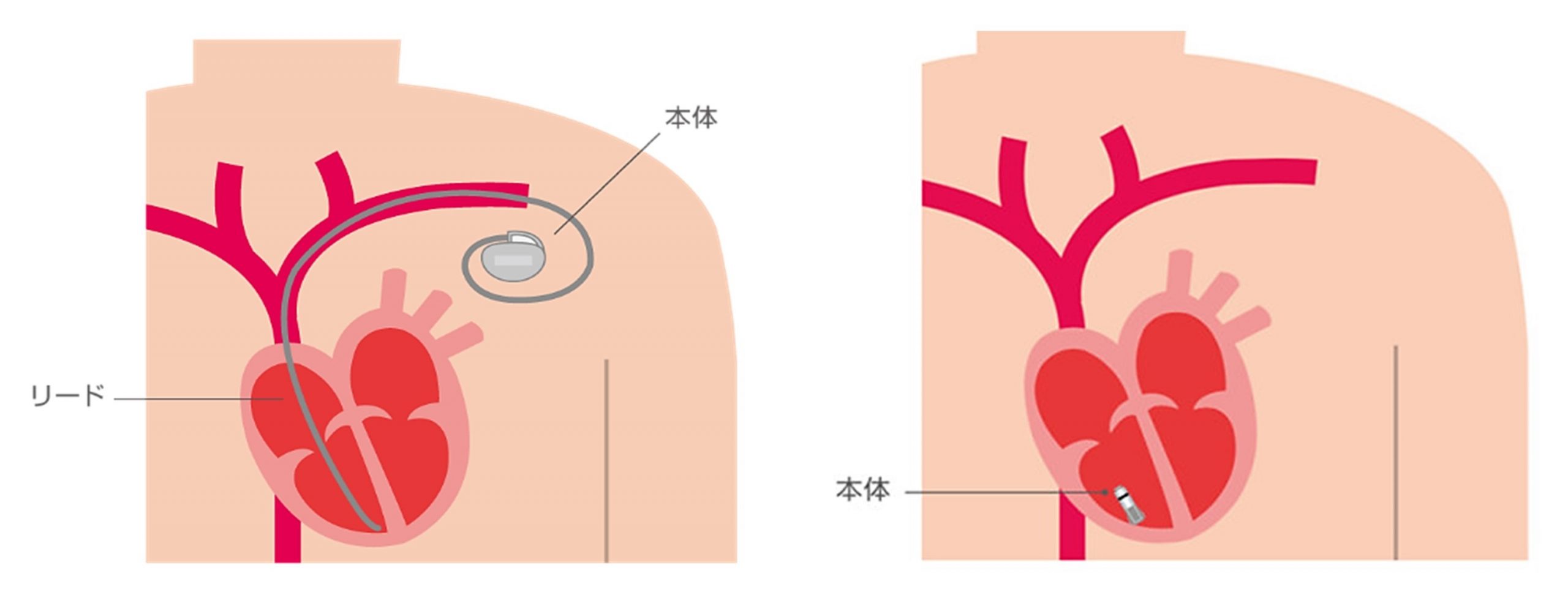
脈が遅くなる病気(洞不全症候群や房室ブロック)に対してはペースメーカ治療を行います。ペースメーカには静脈を介して心臓の中にリード(伝線)を留置する従来のペースメーカ(左図)と、直接、心臓内に植込むリードのない“リードレスペースメーカ(右図)”があります。それぞれにメリット、デメリットがありますので、患者さんの背景や疾患に応じて選択します。
※刺激伝導系ペーシングについて
近年、刺激伝導系ペーシングがペースメーカ治療のトピックとなっています。その中でも手技の簡便さや術後のリード測定値の安定性から『左脚領域ペーシング』が注目されています。通常、心室リードは右心室に留置しますが、心室ペーシング例の10-20%の患者さんで左心室のポンプ機能が低下します。この左脚領域ペーシングは右心室ではなく、左心室に電気を伝える『左脚』周辺を刺激することで、植込み後のポンプ機能の低下を防ぎます。当科では、2019年よりこの左脚領域ペーシングを積極的に行い、多くの実績があり、その経験則を発信するとともに、多数の手技見学も受け入れており、この手技の普及に努めています。
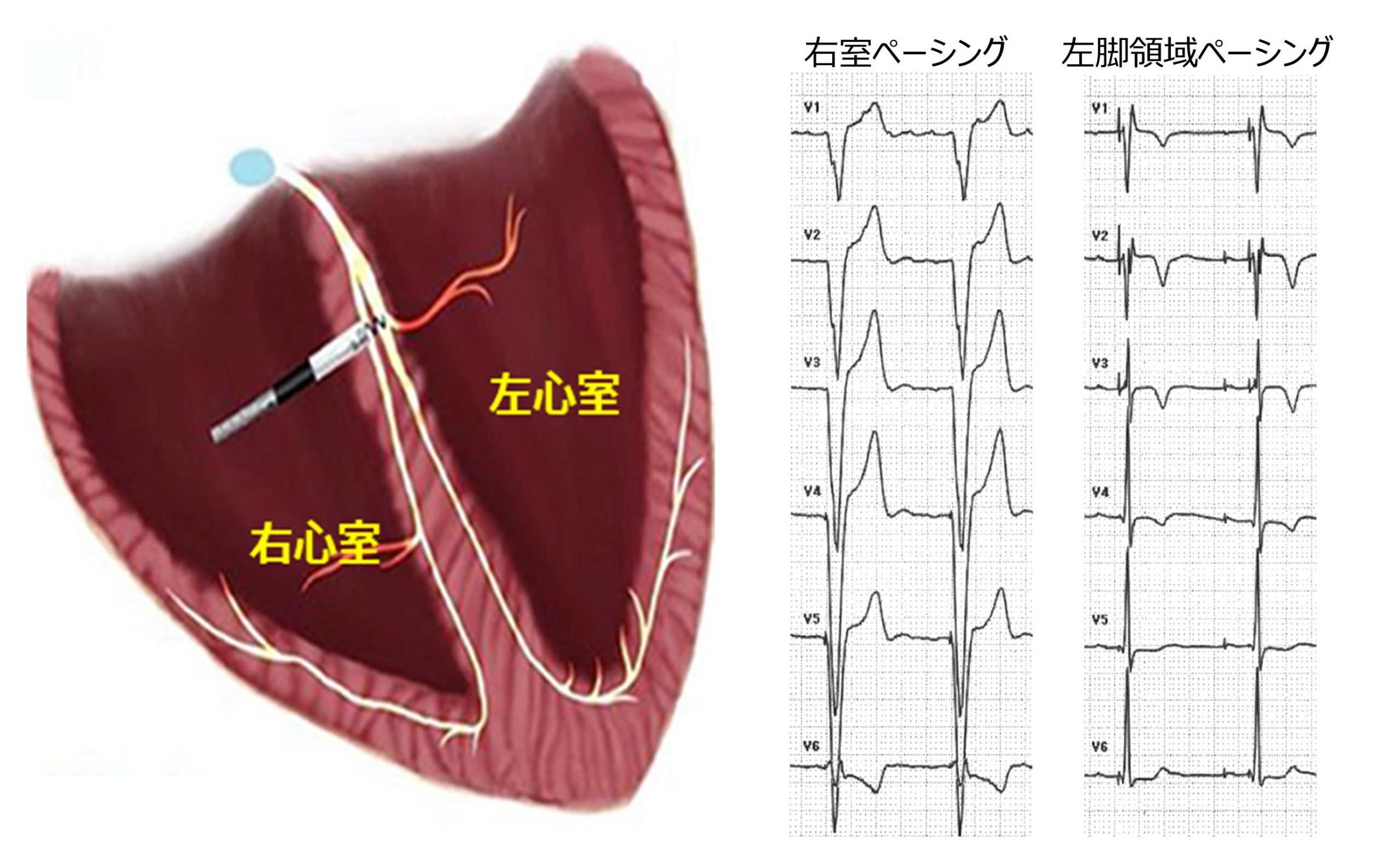
右室ペーシング(上左図)はQRS幅が広くなりますが、左脚領域ペーシング(上右図では、洞調律時に近い幅の狭いQRS波形となります。
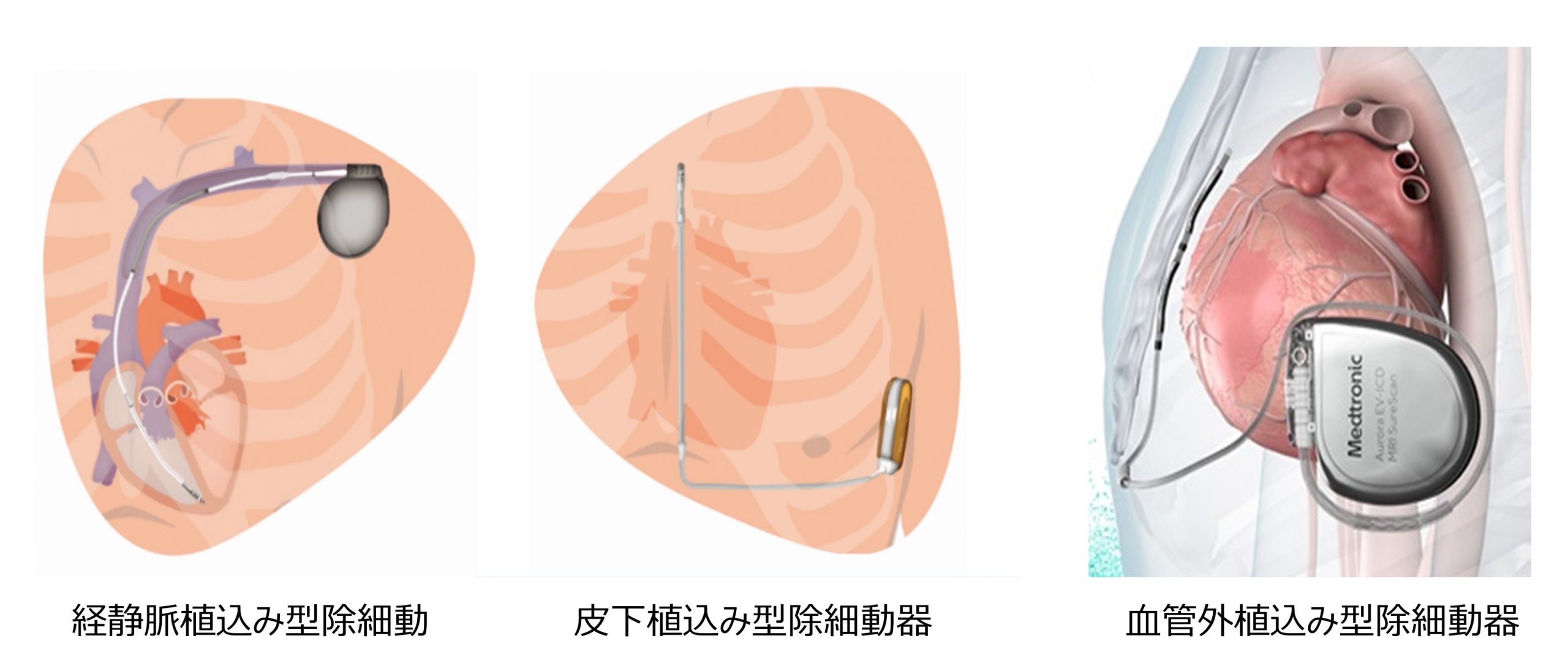
また、致死性心室性不整脈に対しては経静脈植込み型除細動器移植術、心臓内の電気的異常を合併した心不全に対して両心室ペーシング(CRT)植込み術も施行しています。植込み型除細動器にはペースメーカと同様に静脈内を経由して心臓までリードを留置する経静脈植込み型除細動器と、血管内ではなく胸骨上あるいは胸骨下にリードを留置する皮下植込み型除細動器/血管外植込み型除細動器があります。患者様の病状に応じて使い分けます。
>>植込み型心電計
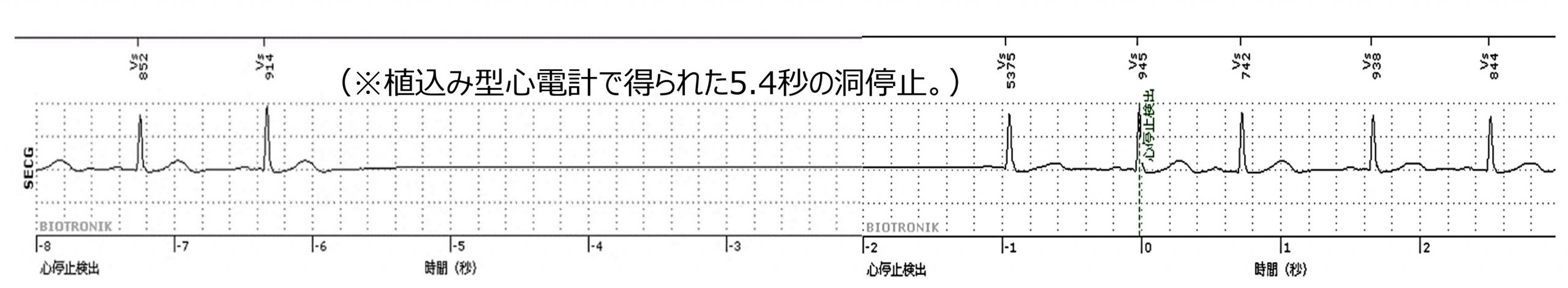
植込み型心電計は ①原因不明の失神の精査、②潜因性脳梗塞と診断された場合の心房細動の有無の精査、の場合に適応となります。電池寿命4~5年では10分程度で留置可能です。当院では1泊2日入院で行っております。失神の原因となる徐脈を感知した場合には、自動で心電図が記録されます。

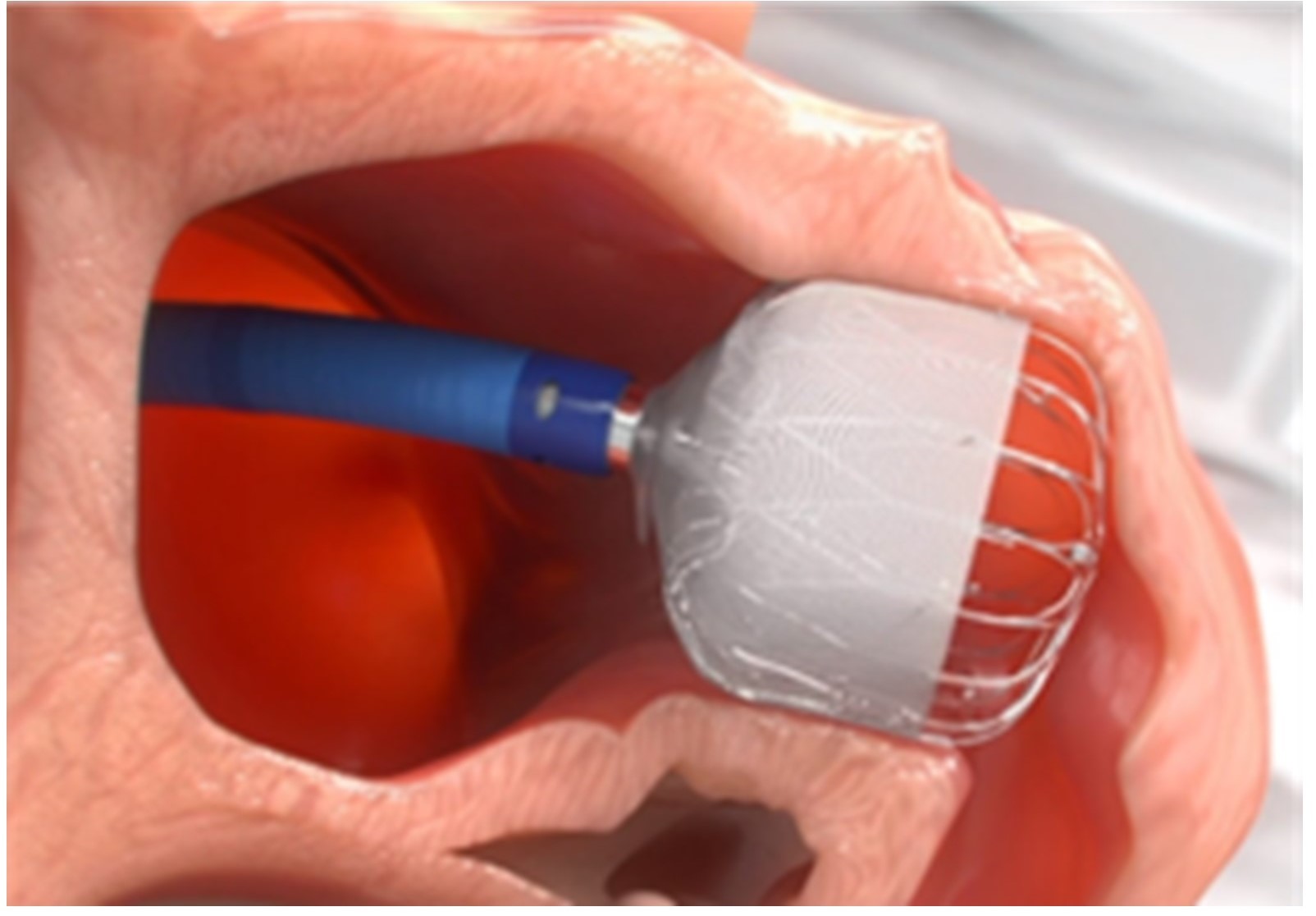
>>経皮的左心耳閉鎖術
心房細動による心原性脳梗塞予防として、多くの患者さんは抗凝固薬を内服されていると思います。一方で抗凝固療法には『出血』という懸念点があります。抗凝固療法が推奨される患者さんで、出血リスクの高い場合には左心耳閉鎖術が適応となります。心房細動における血栓は左心耳内にできるため、その左心耳を閉鎖して脳梗塞を予防します。心房細動マネージメントとして、有用な選択肢の一つとなっております。手技時間は1時間程度で周術期合併症もほぼみられません。数か月後には内皮化され、抗凝固薬の中止が可能となります。
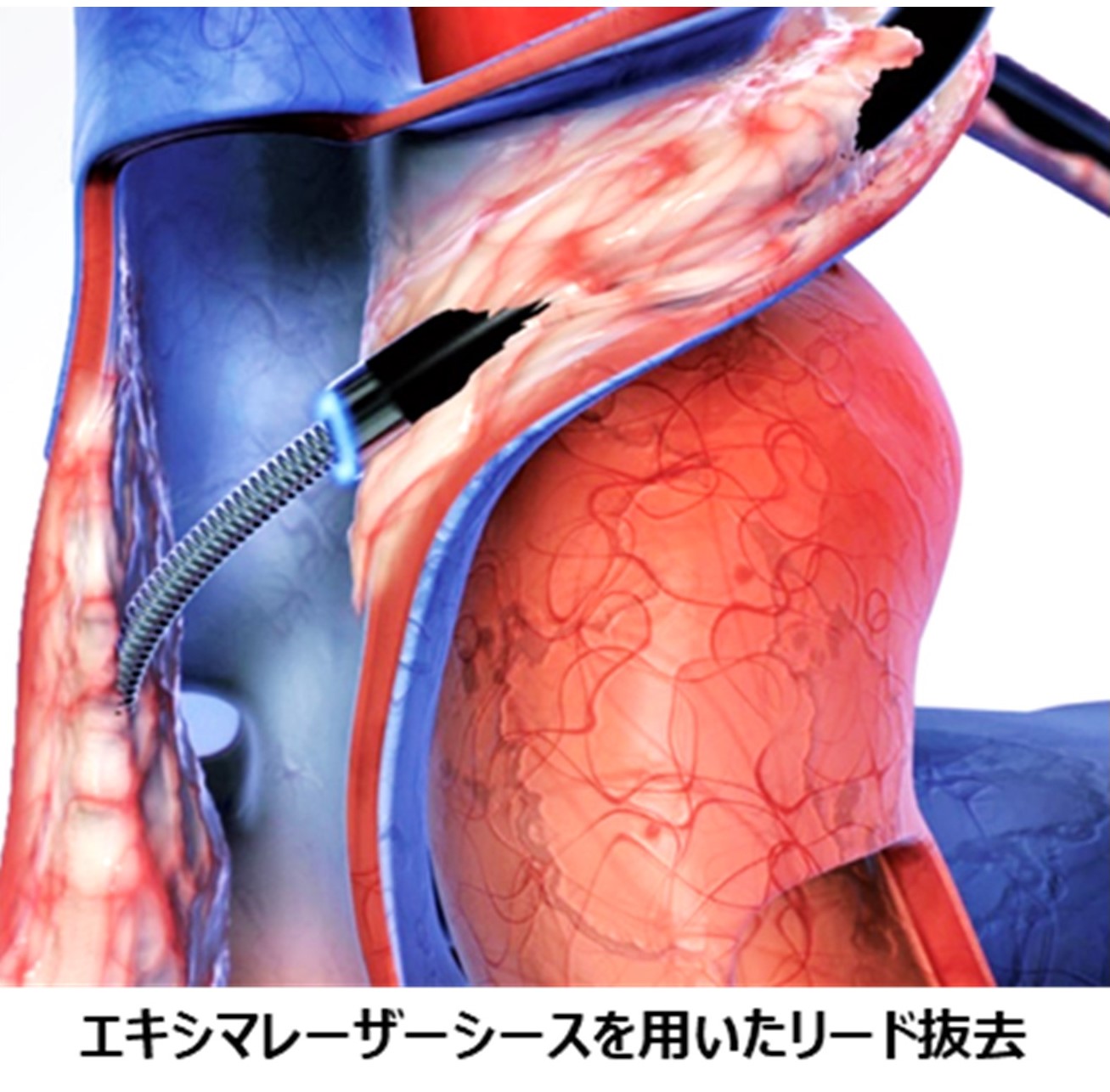
>>リード抜去術
心臓デバイス(ペースメーカや植込み型除細動器)を植込まれている患者さんにおいて、主に、感染(ポケット感染・リード感染)を起こしてしまった場合に行います。感染例以外でも、リードによる上大静脈狭窄や閉塞例、鎖骨下静脈の閉塞のため必要なリード追加が困難な場合にも行うことがあります。リードは多くの場合、数年の経過で血管壁や心筋との癒着が起こります。単純牽引では血管損傷や心損傷などの合併症が起こるため、抜去は困難です。そのため、リード抜去には専用の機器が不可欠であり、エキシマレーザーシースなどの機器を用いて組織との癒着を剥ぎ、リードを抜去します。
心臓超音波検査(心エコー図検査)
心臓超音波検査(心エコー図検査) 超音波検査は、体表面に当てた探触子と呼ばれる装置から超音波を体内に向けて照射し、組織から反射して返ってきた超音波を再び探触子で捉え、その信号を解析することで臓器を画像化する検査です。
心エコー図検査では、心臓の形や大きさ、動きや働きを診断することができます。超音波は体に無害なので、患者さんに対する負担が少ない非侵襲的検査であるうえに、機械さえ運べばどこでも行うことができる機動性に優れた検査です。その診断能力は高く、ほとんど全ての心臓病の治療前後に必要です。特に弁膜症や心不全においては、最終診断のために用いられる重要な検査です。さて、当センターでは、通常の心エコー図検査のみならず、さらに高度な診断に用いる負荷心エコー図検査や三次元心エコー図検査、経食道心エコー図検査等を駆使して、より正確で詳細な診断を行うようにしています。日々の検査においては、医師と検査技師、看護士で協力しながら円滑に行えるように努力しています。また、学会活動や研究・教育活動にも積極的に取り組み、より正しい知識と技術で検査を行えるように心がけています。
※心エコー・グループでは、新しいメンバー(医師、技師を問わず)を随時募集しております。あなたの力が必要です。是非仲間になってください。
心エコー図検査の現場
経胸壁心エコー図検査
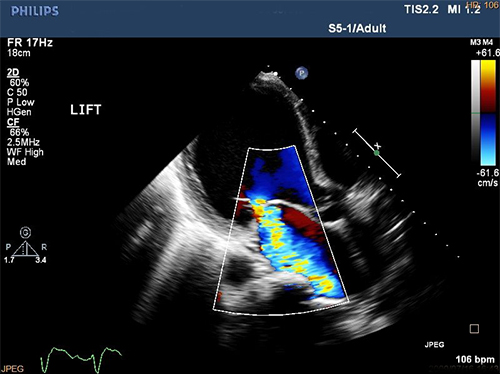
経食道心エコー図検査
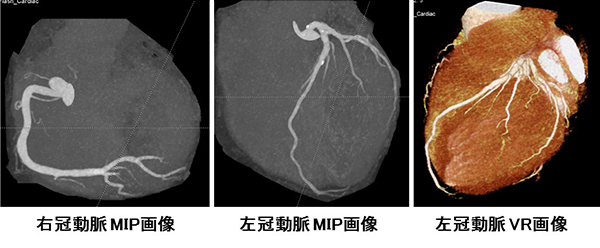
冠動脈CT検査
近年、冠動脈CT検査によって心臓カテーテルを行わずに冠動脈の評価が可能となり、冠動脈狭窄の早期発見が可能となりました。当院では2007年4月より冠動脈CT検査を行っており、腕の静脈から造影剤を点滴しながらCT撮影することで、外来でより安全に冠動脈の検査を行うことができます。さらに当院は2016年3月にSiemens社のSOMATOM Forceという最新のCT装置を大阪府内で最初に導入しました。このCT装置は次世代2管球搭載型のCT装置で従来のものと比べて画質が改善しただけでなく、圧倒的な短時間の撮影と被ばく量や造影剤使用量の低減が期待できます。このCT装置を用いることで患者さんの身体により負担の少ない冠動脈検査が可能となりました。また、冠動脈CT検査は心臓カテーテル検査ではわからない血管壁の性状(プラークや石灰化の有無)に関する情報も得ることができます。冠動脈CT検査で異常があれば、患者さんのご都合に合わせて入院していただき、心臓カテーテル検査をして狭窄部位を治療することになります。このCT検査を受けて頂くのは以下のような方がおすすめです。労作時の胸痛、息切れ、動悸を有する方、何らかの胸部症状がある方、無症状であっても糖尿病、高血圧、脂質異常症、肥満、メタボリック症候群などを指摘されている方、長年喫煙をされている方、ご両親ご兄弟に心臓病の既往がある方などです。
希望される方は、まずは当院循環器内科外来を受診してください(初診の方は11時までに来院してください)。外来で冠動脈CT検査の説明をして検査予約をさせて頂きます。
 冠動脈CT
冠動脈CT
心臓MRI
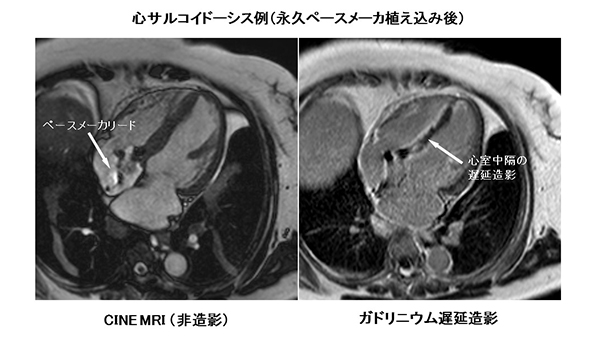
MRI検査は磁気を用いて得られる信号をコンピュータで画像化する検査であり、放射線を用いないので被ばくの心配はありませんが、一方で心臓のような動きのある部位の検査には不向きで、身体の中の動きのない部位(脳神経・脊髄、腹部・骨盤領域、四肢など)に限られる検査でした。近年、MRI装置の進歩により心臓病領域におけるMRI検査(=心臓MRI)が可能となり、その有用性が注目されています。特に造影剤を用いた心臓MRIでは心筋症(心サルコイドーシスや心アミロイドーシスなど)における原因疾患の鑑別で非常に重要や情報が得られます。これまで主に心臓核医学検査で行われてきた心筋梗塞部位の生存性についてもその程度や範囲の評価が可能です。
また、心臓超音波検査の画像は体格や骨などに影響を受けるため、個々の患者さんによって画質が異なりますが、心臓MRIはそれらの影響が無いので、心臓の形態や大きさ、動きなどを評価するのに適しています。心臓内の血栓や腫瘍などの評価にも非常に有用です。最近、MRI検査対応のペースメーカが使用されるようになってきており、MRI対応の機種が植え込まれている方では心臓MRIも撮影することが可能です(画像)。今後の課題として、検査時間が40~50分程度必要であることや腎機能障害のある方では造影MRI検査ができないことなどがありますが、心臓病領域において非常に重要な検査となると期待されています。
CMR
心臓リハビリテーション
心臓リハビリテーションは1970年代には「身体デコンディショニングを是正し社会復帰を迅速かつ安全に実現する短期的介入」と認識されていました。しかし、その後多数のエビデンスが蓄積され、現在では心臓リハビリテーションは単なる体力回復訓練や単なる冠危険因子改善介入ではなく、「多面的効果により心疾患患者の予後とQOLの改善を目指す長期的介入」と認識されるようになりました。現在では急性心筋梗塞症や慢性心不全治療のガイドラインにおいて推奨されています。当院でも2006年7月に施設基準を取得し心臓リハビリテーションを開始しました。
現在1日2-3名の急性心筋梗塞症患者さんや心臓外科術後の患者さんを中心に心臓リハビリテーションを行っています。今後、外来に通院されている患者さんの心臓リハビリテーションも積極的に行い、再発の予防に努めていきたいと思います。

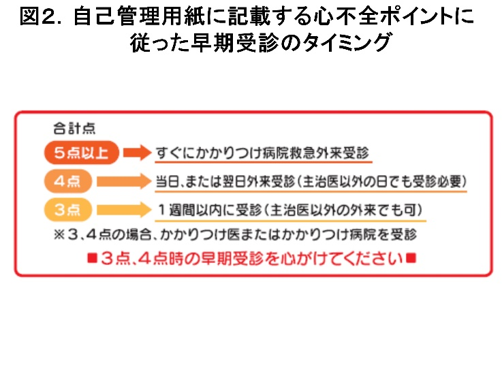
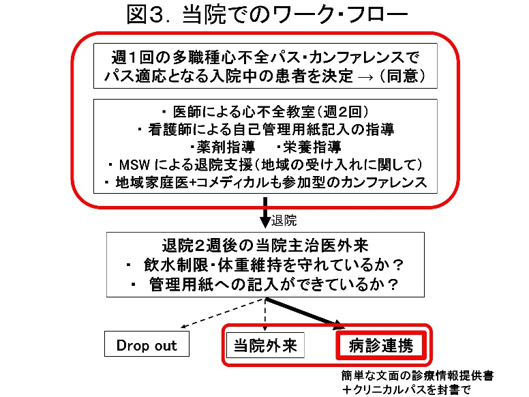
大阪心不全地域医療連携の会(Osaka Stops HEart Failure,OSHEF)
北野病院と当院、近隣のクリニックの先生方で協力し、2017年に始めたOSHEF。今や大阪市北部のみならず市全体あるいは府全体にまでOSHEFの輪が広がりつつあります。高齢化社会で増え続ける心不全患者の心不全再入院を防ぐのが第1目的です。3つのツールを使うこと(図1)、心不全ポイントにしたがった早期受診行動をとっていただくこと(図2)が本会の特徴です。当院における、ワークフロー(図3)と現在までのクリニカルパス導入患者数(図4)を示しました。どうぞ今後ともご協力をお願い申し上げます。