
大阪市立総合医療センター >
ご来院の皆様へ >
診療科・部門一覧 >
外科系診療科 > 呼吸器外科
手術は肺癌に対する有効な治療の一つです.肺癌は進行度により,1期(早期)から4期(多臓器への遠隔転移あり)まで分かれます.通常外科治療の適応となるのは,1期から3期の一部です.従来肺癌の手術は,肩甲骨の周囲の肋骨の間を約15〜20cmほど切開し,開胸器と呼ばれる肋骨の間を広げる器具を使って行う開胸術が行われて来ました.肺は胸腔(きょうくう:肋骨と横隔膜で囲まれた空間)内にあります.ヒトの胸を鳥かごに例えてみると,鳥かごの柵にあたる部分が肋骨,鳥かごの中が胸腔,その中に入った風船が肺といったイメージです.開胸術とは,鳥かごの柵にあたる肋骨の間をこじ開けて,中の風船を取り出すような手術です.
約15年前から,手術器具の進歩により胸腔鏡下手術が行われるようになって来ました.胸腔鏡下手術とは,肋骨の間に2cmほど切開しそこから,胸腔鏡と呼ばれるCCDカメラを取り付けた器具を胸腔内に入れて行う手術です.更に小切開を二カ所から三カ所行い,そこから手術器具を差し入れて手術を行います.つまり肋骨の間を開胸器で広げることなく手術を行うのです.胸腔鏡で胸腔内の様子をハイビジョンモニターに映し出して.画面を見ながら手術機器を操作して肺の切除を開胸術と同じように行います(図1:二つの円形の中に胸腔内の画像が映っています).現在日本では肺癌に対する手術は年間に約34,000件行われています.その中で胸腔鏡下手術は約21000件(約63%)に行われるようになりました(日本胸部外科学会年次報告).
胸腔鏡下手術は開胸術に比べて,皮膚の切開創が小さく筋肉の切開の長さも小さいため,術後の疼痛が少なく術後の回復が早いのです(図2,創部写真.患者さんの許可を得て撮影し,許可を得て掲載).しかしながら,すべての方に胸腔鏡下手術ができる訳ではありません.腫瘍が大きい場合,リンパ節転移がある場合,胸腔内の癒着が強い場合などは胸腔鏡下手術では安全性,癌の根治性などに支障が生じる可能性があります.その際には,胸腔鏡下手術にこだわって手術を進めるのではなく,より確実でより安全で,そしてより低侵襲な手術を心がけて手術を行っています.
我々は1期肺癌,2期肺癌の一部に胸腔鏡下手術を行っています.肺癌に対する手術は,肺葉(はいよう)切除が標準術式とされています.右肺は,上葉(じょうよう),中葉(ちゅうよう),下葉(かよう)の三つの肺葉,左肺は上葉,下葉の二つの肺葉からなります.例えば右肺上葉に腫瘍があるケースでは右肺上葉を切除します.しかしこれだけで手術が終わる訳ではありません.空気の通り道である気管支の周囲にはリンパ節があります.がんの再発に対する予防的措置として上葉周囲にあるリンパ節を郭清(かくせい:リンパ節周囲の組織を含めてリンパ節を切除すること)を追加して肺癌に対する手術が完成します.これらの操作を開胸術と同等に胸腔鏡下に行うのです.胸腔鏡下手術の利点は,傷が小さいだけではありません.手術に参加している外科医師,麻酔科医師,看護師がモニターに映し出された同じ術野を共有することができます.そのため意思の疎通がスムーズにはかれ,また教育という点からも有利なことがあります.しかし三次元のものを二次元モニターに映し出して手術をしますので,モニターを見て距離を測ったりするには慣れと技術の習熟が必須です.そのため我々の施設では,胸腔鏡下手術のトレーニングとして専用の機器を準備しており,少しでも空いた時間があれば自分でトレーニングをしています.また当科では,ブタを用いての実際の手術をトレーニングとして2〜3回/年に行っています.
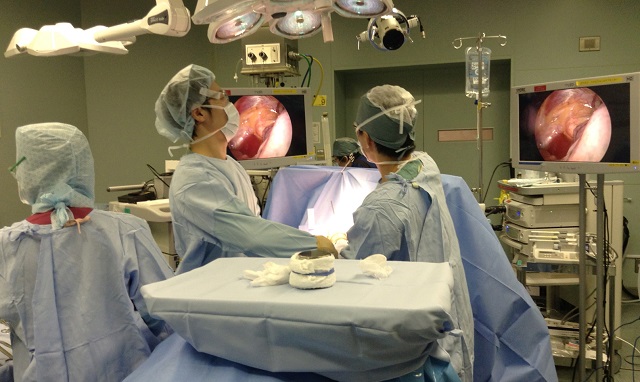
図1
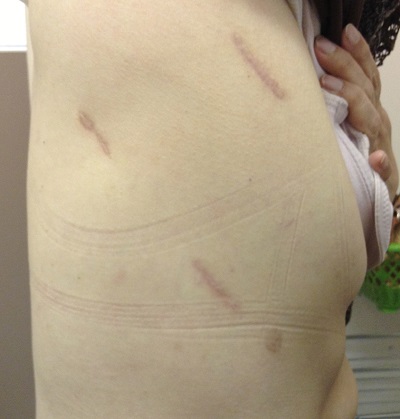
図2
拡大手術とは進行癌に対して行われる手術ですが,通常の肺葉切除に加えて癌が浸潤している臓器(心臓,椎体,食道,気管,肋骨など),大動脈,肺動脈などの血管,気管支などを切除する手術です.癌の進行度としては,ⅢA期/ⅢB期になります.肺癌手術例の約3%を占め,手術死亡率は約1.5%と通常の肺癌手術の約3倍です(日本胸部外科学会年次報告).我々の施設は,心臓血管外科,整形外科,消化器外科と連携協力して切除可能と判断した進行癌に対して積極的に手術を行っています.
実例を提示します.患者さんは77歳女性,他院で右肺上葉肺癌と診断されました.腫瘍が右主気管支の入口に近く(図3:気管支鏡写真),当院に紹介となりました.当院紹介前には,二つの専門病院で手術ができないと言われたそうです.このかたは呼吸機能が悪く,肺の切除量としては右肺上葉切除に耐えるのがやっとの状態でした.手術前に手術の危険性を十分にお話しし手術に対する承諾を得ました,この手術は空気の通り道となる気管の切除も予想されたため手術中の麻酔が通常の手術とは全く異なります.そこで外科医師チームのみならず麻酔科医師チームとの検討を通常の手術よりも十分に時間を割いて行なったのち手術に望みました.右肺上葉と気管分岐部を切除し,気管支をつなぎ合わせる手術を行いました.合併症なく順調に経過し,術後8ヶ月目に施行した気管支鏡では,つなぎ合わせた気管支の治癒も良好でした(図4).術後5年経過しましたが再発,転移なく経過しており,患者さんご家族とも非常に喜ばれています.
しかし拡大手術は先程述べたように,手術死亡率も高く合併症も多い手術です.医学の父と呼ばれるヒポクラテスの言葉の中にこの一節があります.”At least, do no harm.” (少なくとも害は患者さんに与えるな)よかれと思ってしたことが逆に不利益をもたらすことをあるのでやらない方が良い場合もある,との意味です.
拡大手術は危険な手術であり,通常の手術より患者さんの状態によく留意をして手術の適応を慎重に見極める必要があります.また手術になった際には手術チームも十分に事前に準備をして手術に望むことは言うまでもありません.
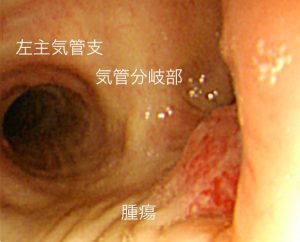
図3
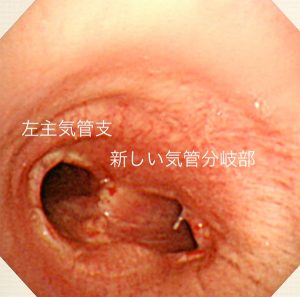
図4
COPYRIGHT © 地方独立行政法人 大阪市民病院機構. ALL RIGHT RESERVED.